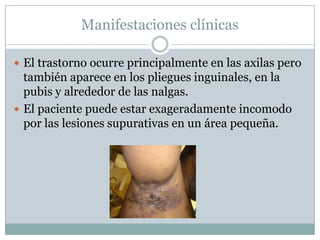
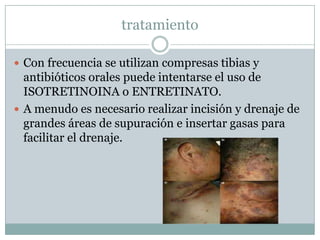
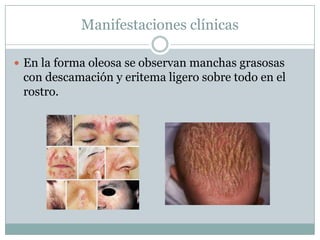
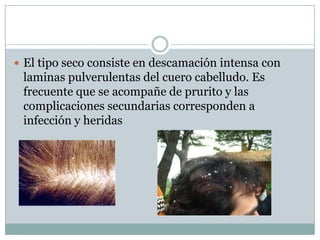
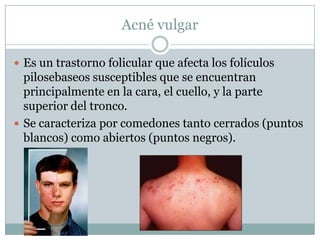
La piel cumple funciones de protección, sensación, regulación de agua, temperatura, producción de vitaminas, respuesta inmunitaria. Con la edad se vuelve más seca y delgada. Las glándulas sudoríparas regulan la temperatura. Trastornos como la hidradenitis supurativa y dermatosis seborreicas afectan estas glándulas. El acné es común en adolescentes y se debe a tapones en los folículos por exceso de sebo y bacterias. Su tratamiento incluye medicamentos tópicos y orales.