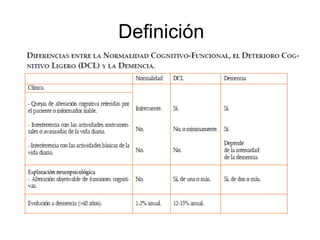
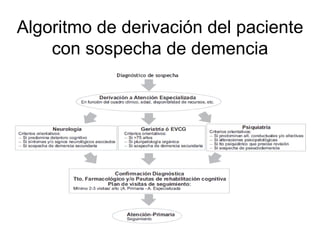
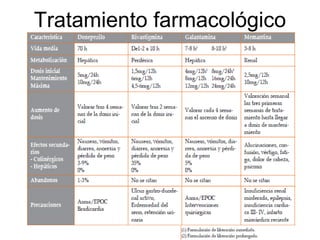
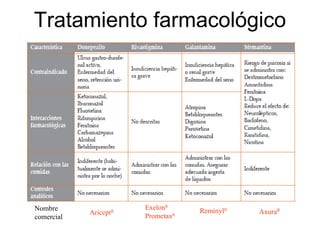
Este documento trata sobre el manejo de las demencias desde Atención Primaria. Resume que las demencias afectan a entre el 3-11% de personas mayores de 65 años y entre el 25-50% de mayores de 85 años. Explica que la prevención de factores de riesgo vascular es esencial para prevenir demencias. También describe los síntomas de sospecha de demencia, las pruebas de diagnóstico, los tratamientos farmacológicos y no farmacológicos, y la importancia del apoyo al cuidador.