Actividad hipogliceminante
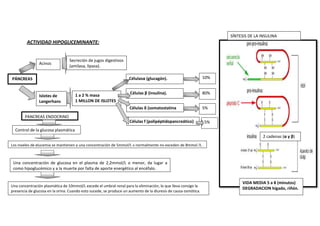
- 1. SÍNTESIS DE LA INSULINA ACTIVIDAD HIPOGLICEMINANTE: Acinos Secreción de jugos digestivos (amilasa, lipasa). Célulasα (glucagón). Islotes de Langerhans 1 a 2 % masa 1 MILLON DE ISLOTES 10% Células β (insulina). 80% Células δ (somatostatina PÁNCREAS 5% PANCREAS ENDOCRINO Células f (polipéptidopancreático) 5% Control de la glucosa plasmática 2 cadenas (α y β) Los niveles de glucemia se mantienen a una concentración de 5mmol/L y normalmente no exceden de 8mmol /L . Una concentración de glucosa en el plasma de 2,2mmol/L o menor, da lugar a como hipoglucémico y a la muerte por falta de aporte energético al encéfalo. Una concentración plasmática de 10mmol/L excede el umbral renal para la eliminación, lo que lleva consigo la presencia de glucosa en la orina. Cuando esto sucede, se produce un aumento de la diuresis de causa osmótica. VIDA MEDIA 5 a 8 (minutos) DEGRADACION hígado, riñón.
- 2. RECEPTORES DE INSULINA CÉLULA β 2 subunidades (α y β) Unidas por medio de enlaces disulfuro. Receptores α. Los receptores β son transmembrana y activan la cinasa de tirosina. LA INSULINA ES LIBERADA POR EXOCITOSIS Entrada de la glucosa
- 3. DIABETES MELLITUS Implica una incapacidad de regular el nivel de glucosa en el plasma dentro de los valores normales. Se caracteriza por un déficit de insulina absoluto o relativo, que da lugar a hiperglucemia, glucosuria (glucosa en orina) y poliuria (producción de un gran volumen de orina diluida), a las que se asocian depleción celular de potasio y polidipsia (sed intensa). Existen dos formas de diabetes mellitus 1. INSULINODEPENDIENTE (DM1) 2. NO INSULINODEPENDIENTE (DM2) Las células pancreática β son destruidas al sufrir una agregación autoinmune por linfocitos T. esto da lugar a una incapacidad completa de agregar insulina, y aparece CETOACIDOSIS, que constituye una situación comprometida. DIABETES MELLITUS INSULINODEPENDIENTE (DM1) La concentración plasmática de glucosa puede llegar hasta 100 mmol/L debido a la deficiencia de la insulina. Aparece en edades tempranas Lipolisis aumenta igual que la producción de cuerpos cetónicos a partir de ácidos graso. Esto conduce a cetonuria y acidosis metabólica, los lípidos corporales se vuelven hipertónicos con la consiguiente deshidratación celular, lo que ocasionalmente puede producir coma hiperosmolar. DIABETES MELLITUS NO INSULINODEPENDIENTE (DM2) Suele segregar insulina ya que el 50% aprox. De las células β permanecen activas, aunque también existen resistencias periféricas a la insulina. La cetosis no es una característica de la DM2 ya que la producción de cuerpos cetónicos esta suprimida por la pequeña cantidad de insulina producida por el páncreas. El coma hiperosmolar no cetonico en la DM2 es el equivalente a la cetoacidosis y puede ser mortal si no se trata, aunque responde rápidamente a los líquidos y a la insulina. El objetivo del tratamiento es restaurar los niveles normales de glucosa entre 70 y 110 mg/dl. En la DM tipo 1 y en la DG se aplica insulina. En la DM tipo 2 puede aplicar insulina, o un tratamiento con antidiabéticos orales.
- 4. DIFERENCIAS DE LA DIABETES MELLITUS (TIPO 1 Y 2) CURVA DE TOLERANCIA DE LA GLUCOSA Test de despistaje de DM, en personas con glucemia basal entre 110 y 126 mg/dl. Paciente en ayunas de 10 a 12 horas Se toma una muestra basal de sangre y se administra VO 75gr. De glucosa disuelta en agua Luego se toma una muestra de sangre2 horas después. EFECTO DE LA INSULINA DIAGNOSTICO DE DIABETES: AYUNAS 2 HORAS Normal < 100 mg/dl < 140 mg/dl Pre - Diabetes 101 - 125 141 - 199 Diabetes Mellitus > = 126mg/dl > = 200 mg/dl
- 5. MECANISMO DE ACCION: Los preparados de insulina imitan la secreción endógena de insulina VIA DE ADMINISTRACION: La insulina debe administrarse siempre por vía parenteralmente (por vía intravenosa, intramuscular o subcutánea), ya que es un péptido Y, como tal, resultaría destruido si se administrara por vía digestiva. INSULINA La insulina de acción corta se usa por vía intravenosa en caso de emergencia En el tratamiento de mantenimiento, los preparados de insulina se administran habitualmente por vía subcutánea. INDICACIONES: EFECTOS ADVERSOS Se usan para tratar la DM1 Y la DM2 no controlada por otros mecanismos. En caso de sobredosis; Hipoglucemia. La protamina puede causar reacciones alérgicas. REGIMEN TERAPEUTICO: Dependiendo del paciente, se recomienda los siguientes regímenes: Insulina de acción corta tres veces al día (antes del desayuno, almuerzo y cena), e insulina de acción intermedia antes de acostarse. Insulina de acción corta e insulina de acción intermedia mezcladas, dos veces al día antes de la comida. Insulina de acción corta e insulina de acción intermedia antes del desayuno, insulina de acción corta antes de la cena e insulina de acción intermedia antes de acostarse. La mezcla de insulina de acción corta e insulina de acción intermedia, administrada antes del desayuno, puede resultar adecuada para tratar algunos pacientes con DM2 que precisan insulina.
- 6. GLICLACIDA, TOLBUTAMIDA, CLORPROPAMIDA, GLIBENCLAMIDA ÓRGANO BLANCO: PÁNCREAS. SULFONILUREAS MECANISMO DE ACCIÓN: Bloquean los canales del potasio dependientes del ATP que hay en la membrana de las células pancreáticas β. Mecanismo a través del cual provoca despolarización HIPOGLUCEMIANTE ORAL VÍA DE ADMINISTRACIÓN: INDICACIONES Vía oral Entrada de calcio y liberación de insulina Se emplea para tratar la diabetes mellitus en los pacientes que conservan algún grado de actividad de las células. CONTRAINDICACIONES No se deben ser administradas que estén amamantando, y tampoco a las personas que presentan cetoacidosis. Las sulfonilureas de larga duración (clorpropamida, glibenclamida) deben ser evitadas en las persona mayores de edad y en pacientes que tengan insuficiencia renal o hepática, ya que estos agentes son capaces de inducir hipoglucemia. EFECTOS ADVERSOS RÉGIMEN TERAPÉUTICO Consiste en aumento de peso, reacciones de hipersensibilidad; entre las que figuran erupciones cutáneas; trastornos gastrointestinales; cefalea e hipoglucemia. TOLBUTAMIDA: Dosis de 500 mg dos o tres veces al día. Su efecto dura 6 horas. CLORPROPAMIDA: Dosis de 100-250 mg al día. Su efecto dura 12 horas. GLIBENCLAMIDA: Dosis de 2,5-15 mg al día. Su efecto dura 12 horas.
