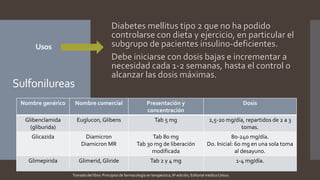
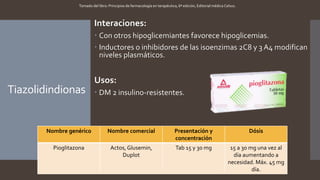
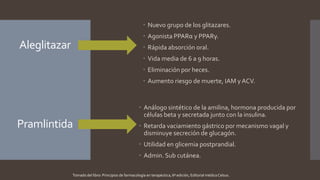
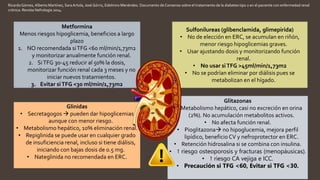
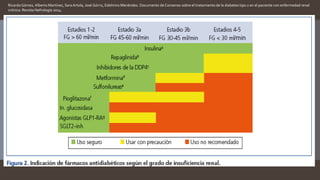
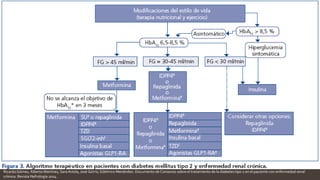
Este documento resume diferentes tipos de medicamentos orales para tratar la diabetes mellitus. Describe sulfonilureas como glimepirida y glibenclamida que estimulan la liberación de insulina; biguanidas como la metformina que mejoran la sensibilidad a la insulina; tiazolidindionas como la pioglitazona que mejoran la respuesta de los tejidos a la insulina; y activadores de incretinas como la exenatida que imitan los efectos de las hormonas GLP-1 y GIP. También discute sus mecanismos