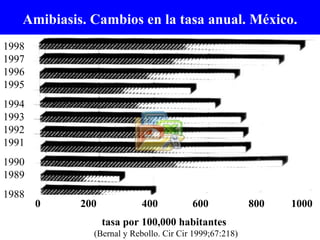
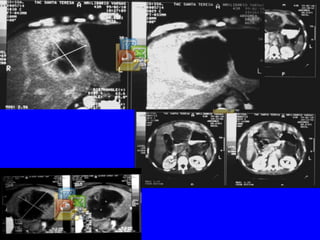
El documento resume información sobre la amibiasis, incluyendo su importancia, epidemiología en México, cuadros clínicos como la proctocolitis y el absceso hepático amibiano, diagnóstico y tratamiento. Explica que la amibiasis afecta a cientos de millones de personas y causa decenas de miles de muertes anuales, aunque las tasas han disminuido. El parásito Entamoeba histolytica puede causar una variedad de síntomas e infecciones invasoras.