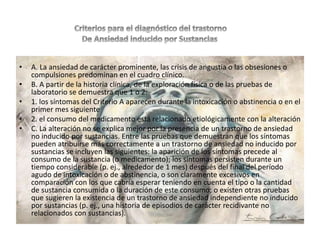
El documento analiza la ansiedad como una reacción emocional normal que, en niveles extremos, puede volverse patológica. Se describen diversos trastornos relacionados con la ansiedad, como ataques de pánico, agorafobia y trastorno de ansiedad generalizada, junto con sus criterios diagnósticos según la DSM-IV-TR. Además, se detallan las implicaciones de la ansiedad en términos de malestar psicológico y deterioro en diversas áreas de la vida del individuo.















![E. La alteración no se puede atribuir a los efectos fisiológicos de una
sustancia (p. ej., una droga, un medicamento) ni a otra afección médica (p. ej.,
hipertiroidismo).
F. La alteración no se explica mejor por otro trastorno mental (p. ej., ansiedad
o preocupación de tener ataques de pánico en el trastorno de pánico,
valoración negativa en el trastorno de ansiedad social [fobia social],
contaminación u otras obsesiones en el trastorno obsesivo-compulsivo,
separación de las figuras de apego en el trastorno de ansiedad por
separación, recuerdo de sucesos traumáticos en el trastorno de estrés
postraumático, aumento de peso en la anorexia nerviosa, dolencias físicas en
el trastorno de síntomas somáticos, percepción de imperfecciones en el
trastorno dismórfico corporal, tener una enfermedad grave en el trastorno de
ansiedad por enfermedad, o el contenido de creencias delirantes en la
esquizofrenia o el trastorno delirante. (continuación…)
Vamos a recurrir la DSM-IV TR, la última edición de la clasificación
de trastornos mentales de la Asociación de Psiquiatría Americana.](https://image.slidesharecdn.com/ansiedadyangustia-151031203435-lva1-app6891/85/Ansiedad-y-Angustia-16-320.jpg)








![• Especificar si:
• − Con ansiedad generalizada: cuando predomina una ansiedad o
preocupación excesivas centradas en múltiples acontecimientos o
actividades.
• − Con crisis de angustia: cuando predominan las crisis de angustia.
• − Con síntomas obsesivo-compulsivos: cuando predominan las
obsesiones o las compulsiones en la presentación clínica.
• Nota de codificación: Incluir el nombre de la enfermedad médica en
el Eje I, por ejemplo, F06.4 Trastorno de ansiedad debido a
feocromocitoma, con ansiedad generalizada [293.89]; codificar
también la enfermedad médica en el Eje III.](https://image.slidesharecdn.com/ansiedadyangustia-151031203435-lva1-app6891/85/Ansiedad-y-Angustia-25-320.jpg)