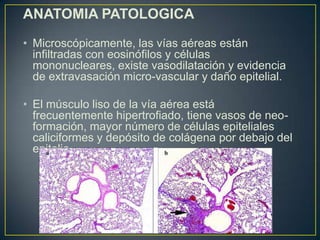
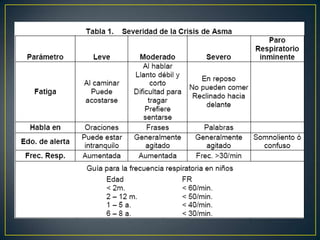
Este documento presenta la definición, clasificación, epidemiología, patología y diagnóstico del asma bronquial. El asma es un trastorno inflamatorio crónico de las vías respiratorias que conduce a episodios recurrentes de sibilancias, tos y dificultad para respirar asociados con obstrucción reversible de las vías aéreas. Su diagnóstico se basa en la historia clínica, examen físico y pruebas de función pulmonar.