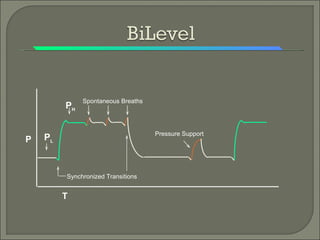
BiPAP es una modalidad de ventilación no invasiva que aplica dos niveles de presión positiva en las vías respiratorias, uno más alto durante la inspiración y uno más bajo durante la espiración. Esto permite mejorar la ventilación y disminuir el trabajo respiratorio de forma no invasiva. BiPAP se utiliza comúnmente para el tratamiento de la apnea obstructiva del sueño, enfermedad pulmonar restrictiva y otras condiciones.