Cáncer Cervical: Factores, Detección y Prevención
- 1. CANCER DE CUELLO UTERINO. ( CERVICAL)
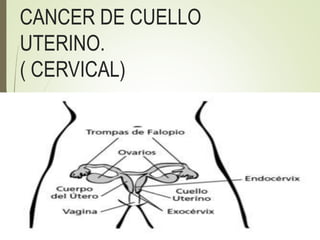
- 2. El cáncer de cuello uterino o cáncer cervical se origina en las células que revisten el cuello uterino. El cuello uterino conecta el cuerpo del útero con la vagina. La parte del cuello uterino más cercana al cuerpo del útero se llama endocérvix . La parte próxima a la vagina, es el exocérvix . Los dos tipos principales de células que cubren el cuello del útero son las células escamosas (exocérvix) y las células glandulares (endocérvix).
- 3. Estas células no se tornan en cáncer de repente, sino que las células normales del cuello uterino primero se transforman gradualmente con cambios precancerosos, los cuales se convierten en cáncer. Los doctores usan varios términos para describir estos cambios precancerosos, incluyendo neoplasia intraepitelial cervical (CIN), lesión intraepitelial escamosa (SIL) y displasia.
- 4. TIPOS DE CA CERVICAL. ADENOCARCINOMAS. El adenocarcinoma cervical se origina en las células de las glándulas productoras de mucosidad del endocérvix. CARCINOMA DE CELULAS ESCAMOSAS. Estos cánceres se originan con mayor frecuencia en la zona de transformación (donde el exocérvix se une al endocérvix).
- 5. FACTORES DE RIESGO. INFECCION POR CLAMIDIA ALIMENTACION CON POCAS FRUTAS Y VERDURAS SOBREPESO
- 6. TENER MUCHOS EMBARAZOS TENER MENOS DE 17 AÑOS EN EL PRIMER EMBARAZO POBREZA DIETILESTILBESTROL (DES) ANTECEDENTE FAMILIAR.
- 7. SIGNOS Y SINTOMAS. - Sangrado vaginal anormal. - sangrado después del coito vaginal. - sangrado después de la menopausia. - sangrado y manchado entre periodos. - periodos menstruales que duran más tiempo o con sangrado más profuso de lo usual. - Dolor durante las relaciones sexuales. - Una secreción vaginal inusual (la secreción puede contener algo de sangre y se puede presentar entre sus periodos o después de la menopausia).
- 9. TRATAMIENTO. • CIRUGÍA. • RADIOTERAPIA. • QUIMIOTERAPIA. • CRIOCIRUGIA. • CIRUGIA LASER. • HISTERECTOMIA. • CERVICECTOMIA
- 10. PREVENCION. • EVITAR LA EXPOSICIÓN AL VPH • VACUNARSE CONTRA EL VPH • NO FUMAR. • CITOLOGIA. • UTILIZAR CONDON. • HIGIENE. • UTILIZAR ROPA COMODA.
- 12. NORMA OFICIAL MEXICANA NOM-014-SSA2-1994, PARA LA PREVENCIÓN, TRATAMIENTO Y CONTROL DE CÁNCER DEL CUELLO DEL ÚTERO Y DE LA MAMA EN LA ATENCIÓN PRIMARIA.
- 13. La prevención, control y tratamiento del Cáncer del Cuello del Útero y Mamario constituye una prioridad en nuestro país. En países en desarrollo como México, los cambios de estilo de vida producidos en los últimos 50 años han modificado los patrones de enfermar y morir, determinando un gran reto para los servicios de salud.
- 14. Por tal razón, los sistemas de salud deberán responder a este cambio y adoptar nuevas estrategias ante los problemas de salud actuales como el cáncer, no sólo para atender la creciente demanda de los servicios por padecimientos neoplásicos, sino cambiar el enfoque en la prestación de los servicios a través del fortalecimiento en la prevención de estas enfermedades.
- 15. Los beneficios que se esperan obtener de la aplicación de la Norma Oficial Mexicana del Cáncer Cérvico Uterino y Mamario son una reducción de la mortalidad y morbilidad, así como de las complicaciones que estos padecimientos generan.
- 16. PREVENCIÓN PRIMARIA. Se requiere que las acciones de prevención primaria reduzcan la incidencia de la enfermedad a través de: - Educación para la salud. - Promoción de la participación social, - Orientados a tomar conciencia y autorresponsabilidad en individuos, familias y grupos sociales. Con el propósito de que proporcionen facilidades y participen activamente en las acciones de promoción de la salud, cuidados y control de estas enfermedades.
- 17. FACTORES DE RIESGO. - Ser mayores de 25 años. - Inicio temprano VSA (antes de los 19 años). - Promiscuidad de la pareja . - Multiparidad. - Embarazo temprano. - Infección cervical por VPH.
- 18. - Antecedentes de enfermedades de transmisión sexual. - Tabaquismo. - Deficiencia de folatos y vitaminas A, C y E. - Nunca haberse practicado estudio citológico.
- 19. PREVENCIÓN SECUNDARIA. Cáncer del cuello del útero. El estudio citológico de Papanicolaou debe ser el método de elección para la prevención y detección oportuna del cáncer del cuello del útero. La detección temprana de las displasias" (NIC de cualquier grado), es capaz de proporcionar, con alto porcentaje de curabilidad, tratamientos conservadores de bajo costo, lo que repercute en el abatimiento de la mortalidad por el cáncer invasor.
- 20. MEDIDAS DE CONTROL. El control del cáncer del cuello del útero, debe comprender la identificación, atención, tratamiento y seguimiento de la paciente, la notificación y el registro del caso. La identificación de la paciente con cáncer del cuello del útero, requiere los siguientes estudios: - Resultado citológico positivo a cáncer - Estudio colposcópico positivo - Estudio histopatológico positivo para tumor maligno
- 21. El resultado del estudio citológico es descriptivo y debe ser informado de la siguiente manera: - Negativo a cáncer. - Negativo con proceso inflamatorio. - Imagen de infección viral (IVPH) . - Displasia leve. - Displasia moderada. - Displasia grave - Positivo a cáncer. - Micro invasor - Invasor. - Adenocarcinoma. - Maligno no especificado. - Inadecuada para diagnóstico
- 22. El resultado colposcópico debe describir las lesiones y notificarse como sigue: - Sin alteraciones. - Alteraciones inflamatorias. - IVPH. - NIC. - Neoplasia Invasora. - Otros (pólipo, quistes,etc.)
- 23. El resultado histopatológico debe ser informado de la siguiente manera: - Tejido de cérvix normal. - Cervicitis aguda o crónica. - Infección Viral (Herpes, IVPH). - Displasia leve (NIC 1) - Displasia moderada (NIC 2) - Displasia grave (NIC 3) - Micro invasor. - Invasor. - Adenocarcinoma. - Sarcomas y otros tumores. - Maligno no especificado. - Insuficiente para diagnóstico
- 24. El seguimiento, control y tratamiento del cáncer del cuello del útero, se lleve a cabo de acuerdo al resultado del estudio citológico. Las pacientes con diagnóstico citológico negativo a cáncer deben citarse al año para estudio de control. Pacientes con resultado compatible con imagen citológica de IVPH deberán enviarse a una clínica de displasias para diagnóstico colposcópico, biopsia dirigida, tratamiento y seguimiento. Control citológico anual.
- 25. Paciente con citología con resultados de displasias leve, moderada, grave, (NIC 1, 2 y 3) de inmediato deben ser canalizadas a estudio colposcópico y biopsia dirigida a una clínica de displasias, para confirmar diagnóstico y en su caso realizarse tratamiento conservador con criocirugía, laserterapia o electrocirugía. Control citológico a los 6 meses.
- 26. Pte a la que se le haya realizado un estudio citológico que muestre resultados de citología de carcinoma micro invasor, deberá pasar a una clínica de displasias para estudio colposcópico y biopsia dirigida y si esta última confirma micro invasión se derivará al centro oncológico. Control citológico a los 6 meses.
- 28. El cáncer cervico uterino es la primera causa de muerte por cáncer en la mujer mexicana. Es uno de los canceres en los que es posible hacer la detección temprana, así también existen tratamientos resolutivos de fácil aplicación que lo hacen prácticamente curable. Para la detección temprana del cáncer cervico uterino, la citología cervical ( Papanicolaou), es el método de tamizaje de elección, a nivel mundial.
- 29. El cáncer cervico uterino tiene una evolución bien identificada, con la presencia de lesiones precursoras denominadas displasias. Estos se clasifican como anormalidades en células epiteliales: - LEIBG: lesión escamosa intraepitelial de bajo grado. IVPH, NIC I. - LEIAG: lesión escamosa intraepitelial de alto grado. NIC II, NIC III, CARCINMA EPIDERMOIDE INVASOR.
- 30. ESTUDIO DE CITOLOGIA CERVICAL. El estudio esta indicado en mujeres de 25 a 64 años en quienes nunca se lo han realizado o que tengan algún factor de riesgo. - IVSA antes de los 18. - IVPH. - Mujer de 25- 64 años de edad. - Múltiples parejas sexuales. - Antecedentes de ETS. - Tabaquismo. - Desnutrición. - Deficiencia de antioxidantes. - Pacientes con VIH. - Nunca haberse realizado la citología.
- 31. TOMA DE LA MUESTRA. La toma de muestra para citología cervical no es solo una rutina instrumentada, sino un procedimiento sistematizado y guiado clínicamente para obtener la información y material suficiente para el citotecnologo, citologo o patólogo, realicen un diagnostico preciso. El personal que lo realiza debe de conocer los aspectos teóricos y prácticos que sustentan la importancia de obtener muestras adecuadas así mismo debe de conocer el material y equipo que se utiliza.
- 32. MATERIAL Y EQUIPO. HOJA DE SOLICITUD Y REPORTE DE RESULTADOS DE CITOLOGIA CERVICAL. PORTAOBJETOS. LAPIZ PUNTA DIAMANTE.
- 33. ESPATULA DE AYRE. HISOPO ESPEJO VAGINAL GUANTES CEPILLO O ESCOBILLON
- 34. FIJADORES - CITOSPRAY. - ALCOHOL ETILICO 96% MESA DE EXPLORACION. LAMPARA DE CHICOTE. MESA DE MAYO. CUBREBOCA
- 35. TOMA DE MUESTRA. Para garantizar una adecuada atención a la usuaria se deben tener en cuenta: . La privacidad en la atención. . La disponibilidad de insumos y equipo necesario. . La orientación y consejería es informar previamente a la mujer sobre el procedimiento a realizar. . La capacidad técnica para el procedimiento por el prestador de servicio. . La calidez en la prestación del servicio.
- 36. - Atención y entrevista de la usuaria.( preguntas). - Lavar las manos. - Preparar material y equipo. - Rotulado. - Colocar a la paciente en posición ginecológica. PREPARATIVOS PARA LA TOMA.
- 37. - Lavado de manos. - Calzarse los guantes. - Valoración ginecológica exterior. - Introducir el espejo vaginal. - Visualizar cérvix.
- 39. CERVIX DE NULIPARA. CERVIX POSTERIOR A PARTO. CERVIX DE MULTIPARA, LASERADO. CERVIX EN EVERSION. CERVIX CON QUISTES.
- 40. TECNICA PARA LA TOMA DE LA MUESTRA.
- 41. Pacientes con histerectomía, se procederá a tomar una muestra del fondo del saco vaginal o cúpula, con el lado bifurcado de la espátula. Esta muestra servirá para detectar alguna lesión en vagina.
- 42. TECNICA DE EXTENDIDO DE LA MUESTRA ENDOCERVICAL Y EXOCERVICAL. TECNICA PARA FIJACION.
- 43. - Ayudar a la paciente a incorporarse y a bajar de la mesa de exploración. - Desechar el espejo vaginal. Muestras inadecuadas Envío y transporte
Notas del editor
- La clamidia es una clase relativamente común de bacteria que puede infectar el sistema reproductor
- USO DEL DIU PUEDE SER UN FACTOR PARA LA CA CERVICAL PERO TAMBIN DICE Q PUEDE REDUCIR EL CA UTERINO
- EN UNA INFECCION PUEDE HAVER SANGRADO Y DOLOR PERO NO HAY Q KONFUNDIRLO.
- La base del cono está constituida por el exocérvix (la parte externa del cuello uterino), y la punta o ápice del cono está formada por el canal endocervical. la escisión electroquirúrgica por asa (LEEP)
- Cervicectomía permite a las mujeres ser tratadas sin perder la capacidad de tener hijos,
- EN EL CASO DE LAS EMARAZADAS Q TNGAN IVPH SE LES REALIZA CESAREA Y DESPUES SE VALORA SE LES DA TX Y EN CASO DE Q TNGA CANCER INVASOR SE MAND A UNA CLINICA D DISPLASIAS
- Los países del primer mundo han disminuido su mortalidad a través de la citología ginecológica, con programas de cobertura y calidad bien establecidos.
- DISPLASIA LEVE- NIC 1, NIC 2 MODERADA, NIC 3 GRAVE O SEVERA Esto no quiere decir que todas las displasias evolucionan a cáncer. SE A DEMOSTRADO QUE EL TIEMPO Q TTRANSCURRE DE UNA DISPLASIA LEVE A UN CA INVASOR ES DE 10 A 20 AÑOS. La edad en la que se presenta el nic 1 20 a 30, nic 2 y 3 35 a 45, ca in situ 40-45, ca microinvasor 45-50, ca invasor 50 >.
- GEORGE N. PAPANICOLAU DICE QUE ES UN METODO DX PARA DETECTAR EL CACU EN ETAPAS INICIALES Y OTRAS ANORMALIDADES . Contraindicacion: presencia de sangrado menstrual.
- ESPATULA DE AYRE: UNA FORMA SEMICONICA TERMINADA EN PUNTA, LA OTRA ES BIFORCADA. EL HISOPO SE UTILIZA EN CLIMATERICAS, ADOLECENTES, PRE Y POSTMENOPAUSICAS.
- VASO COPLIN PARA ALCOHOL
- Por ultimo entrega de resultados.
