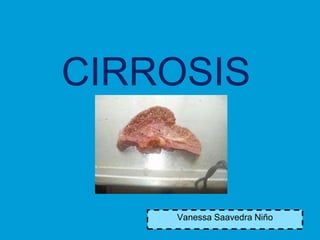
CIRROSIS
- 1. CIRROSIS Vanessa Saavedra Niño
- 2. DEFINICION • Es un proceso difuso caracterizado por fibrosis y conversión de la arquitectura normal del hígado en nódulos estructuralmente anormales. • CRÓNICA E IRREVERSIBLE • Es la consecuencia morfológica y vía final común de diferentes trastornos.
- 4. EPIDEMIOLOGIA • INCIDENCIA ANUAL DE 360/100000 (E.U) • LA CAUSA MAS COMUN EN EL MUNDO OCCIDENTAL ES EL ALCOHOLISMO, SEGUIDO DE LA HEPATITIS VIRALES • SOLO EL 10-15% DE LOS ALCOHOLICOS EVOLUCIONAN A CIRROSIS. • ES UNA ENFERMEDAD SUBCLINICA POR LARGO PERIODO, FRECUENTEMENTE DIAGNOSTICADA ACCIDENTALMENTE.
- 5. ETIOLOGIA
- 6. MANIFESTACIONES CLINICAS • La clínica de los pacientes con cirrosis depende de si esta: Compensada Descompensada Causa de la cirrosis.
- 7. MANIFESTACIONES CLINICAS • Los pacientes con cirrosis compensada pueden estar completamente asintomáticos y no presentar ninguna alteración.
- 8. MANIFESTACIONES CLINICAS • Los pacientes con cirrosis descompensada pueden presentar alguna de las grandes complicaciones como: Hemorragia digestiva alta por varices Ictericia Ascitis Encefalopatía Peritonitis bacteriana espontánea Sepsis Hepatocarcinoma.
- 10. MANIFESTACIONES CLINICAS • Exploración física: Tinte ictérico Arañas vasculares: telangiectasias Eritema palmar Dedos en palillo de tambor Contractura del Dupuytren Hipertrofia parotídea Ginecomastia y distribución feminoide del vello. Hepatomegalia Esplenomegalia.
- 14. EXAMENES DE LABORATORIO • Got y Gpt • FAL • Bilirrubina • Albúmina • Tiempo de Protrombina • Hiperesplenismo: trombopenia o leucopenia. • Hipocolesterolemia en cirrosis no biliares e hipercolesterolemia en las biliares.
- 15. DIAGNOSTICO • SOSPECHA: DATOS DE LA HISTORIA Y DEL EXAMEN FÍSICO • DEFINITIVO: SE REALIZA MEDIANTE ESTUDIO HISTOPATOLOGICO Biopsia hepática • El diagnóstico etiológico, muchas veces, se hace en base a estudios serológicos o a la historia clínica, como es en el caso del alcoholismo.
- 16. PRONOSTICO • En la cirrosis compensada, la supervivencia a los 5 años es del 90%. • Descompensada la supervivencia es del 10%. CRITERIOS DE CHILD – PUGH VALORACION FUNCIONAL
- 17. TRATAMIENTO • No existe ningún tratamiento que modifique claramente la historia natural de la cirrosis. • El tratamiento va dirigido a las complicaciones. • En general, el paciente con cirrosis no complicada no requiere ningún tratamiento, salvo en aquellos casos en los que la cirrosis resulte de una enfermedad que requiere un tratamiento específico como, por ejemplo, la enfermedad de Wilson.
- 18. TRATAMIENTO • Hoy día, en todos los casos y en situación terminal, es posible la realización de trasplante hepático si no hay una contraindicación
- 19. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS • Causa mas frecuente de hemorragia • 10-15% de pacientes cirróticos desarrollan varices esofágicas anualmente. • La incidencia de hemorragia depende de la severidad de la hepatopatía y la mayoría de los episodios ocurren en los dos primeros años desde el descubrimiento de las varices.
- 20. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS • Actualmente, incluso con un manejo óptimo, un 25- 50% de los pacientes pueden morir después del primer episodio. • Durante las primeras 6 semanas después del sangrado inicial existe un aumento de riesgo de resangrado, sobre todo durante los primeros días.
- 21. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS • Entre los factores de riesgo para un sangrado inicial y recidivas, se encuentran: Estadio C de Child Varices grandes y varices con puntos rojos.
- 23. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TRATAMIENTO MEDICO: • Agentes usados para el control de la hemorragia aguda Agentes usados para el control de la hemorragia aguda: Terlipresina (glipresina). Es un derivado de la vasopresina Somatostatina. Disminuye el flujo esplácnico. Disminuye el riesgo de resangrado. Octreótido. Es un análogo de la somatostatina. Vasopresina. Produce constricción arteriolar esplácnica y disminuye la presión portal. Disminuye la excreción de agua libre favoreciendo la sobrecarga de volumen, la hiponatremia y la ascitis Nitroglicerina. Combinación con vasopresina disminuye los efectos secundarios
- 24. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TRATAMIENTO MEDICO: • Prevenir la HDA por varices: Betabloqueantes (propranolol y nadolol). Disminuyen la presión portal al disminuir el flujo sanguíneo esplácnico Otros agentes. Utilizando nitritos se mejora el efecto de los betabloqueantes. La administración de espironolactona a pacientes con cirrosis sin ascitis, disminuye el gradiente de presión portal.
- 25. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TRATAMIENTO ENDOSCOPICO: • Escleroterapia. La inyección de sustancias esclerosantes dentro de la variz induce una reacción inflamatoria con posterior fibrosis y obliteración.. • Ligadura endoscópica de las varices. Es una técnica introducida en los últimos años que es igual de eficaz que la escleroterapia, pero con menos efectos secundarios. En fase. Es el método endoscópico de elección para prevenir la recidiva hemorrágica.
- 27. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TAPONAMIENTO CON BALON: • Controla el sangrado al comprimir extrínsecamente las varices. • La sonda de Sengstaken-Blakemore y la de Minesota tienen un balón esofágico y uno gástrico y un sistema de descompresión gástrica. • En un 80% de los casos controlan el sangrado, pero la tasa de recidivas tras retirarlos es muy alta. • Se mantienen 24 horas y, excepcionalmente, 48. Se utiliza sólo cuando han fallado el tratamiento farmacológico y endoscópico. • Complicaciones, como son: aspiración pulmonar, ulceración esofágica, rotura esofágica, obstrucción de la vía aérea con asfixia.
- 29. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS SHUNT PORTOSISTEMICOS TRANSYUGULARES INTRAHEPATICOS ( TIPS) • Consiste en la colocación de una prótesis metálica autoexpandible entre la vena hepática y una rama intrahepática de la porta. • Disminuye el riesgo de hemorragia al 10%, pero con un riesgo de encefalopatía leve del 25% a pesar de utilizar lactulosa. • La principal indicación de TIPS es la prevención de HDA por varices en pacientes que están esperando un trasplante hepático.
- 31. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TRATAMIENTO QUIRURGICO Fracaso de los tratamientos ya descritos. 1) Técnicas directas. Desconectan el sistema ácigos del portal para que no llegue sangre a las varices desde el territorio portal. - Transección esofágica mecánica. Con sección y sutura mecánica del esófago. - Sugiura. Se realiza por vía torácica: transección esofágica + vagotomía + devascularización esofagogástrica+esplenectomía.
- 32. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TRATAMIENTO QUIRURGICO 2) Técnicas de derivación o shunts portosistémicos. Derivan • sangre del territorio portal hipertensivo al sistema general. Tipos de shunts: - No selectivo. Descomprimen todo el sistema portal. Mayor riesgo de encefalopatía. - Selectivos. Descomprimen sólo las varices, mantienen el flujo portal al hígado (sigue la HTP).
- 33. COMPLICACIONES HEMORRAGIA POR VARICES ESOFAGICAS TRATAMIENTO QUIRURGICO 2) Técnicas de derivación o shunts portosistémicos. Derivan • sangre del territorio portal hipertensivo al sistema general. Tipos de shunts: - No selectivo. Descomprimen todo el sistema portal. Mayor riesgo de encefalopatía. - Selectivos. Descomprimen sólo las varices, mantienen el flujo portal al hígado (sigue la HTP).
- 34. NO SELECTIVAS SELECTIVAS Derivación portocava término- Derivación esplenorrenal distal lateral. (Warren) Derivación portocava latero- lateral. Mesocava. LL con injerto en H de dacron o yugular interna. Esplenorrenal proximal (Linton) o central.
- 35. COMPLICACIONES ASCITIS • Acumulo patológico de líquido en la cavidad peritoneal. • Es la complicación más frecuente de dicha enfermedad. • El síntoma más frecuente que refieren los pacientes con ascitis es el aumento del perímetro abdominal. • Cuando existe ascitis a tensión, el paciente puede quejarse de dolor abdominal o de dificultad respiratoria por compresión diafragmática.
- 36. COMPLICACIONES ASCITIS • El diagnóstico de ascitis puede hacerse mediante la exploración física, por la presencia de matidez cambiante (si hay al menos 1,5 a 3 litros) u oleada ascítica (indica unos 10 litros) • Cuando hay dudas o para confirmar, el mejor método de diagnóstico es la ecografía abdominal, que puede poner de manifiesto incluso cantidades tan pequeñas como 100 mililitros de líquido ascítico
- 38. COMPLICACIONES ASCITIS TRATAMIENTO MEDICO • La restricción de líquidos. • Dieta pobre en sodio: 800 miligramos de sodio. • Se recomienda comenzar con 100 mg de espironolactona y 40 mg de furosemida, dados todos los comprimidos juntos por la mañana. • Si después de unos 3 días no hay pérdida de peso o aumento de la excreción urinaria de sodio, se debe aumentar la dosis a 200 y 80 mg por día respectivamente. • Si es necesario, las dosis de medicación se pueden aumentar a 400 mg de espironolactona y 160 mg de furosemida al día.
- 39. COMPLICACIONES ASCITIS TRATAMIENTO ALTERNATIVO • En cuanto al tratamiento de la ascitis resistente a diuréticos, existen varias posibilidades. Una de ellas es la paracentesis evacuadora; se puede incluso extraer todo el líquido ascítico en una sola paracentesis. • Después de la paracentesis se debe expandir el volumen plasmático con albúmina o dextranos. • Otro método terapéutico es el shunt peritoneovenoso de Le Veen; no ha demostrado prolongar la supervivencia,
- 40. COMPLICACIONES PERITONITIS ESPONTANEA BATERIANA • Infección de la ascitis preexistente en ausencia de una fuente intraabdominal obvia. • Clínica: dolor abdominal y fiebre • Tratamiento: Empíricamente si la cifra de polimorfonucleares neutrófilos de líquido ascítico es superior a 250 mm3. Los fármacos más utilizados de forma empírica son las cefalosporinas de tercera generación por 7 a 10 días • Norfloxacino (400 mg al día) es útil en la profilaxis primaria o secundaria de la peritonitis bacteriana espontánea en pacientes cirróticos con alto riesgo
- 41. COMPLICACIONES ENCEFALOPATIA HEPATICA • Trastorno funcional y reversible del sistema nervioso central debido fundamentalmente a la incapacidad del hígado para metabolizar sustancias tóxicas cerebrales endógenas o exógenas, la mayoría de las cuales proceden del intestino. • CLÍNICA. Se caracteriza por cambios en el estado mental que varían desde euforia o alteraciones del sueño hasta coma profundo en los estadios avanzados; y alteraciones neuromusculares que van desde incoordinación o alteraciones en la escritura hasta posturas de descerebración en los grados más avanzados.
- 42. COMPLICACIONES ENCEFALOPATIA HEPATICA • Trastorno funcional y reversible del sistema nervioso central debido fundamentalmente a la incapacidad del hígado para metabolizar sustancias tóxicas cerebrales endógenas o exógenas, la mayoría de las cuales proceden del intestino. • CLÍNICA. Se caracteriza por cambios en el estado mental que varían desde euforia o alteraciones del sueño hasta coma profundo en los estadios avanzados; y alteraciones neuromusculares que van desde incoordinación o hasta posturas de descerebración en los grados más avanzados.
- 43. GRADOS DE ENCEFALOPATIA HEPATICA
- 44. COMPLICACIONES ENCEFALOPATIA HEPATICA • DIAGNOSTICO: Se hace en base a los datos clínicos y electroencefalográficos y tras excluir otras enfermedades. • TRATAMIENTO: Suspender los fármacos desencadenantes. Disminuir las proteínas de la dieta si el paciente puede comer. Administración de lactulosa o lactitol) Administración de antibióticos que disminuyan la flora intestinal productora de amonio (entre ellos, se ha utilizado neomicina, paramomicina y metronidazol).