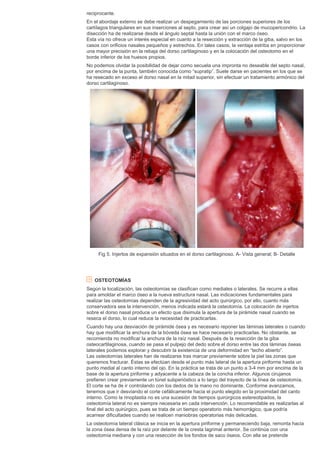
Este documento presenta una introducción general a la especialidad de cirugía plástica, incluyendo su definición, desarrollo histórico y situación actual. La cirugía plástica se ocupa de la reparación de defectos y deformidades mediante técnicas quirúrgicas. Su historia se remonta a la antigüedad pero experimentó un gran desarrollo en los siglos XIX y XX, especialmente tras las guerras mundiales. En la actualidad, la cirugía plástica abarca no solo la recon














































































































































































![reducida.
BIBLIOGRAFÍA
1. Balch CM, Houghton AN, Sober AJ, Soong S-J: “Cutaneous Melanoma” 3rd ed, QMP, Inc.,
1998.
2. Breslow A: “Thickness, cross-sectional areas and depth of invasion in the prognosis of
cutaneous melanoma”. Ann. Surg. 172: 902, 1970.
3. Clark WH Jr, Ainsworth AM, Bemardino EA, y cols.: “The developmental biology of primary
human malignant melanomas”. Semin. Oncol. 2: 83, 1975.
4. Clark WH Jr, From L, Bernardino EA, y cols.: “The histogenesis and biologic behavior of
primary human malignant melanoma of the skin”. Cancer Res. 29: 705, 1969.
5. Huntley AC: “You can be an expert at diagnosing melanoma”. University of California Davis,
1995. (Página Web).
6. Kibbi AG, Sober AJ, Mihm MC Jr.: “Malignant Melanoma”. En: Grabb and Smith’s Plastic
Surgery 4th ed., Little Brown 1991. 26: 759-777.
7. Kraemer KH, Greene MH, Tarone R, y cols.: “Dysplastic naevi and cutaneous melanoma
risk” [carta]. Lancet ii: 1076, 1983.
8. Lippincott JB: American Joint Committee on Cancer. “Manual for Staging of Cancer”, 4th ed.
Philadelphia 1992. 43.
9. Mastrangelo MJ, Baker AR, Katz HR: “Melanoma cutáneo”. En: “Cáncer. Principios y
Práctica de Oncología” de Vincent T. DeVita Jr., Samuel Hellman y Steven A. Rosenberg, 2ª
ed, Salvat 1988. 39: 1279-1326.
10. Weiss JS, Albert DM: “Melanoma intraocular”. En: “Cáncer. Principios y Práctica de
Oncología” de Vincent T. DeVita Jr., Samuel Hellman y Steven A. Rosenberg, 2ª ed, Salvat
1988. 39: 1327-1338.
11. Zamora B, Casado C: Melanoma. I Ponencia Oficial de la SECPRE. ENE Ediciones, 1998.
Copyright © 2000-2001 SECPRE Información Legal.](https://image.slidesharecdn.com/cirugiaplasticasecpre-140922133057-phpapp02/85/Cirugia-plastica-secpre-178-320.jpg)














































![q Lesionados medulares, los cuales tienen unas características especiales que les diferencian de los enfermos
neurológicos por su importancia y frecuencia de aparición de esta patología.
Estos grupos de pacientes de riesgos tienen en común que carecen de los mecanismos fisiológicos de defensa, ya que
presentan una hipoestesia-anestesia, acompañada o no de transtornos tróficos en la piel, como piel delgada y una
pérdida de grasa subcutánea; además puede existir una falta de tono muscular o espasticidad, o presentar un éstasis
venoso-linfático. Todas estas alteraciones contribuirán en mayor o menor medida a incrementar el efecto nocivo de la
presión.
Cuando aparece una UPP en estos enfermos puede ser índice de que existe un agravamiento de su enfermedad primitiva
y sobretodo se acompañará de una mala evolución y una curación más difícil, de ahí la importancia extrema que
representa la prevención de la formación de las úlceras por presión en todos estos grupos de riesgos.
ETIOLOGIA-PATOGENIA
Para llegar a comprender el problema de la patogenia de una UPP hay que considerar que en su producción intervienen
dos factores relacionados. Por una parte, existe un factor extrínseco, que únicamente es la presión que se realiza sobre
un tejido concreto y que representa el motivo primordial y sine qua non para desarrollar la patología ulcerosa. Por otra
parte, podemos distinguir un factor intrínseco, individual, que es la respuesta biológica de cada organismo a la presión.
Factor extrínseco
Una presión ejercida y mantenida sobre una prominencia ósea es la causa principal para la aparición de una UPP. Esta
presión sobre los tejidos actúa como un hecho físico puro en la interrupción de la circulación tisular, ocasionando una
isquemia localizada que será el origen de la aparición de una necrosis tisular.
Aunque se han descrito en la literatura diferentes estudios valorando la presión sanguínea en los capilares y en distintos
puntos del cuerpo (Landis, 1930; Greenway y Piazza, 1965; Groth,1942]; Kosiak,1959), podemos decir que la aplicación
sobre cualquier zona del cuerpo de una presión de 50-60 mm Hg/cm2 produce una isquemia localizada. Dicha presión es
difícil superar en el desarrollo de una actividad normal, sin embargo, si en los tegumentos blandos subyace un plano
óseo, con suma facilidad se rebasará esta presión crítica ya que la presión se transmite desde la superficie hasta el hueso
subyacente, con la compresión de todos los tejidos interpuestos, sufriendo en primer lugar las consecuencias de la
presión aquellos tejidos situados próximos al hueso. Esta presión mayor en las zonas próximas al hueso disminuye
gradualmente hacia la periferia, por lo que la mayor necrosis de los tejidos se produce en las zonas más profundas,
próximas al hueso y no en la superficie cutánea. Este hecho es importante tenerlo en cuenta ya que cuando se presentan
alteraciones en la superficie cutánea es indicativo de la existencia de una mayor necrosis en profundidad.
Kosiak (1959) demostró en un estudio experimental realizado en perros que la presión intensa de breve duración injuriaba
a los tejidos de igual forma que una presión baja pero de larga duración, ocasionando en ambos casos una isquemia
tisular que provoca modificaciones irreversibles, que en última instancia causan necrosis y ulceración.
Factor intrínseco
Son las respuestas biológicas en las diferentes patologías las que reducen el gradiente de presión necesario para
interrumpir la vitalidad de los tejidos.](https://image.slidesharecdn.com/cirugiaplasticasecpre-140922133057-phpapp02/85/Cirugia-plastica-secpre-225-320.jpg)