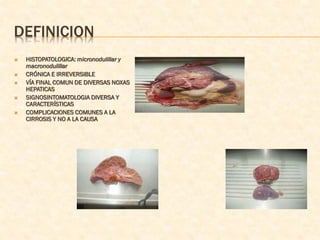
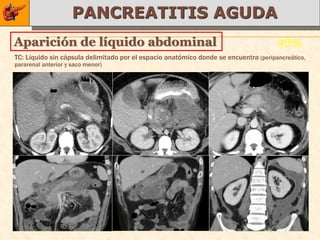
Este documento trata sobre tres temas principales de endocrinología y metabolismo aplicados a la nutrición y dietética: la cirrosis hepática, la esplenomegalia y anemias. La cirrosis hepática es una enfermedad crónica e irreversible que puede deberse a diversas causas como el alcoholismo o hepatitis virales. La esplenomegalia puede ser masiva, moderada o leve y estar asociada a desórdenes mieloproliferativos u otras enfermedades. Finalmente, el documento describe las anemias por defici