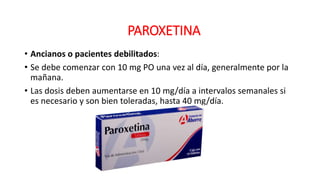
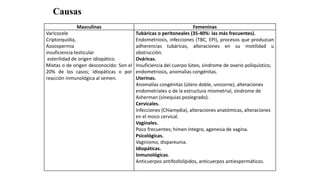
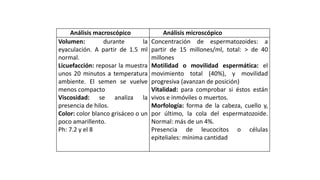
El documento resume los principales aspectos del climaterio y la endocrinología asociada. Define el climaterio como el período de transición de la vida reproductiva a la no reproductiva entre los 45-59 años. Explica los cambios hormonales como el aumento de FSH y LH y la disminución de estrógenos y andrógenos. También describe los síntomas como sofocos, atrofia urogenital e insomnio, así como las complicaciones como osteoporosis y enfermedades cardiovasculares. Finalmente, resume las opcion