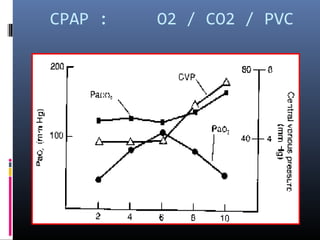
El documento describe brevemente la historia del tratamiento con CPAP en neonatología, sus principios fisiológicos y aplicación clínica. Explica que el CPAP mantiene abiertas las vías respiratorias aplicando presión positiva continua, mejorando la oxigenación y preveniendo el colapso pulmonar. Finalmente, resume las indicaciones, aplicación y complicaciones potenciales del tratamiento con CPAP nasal en recién nacidos.