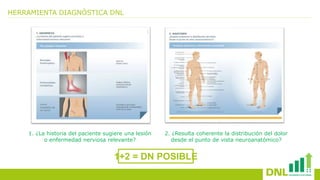
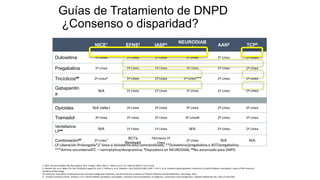
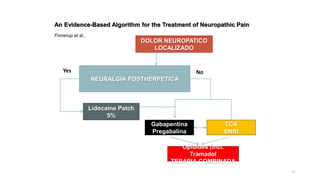
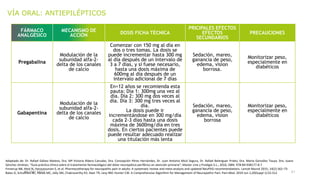
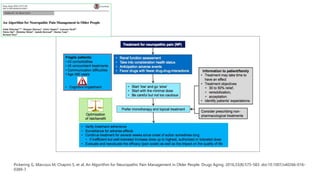
El documento presenta información sobre el dolor neuropático y sus tratamientos. Explica los diferentes tipos de dolor, las dificultades en el tratamiento del dolor neuropático, y ofrece herramientas de diagnóstico. Además, detalla los tratamientos tópicos y orales recomendados para el dolor neuropático, incluyendo antiepilépticos, antidepresivos y sus mecanismos de acción, dosis y efectos secundarios.