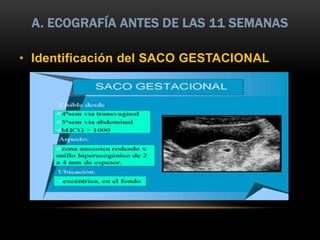
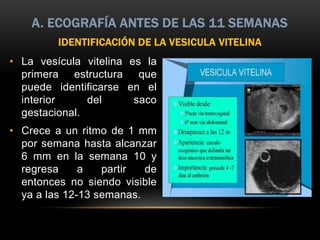
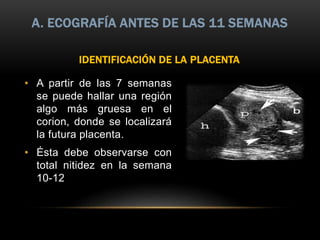
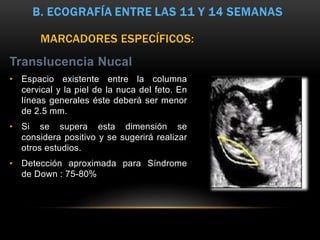
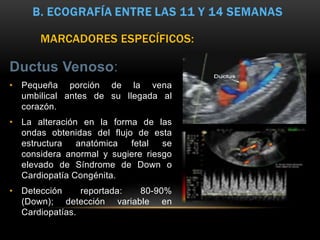
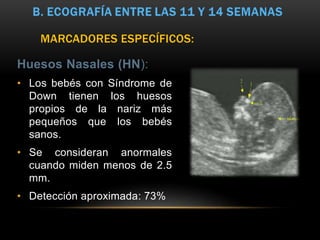
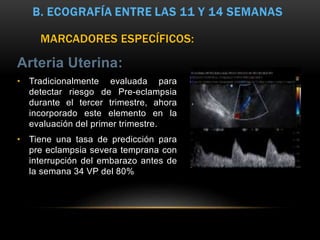
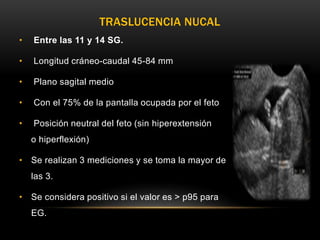
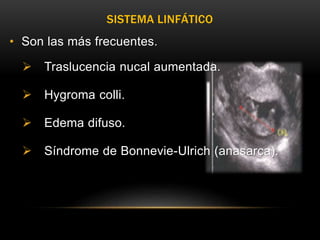
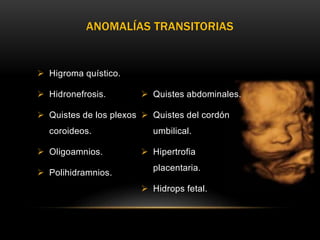
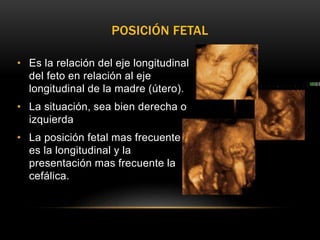
El documento proporciona información sobre la ecografía en obstetricia. Describe que la ecografía se usa para diagnosticar el embarazo y valorar al embrión o feto. Explica que la ecografía del primer trimestre se enfoca en diagnosticar malformaciones congénitas, estimar la edad gestacional, y comprobar el desarrollo y vitalidad del embrión. También describe los marcadores ecográficos que se usan para detectar síndromes como el de Down.