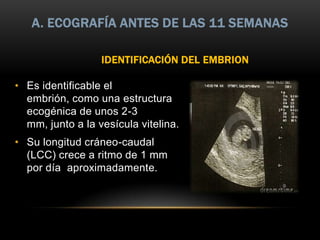
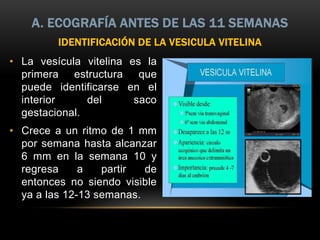
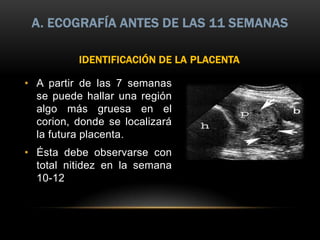
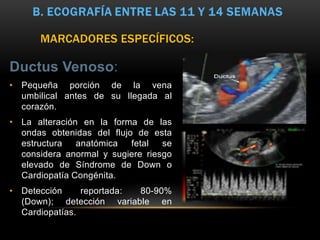
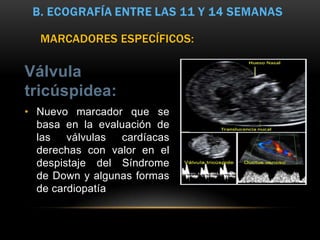
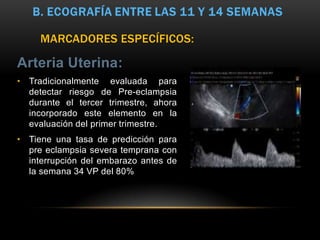
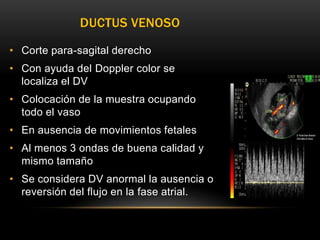
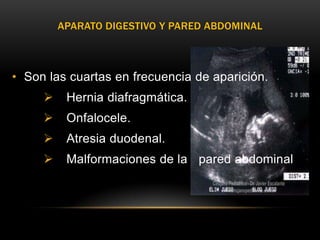
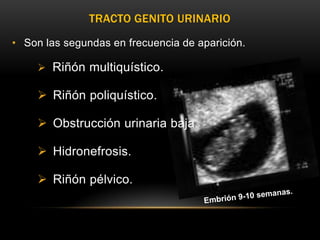
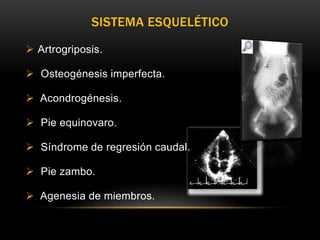
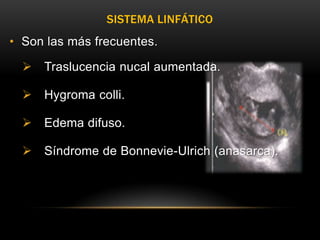
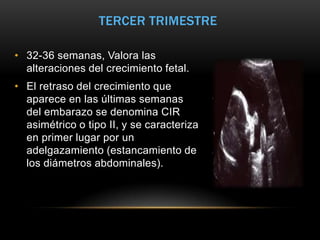
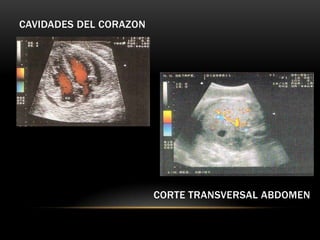
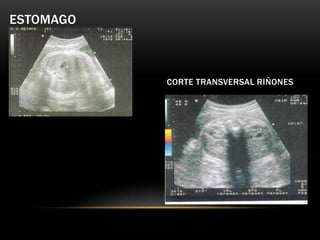
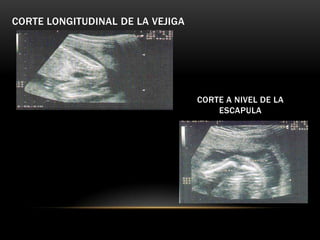
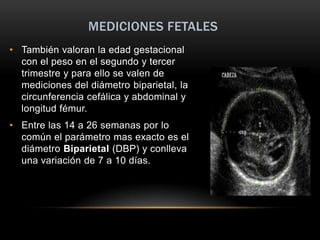
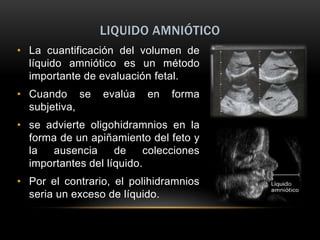
Este documento resume los aspectos fundamentales de la ecografía por trimestres durante el embarazo. En el primer trimestre, la ecografía se usa para identificar el saco gestacional, el embrión, la actividad cardíaca y detectar posibles malformaciones. En el segundo trimestre, se realiza una evaluación anatómica detallada del feto. En el tercer trimestre, se evalúa el crecimiento fetal, la posición y la anatomía, así como posibles patologías de la placenta o el líquido amniótico.