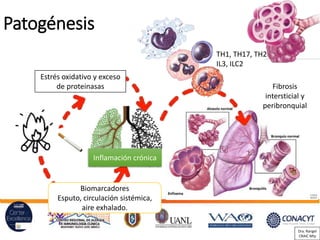
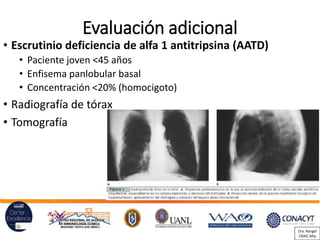
Este documento presenta una guía sobre el diagnóstico y manejo de la enfermedad pulmonar obstructiva crónica (EPOC) de acuerdo con las guías GOLD. Incluye información sobre la definición, epidemiología, factores de riesgo, patogénesis, manifestaciones clínicas, pruebas diagnósticas, evaluación de la gravedad, tratamiento farmacológico y no farmacológico, y cuidados de soporte para pacientes terminales con EPOC.