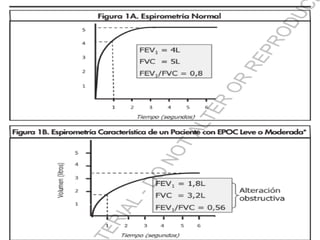
La EPOC es una enfermedad pulmonar crónica caracterizada por una limitación al flujo aéreo no completamente reversible. El tabaquismo es el principal factor de riesgo. Los síntomas, la gravedad de la limitación al flujo aéreo y las comorbilidades determinan el tratamiento, que incluye broncodilatadores, corticosteroides inhalados y vacunas. Las exacerbaciones agudas requieren tratamiento con corticoides y antibióticos.