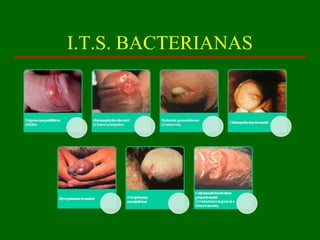
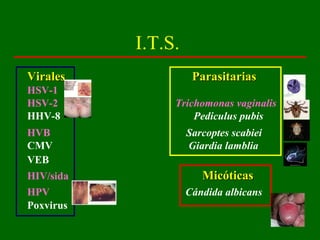
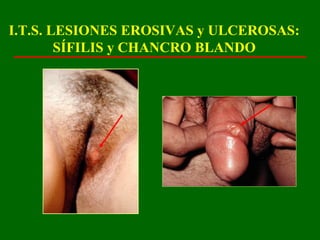
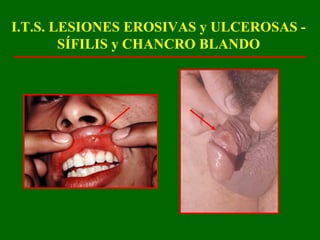
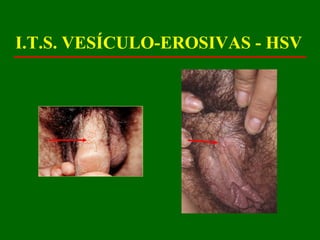
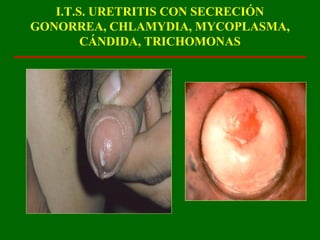
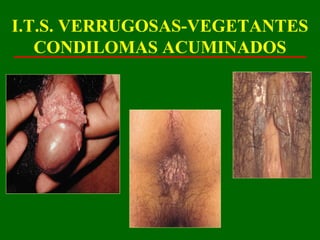
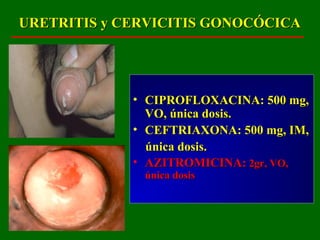
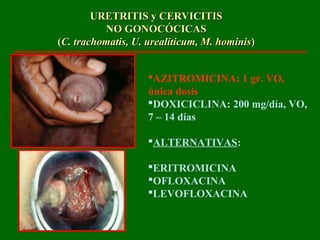
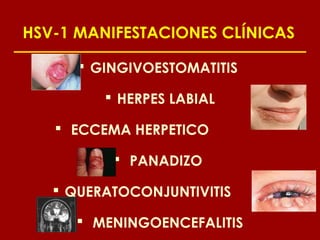
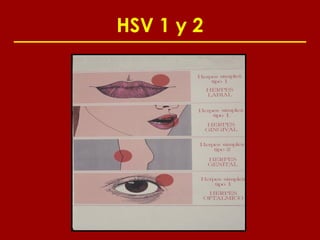
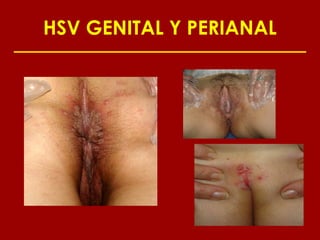
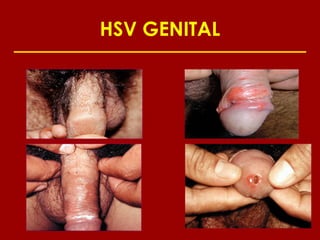
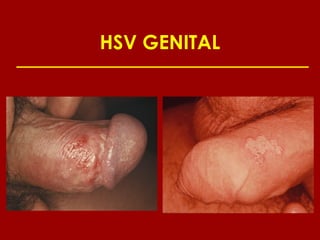
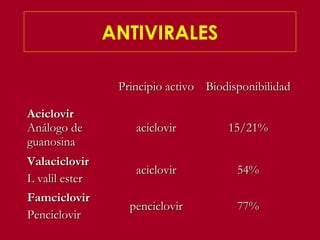
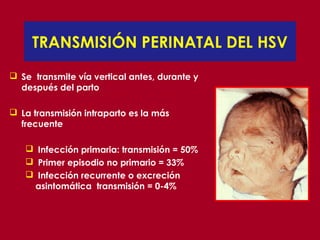
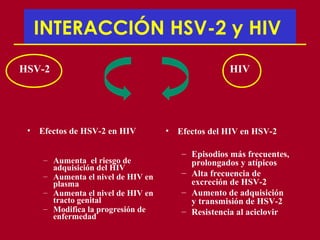
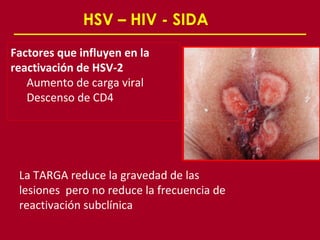
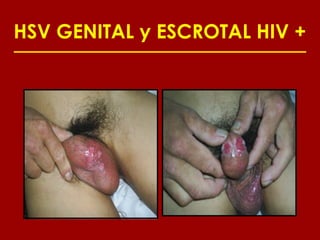
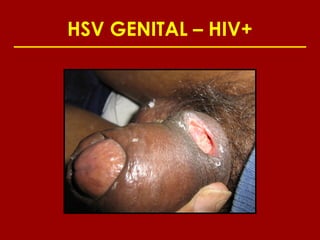
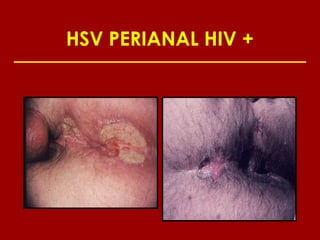
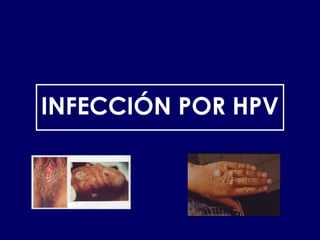
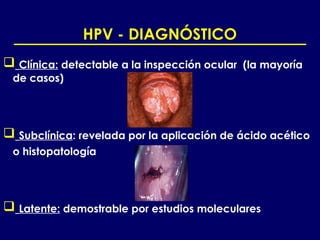
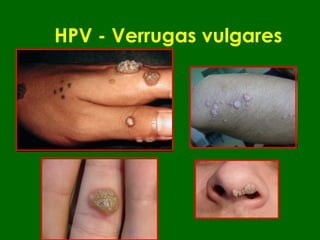
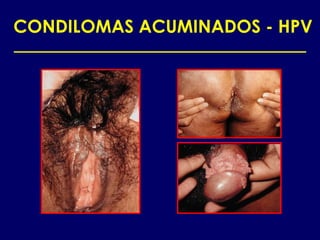
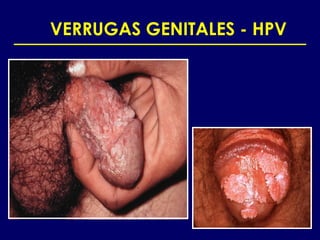
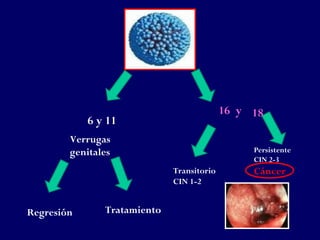
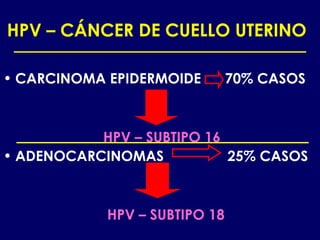
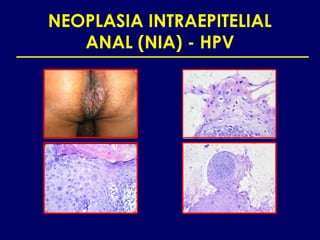
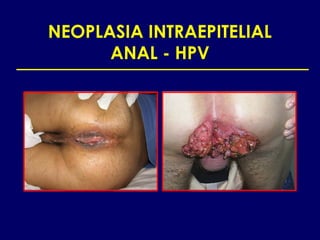
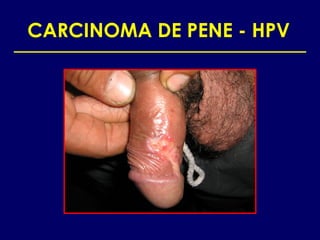
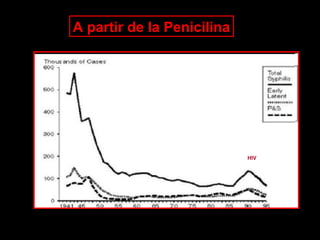
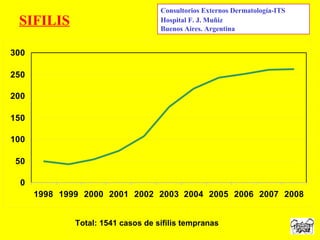
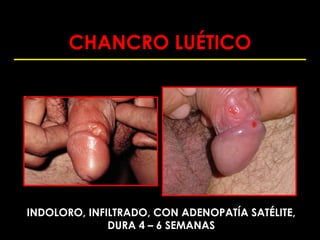
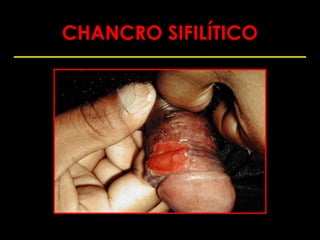
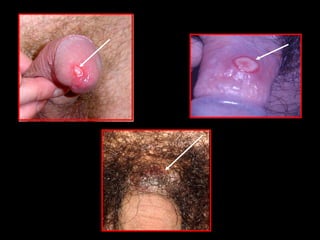
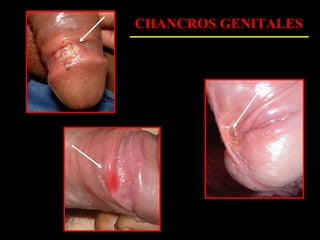
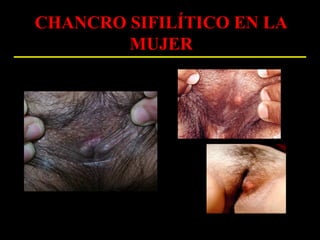
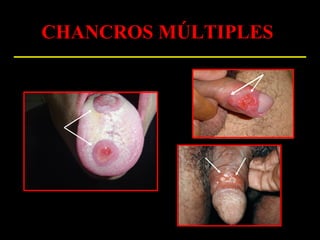
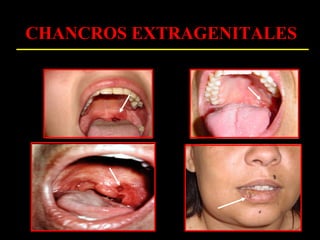
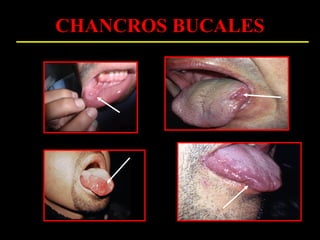
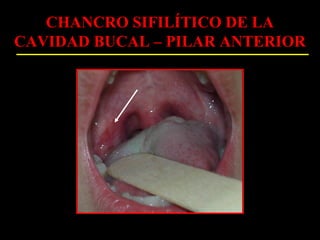
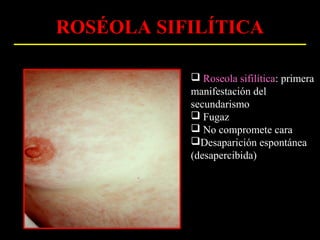
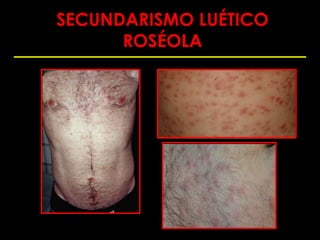
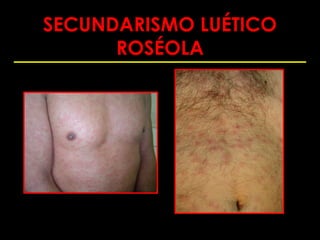
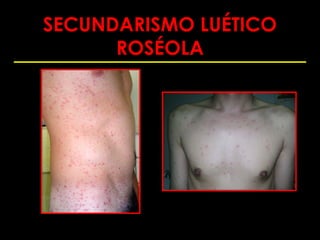
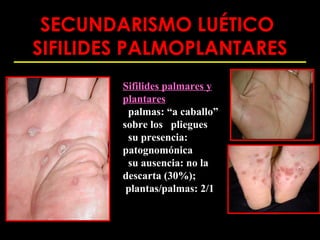
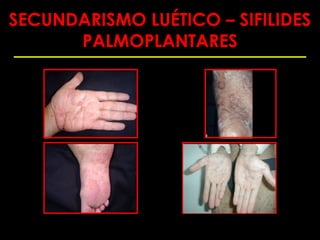
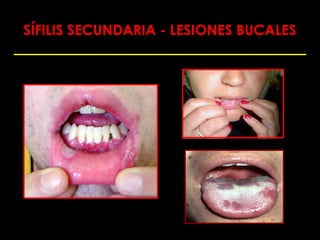
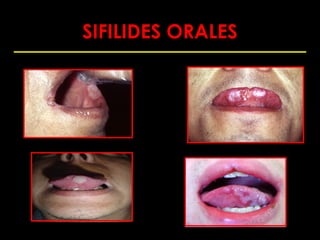
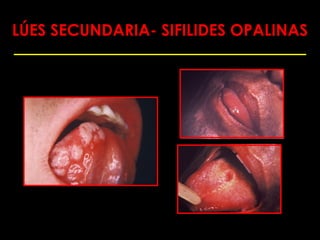
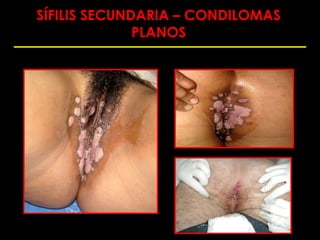
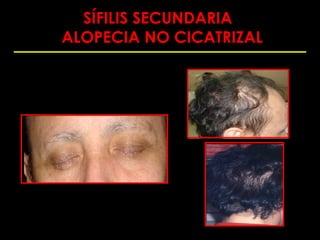
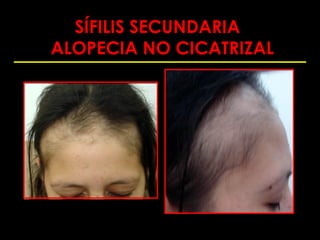
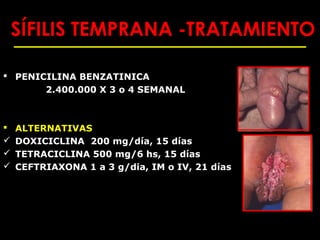
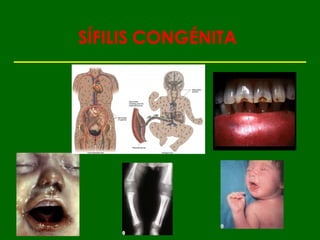
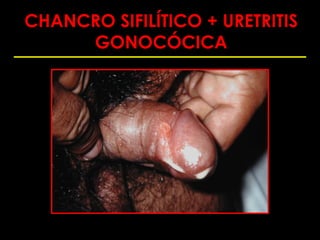
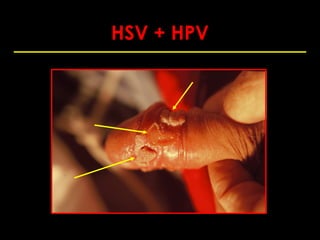
Este documento resume las principales infecciones de transmisión sexual (ITS), incluyendo bacterianas como gonorrea y clamidia, virales como herpes simple y VIH, y parasitarias. Describe los síntomas, complicaciones, diagnóstico y tratamiento de cada ITS. También explica la asociación entre el virus del papiloma humano (HPV) y cáncer cervical, y el rol del HPV como factor necesario para el desarrollo de cáncer cervical.