Labio leporino y paladar hendido.pptx
- 1. UNIDAD II 2.1 Labio leporino.
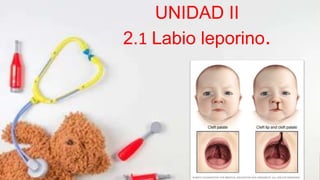
- 2. Labio hendido (LH).- Defecto facial que involucra el cierre incompleto del labio, unilateral, bilateral o medial, generalmente lateral a la línea media. Paladar hendido (PH).- Defecto palatino en la línea media que comunica fosas nasales y cavidad oral. Se debe a la falta de fusión de los procesos maxilares y/o nasomedianos. Definición
- 3. Fisiopatología El labio hendido.- Es el resultado de la falta de fusión de los procesos maxilares y nasal medial. En la forma más completa del defecto, todo el segmento premaxilar está separado, lo que da por resultado la existencia de hendiduras bilaterales que corren a través del labio y del maxilar entre los incisivos laterales y el canino. El punto de convergencia de las hendiduras es el foramen incisivo. El segmento premaxilar suele proyectarse más allá de los contornos normales de la cara cuando se observa de perfil.
- 5. Signos y síntomas o Incapacidad para aumentar de peso. o Problemas con la alimentación. o Flujo de leche a través de las fosas nasales durante la alimentación. o Retardo del crecimiento. o Infecciones repetitivas del oído. o Dificultades del habla.
- 6. Tratamiento Se debe iniciar apoyo a la alimentación, adiestramiento a la madre y familiares y consulta por ortodoncista para que valore la necesidad de uso de prótesis, dependiendo de la lesión y apoyo emocional a la pareja. Es muy importante el tratamiento integral, ya que abarca todas las áreas donde estos niños pueden presentar problemas. La cirugía para restaura el funcionamiento normal con cicatrices mínimas. Si es necesario, la terapia del lenguaje corrige las dificultades para hablar.
- 9. DEFINICIÓN Es un defecto de nacimiento que se producen cuando el labio o la boca del bebé no se forman adecuadamente durante el embarazo. Estos defectos de nacimiento a menudo se conocen de manera conjunta como “hendiduras orofaciales”. El paladar hendido es un defecto platino en la línea media que comunica fosas nasales y cavidad oral. Se debe a la falta de fusión de los procesos maxilares y/o naso medianos.
- 10. FISIOPATOLOGÍA El paladar se forma entre las semanas 6 y 9 del embarazo. El paladar hendido se produce cuando el tejido que forma el paladar no se une completamente durante el embarazo. En algunos bebés, tanto la parte de adelante como la parte de atrás del paladar quedan abiertas. En otros, solo una parte del paladar queda abierta. La extensión de la hendidura puede afectar toda la longitud del paladar, hasta algo tan mínimo como una úvula bífida.
- 13. SIGNOS Y SÍNTOMAS Dificultad para alimentarse. Dificultad para hablar claramente. Infecciones en el oído. Problemas auditivos. Problemas en los dientes Flujo de leche a través de las fosas nasales durante la alimentación.
- 14. TRATAMIENTO • La cirugía restaura el funcionamiento normal con cicatrices mínimas. En la mayoría de los casos, se hace antes de que el niño tenga 12 meses de edad. • Si es necesario, la terapia del lenguaje corrige las dificultades para hablar.
- 15. 2.3 Hidrocefalia
- 16. definición Hidrocefalia, es una enfermedad que se caracteriza por incremento en el contenido de líquido cefalorraquídeo cefálico, causado por la dificultad para la circulación, incremento de la producción y absorción del mismo.
- 17. Fisiopatología La hidrocefalia puede deberse a: Obstrucción del flujo de líquido cefalorraquídeo (hidrocefalia obstructiva) Alteración de la reabsorción de líquido cefalorraquídeo (hidrocefalia comunicante) Puede ser congénita o adquirida de eventos durante o después del nacimiento. Las causas más comunes de hidrocefalia obstructiva son: •Estenosis del acueducto •Malformación de Dandy-Walker •Malformación de Chiari de tipo II
- 18. Factores de riesgo Desarrollo anormal del sistema nervioso central que puede obstruir el flujo de líquido cefalorraquídeo Sangrado dentro de los ventrículos, una posible complicación del parto prematuro Infección en el útero, como rubéola o sífilis, durante el embarazo, lo que puede producir una inflamación en los tejidos cerebrales del feto OTROS FACTORES QUE PUEDEN CONTRIBUIR A LA HIDROCEFALIA EN TODOS LOS GRUPOS ETARIOS COMPRENDEN LOS SIGUIENTES: Lesiones o tumores en el cerebro o la médula espinal Infecciones en el sistema nervioso central, como meningitis bacteriana o paperas Sangrado en el cerebro debido a un accidente cerebrovascular o a una lesión en la cabeza Otras lesiones traumáticas en el cerebro
- 19. Los signos y síntomas de hidrocefalia reportados en recién nacidos y en lactantes < de 12 meses son: Incremento anormal del perímetro cefálico Rechazo al alimento Vómito Hipo actividad Irritabilidad Alteración del estado de alerta Diastásis de suturas Fontanela anterior abombada Aumento de red venosa colateral craneal Piel del cráneo tensa y brillante Signo del sol naciente Síndrome de parinaud: parálisis en convergencia de los ojos Signo de collier: ausencia de supraversión y retracción palpebral Signo de la “olla rajada” a la percusión (sonido mate del cráneo) Casos graves: depresión respiratoria y postura anormal Signos y síntomas
- 20. tratamiento El tratamiento más común para la hidrocefalia es insertar una derivación (shunt) ventricular. Una derivación es un catéter que drena el líquido cefalorraquídeo desde los ventrículos hacia otro espacio en el cuerpo, que luego absorbe el líquido. Un segundo tipo de tratamiento para la hidrocefalia es la ventriculostomia endoscópica del tercer ventrículo (VET). Este procedimiento ha demostrado ser más eficaz para manejar la hidrocefalia provocada por el sistema ventricular. No se usa para niños que tienen un filtro dañado en el cerebro que no permite la absorción de líquido cefalorraquídeo hacia la sangre.
- 21. Hannia Elizabeth Garcia Marquez 4°A Dra. Sandra Angélica Ramírez Hernández ENFERMEDA D HIPERTROFIC A DEL PILORO.
- 22. Hipertrofia del piloro La estenosis pilórica es una afección poco frecuente en bebés, que obstruye el tránsito de los alimentos al intestino delgado. Normalmente, una válvula muscular (píloro), que se encuentra entre el estómago y el intestino delgado, mantiene los alimentos en el estómago hasta que están listos para la próxima etapa del proceso digestivo. Cuando hay una estenosis pilórica, los músculos del píloro se engrosan y adquieren un tamaño anormal
- 23. Síntomas Los signos y síntomas de la estenosis pilórica suelen aparecer entre tres y cinco semanas después del nacimiento. La estenosis pilórica es poco frecuente en bebés con más de 3 meses de edad. ● -Vómitos después de la alimentación. ● -Hambre constante. ● -Contracciones estomacales. ● -Deshidratación ● -Problemas de peso.
- 24. Exámenes diagnósticos ● Análisis de sangre para controlar si existe deshidratación o desequilibrio electrolítico o ambos. ● Química sanguínea y biometría hemática. ● Una ecografía para ver el píloro y confirmar el diagnóstico de estenosis pilórica ● Una radiografía del sistema digestivo del bebé, si los resultados de la ecografía no son claros
- 25. Tratamiento ● Cuando a un bebé se le diagnostica una estenosis pilórica, sea mediante ecografía o mediante radiografías con bario, se le ingresará en el hospital y se le preparará para una operación. Cualquier deshidratación o cualquier problema que se le detecte en los electrolitos en sangre se corregirá administrándole líquidos por vía intravenosa (VI), generalmente durante las 24 horas antes de la operación. ● Se le practicará una operación llamada piloromiotomía, que implica cortar los músculos engrosados del píloro para eliminar la obstrucción. El píloro se examinará a través de una incisión mínima y se separará y relajará las
- 26. 2.6 luxación congénita de cadera
- 27. ¿Qué es la articulación coxofemoral? La luxación congénita o también llamada displasia de cadera (DDC), es una patología que afecta a la articulación coxofemoral de los niños al momento que transitan por el canal del parto. Lo cual produce además de inestabilidad articular una serie de signos que deben ser evaluados por el médico tratante para poder establecer un diagnóstico y así comenzar con el tratamiento y posterior rehabilitación.
- 28. ¿Cómo se desarrolla la displasia de cadera? Las luxaciones son lesiones que se desarrollan por eventos traumáticos de la zona cuando se presiona en direcciones que no son fisiológicas para la unión entre el fémur y la pelvis. Por lo que su mecanismo de lesión va produciendo lo siguiente: La compresión de la pelvis dentro del útero y la posición del feto al salir por el canal del parto, desencadenan una dislocación de las superficies articulares. Lo anterior produce una pérdida del contacto entre los huesos que se manifiesta con inestabilidad de la cadera para mantenerse en su posición normal. Luego del nacimiento y de la carga hormonal que produce relajación de los tejidos que mantienen los huesos en su posición, las posiciones inadecuadas desencadenan la producción de la displasia.
- 29. ¿Cómo se produce la luxación? Son múltiples los factores que intervienen en la génesis de esta deformidad. La luxación congénita de cadera es más común en algunas familias o en ciertas razas, pero la laxitud excesiva y la postura intrauterina juegan un importante papel. Algunas posturas forzadas en la que se colocan los recién nacidos (en algunas culturas) también pueden influir.
- 30. ¿Cómo se descubre la enfermedad? La exploración física de todos los recién nacidos permite la detección precoz de la mayoría de pacientes afectos de luxación congénita de cadera. Con unas maniobras de exploración que llamamos Ortolani y Barlow evaluamos si la cadera está luxada o es luxable. Otros signos, como la asimetría de pliegues, tienen menos importancia en esta edad, pero conviene reevaluar los casos dudosos.
- 31. La ecografía de cadera, en nuestra opinión, no ha de realizarse de forma sistemática a todos los recién nacidos, pero sí en aquellos con una exploración física anómala o con más de tres factores de riesgo: antecedente familiar, sexo femenino, primer parto, presentación de nalgas, deformidades posturales asociadas (pies o cuello deformados)…
- 32. ¿Qué hacer cuando nace un niño? El diagnóstico precoz de la luxación congénita de cadera constituye el punto fundamental para obtener una evolución satisfactoria, es decir, para obtener el desarrollo de una cadera de características normales. Cualquier retardo en el diagnóstico puede comprometer el futuro de la articulación y provocar la evolución hacia una artrosis precoz.
- 33. Bibliografía • Prevención, Tratamiento, Manejo y Rehabilitación de Niños con Labio y Paladar Hendido • http://www.salud.gob.mx/unida des/cdi/documentos/DOCSAL7805 .pdf