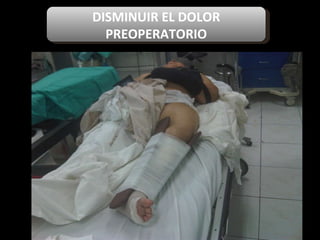
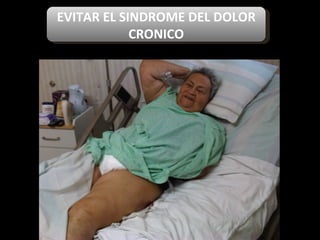
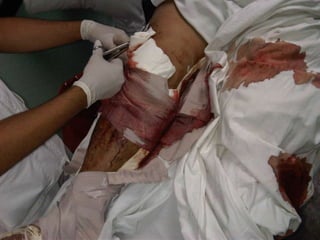
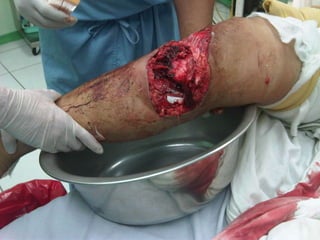
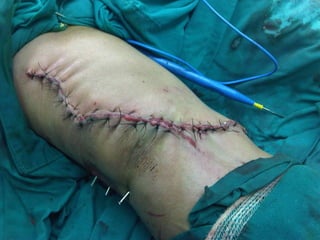
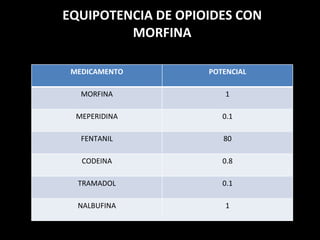
El documento habla sobre el dolor posoperatorio y su manejo. Describe factores que influyen en el dolor, escalas para medirlo, opciones de analgesia como AINEs, opioides y técnicas como peridural y PCA. Resalta la importancia de informar al paciente, usar analgésicos preoperatorios y una analgesia multimodal para prevenir y controlar eficazmente el dolor después de una cirugía.