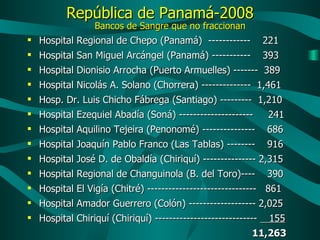
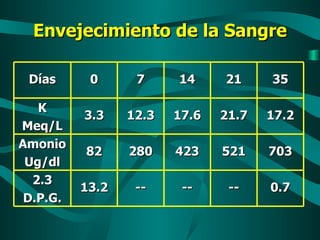
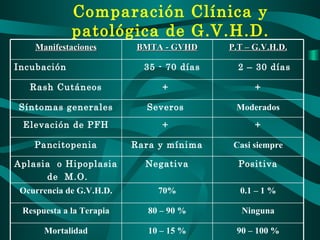
Este documento resume las principales pautas y estadísticas de la medicina transfusional en Panamá. Indica que se requieren alrededor de 56,000 donaciones de sangre al año pero en 2008 se obtuvieron solo 49,575 donaciones, cubriendo el 88.5% de la necesidad. Menciona los principales grupos sanguíneos en la población panameña, los componentes sanguíneos y sus indicaciones de uso, así como los procedimientos para asegurar la calidad y seguridad de la sangre donada.