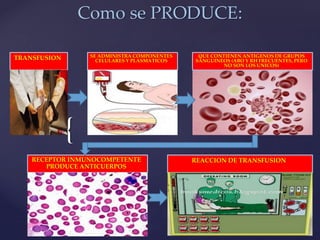
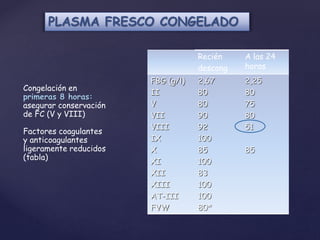
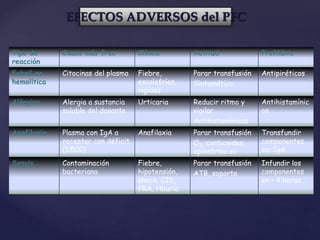
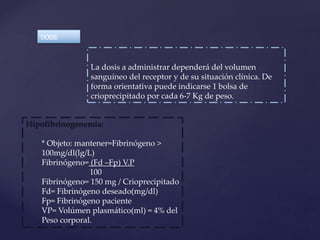
Este documento describe la historia y los avances en la transfusión de sangre y sus componentes. Se detalla el descubrimiento de los grupos sanguíneos y el factor Rh en el siglo XX, así como el desarrollo de productos derivados de la sangre como los glóbulos rojos, el plasma y el crioprecipitado. También incluye información sobre las indicaciones, dosis y efectos de estos componentes sanguíneos en el tratamiento de diversas afecciones.










































![ Factores de la coagulación vitamina-K
dependientes (II, VII, IX, X) en cantidad variable.
Complejo sólo estandarizado y cuantificado para
el factor IX.
Proplex T® contiene cantidades más altas de
factor VII que otros preparados.
Trombosis y CID en niños, hepatopatía, sepsis,
déficit AT-III.
Dosificación: (normal = 100% = 1 UI/ml plasma).
1 UI/kg peso factores VII y IX actividad 1
UI/dl.
1 UI/kg peso factores II y X actividad 1.7 UI/dl.
Complejo protrombínico
(concentrado de complejo de factor IX)
UI requeridas factor IX = Peso corporal (kg) x [ Actividad deseada factor IX (%) –
Actividad real factor IX (%) ]
Hemorragia grave = Actividad 50% (INR=1.2) IQ = Actividad 20-25% (INR=1.7)](https://image.slidesharecdn.com/transfucioncompleto-150430030751-conversion-gate01/85/Transfucion-completo-47-320.jpg)


![ Déficitis congénitos: Tratamiento profiláctico en casos
severos.
Cirugía de riesgo: 95% no sangran, 5% riesgo de
trombosis.
Déficits adquiridos: Tratamiento de la causa y uso en
hemorragias graves (en coagulopatías de consumo
aumenta la formación de fibrina intravascular).
Indicación: Fibrinógeno<100 mg/dl.
FIBRINÓGENO
Dosis (g) = [proteína total necesaria (g/l) – proteína total presente (g/l)] x
volumen plasmático (l)](https://image.slidesharecdn.com/transfucioncompleto-150430030751-conversion-gate01/85/Transfucion-completo-50-320.jpg)
![ Anticoagulante natural (principal inhibidor de trombina
en plasma).
Heparina acelera su actividad (unas 1000 veces).
Indicaciones.
Tratamiento profiláctico de ETEV relacionada con
procedimientos quirúrgicos en pacientes con déficit
hereditario de AT-III.
Tratamiento de los déficits adquiridos (CID).
Resistencia a heparina (CEC).
Dosificación. 1 UI/kg peso actividad en un 1.4-1.5%.
ANTITROMBINA III
Dosis (UI) = [% AT-III deseado - % AT-III basal] x peso (kg) / 1.4% UI/kg
Dosis (UI) = Peso (kg) x [100 – % actividad actual AT-III] x 2/3](https://image.slidesharecdn.com/transfucioncompleto-150430030751-conversion-gate01/85/Transfucion-completo-51-320.jpg)