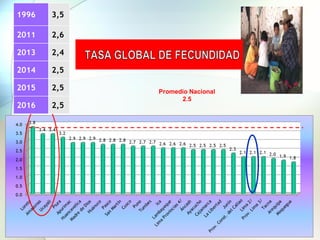
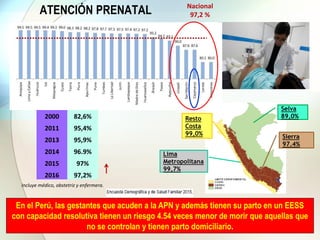
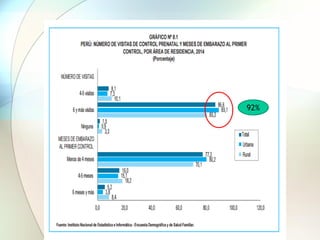
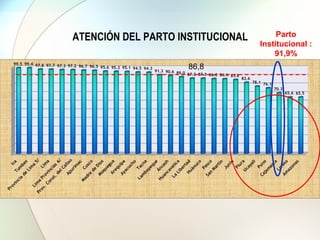
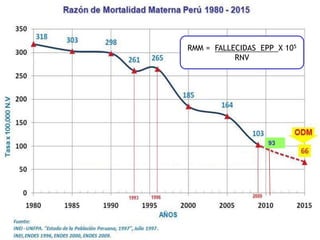
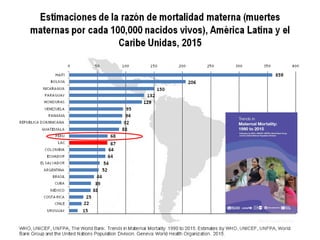
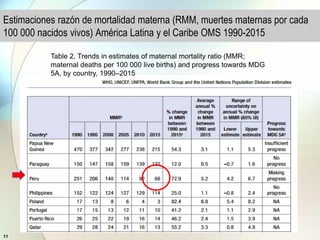
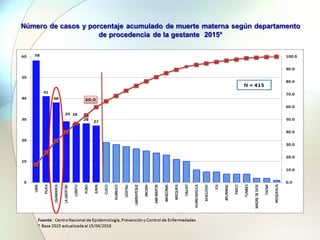
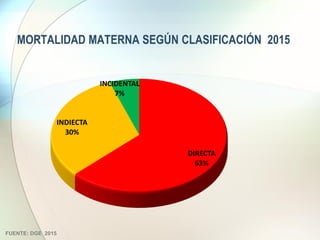
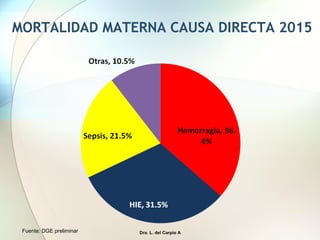
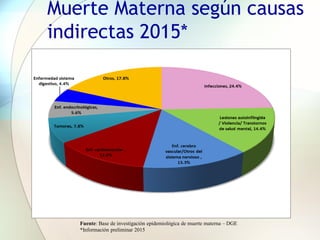
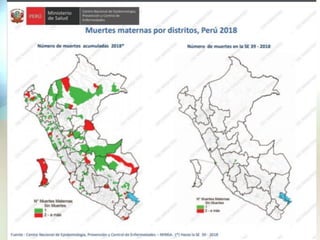
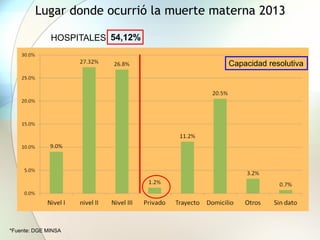
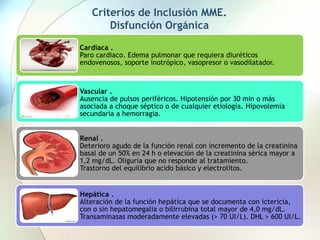
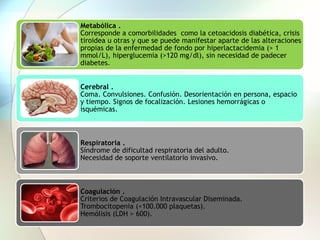
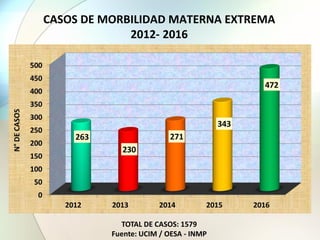
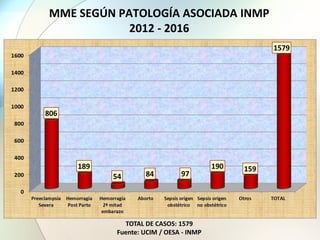
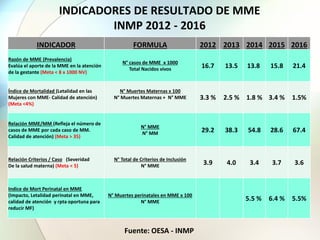
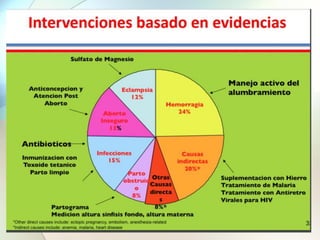
Este documento presenta información sobre la situación de la mortalidad y morbilidad materna en Perú. Detalla las metas de salud materno-neonatal para 2030 establecidas por la ONU, como reducir la tasa de mortalidad materna a menos de 70 por cada 100,000 nacidos vivos. Luego proporciona datos sobre la atención prenatal, atención del parto institucional y tasas de mortalidad materna en Perú entre los años 2000 a 2016, mostrando una mejora pero aún lejos de cumplir las metas. Finalmente presenta estad