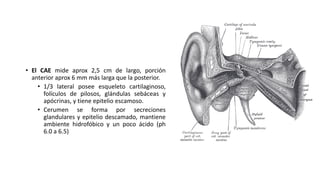
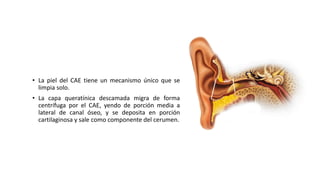
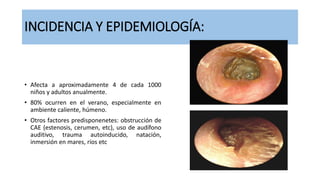
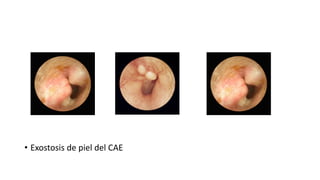
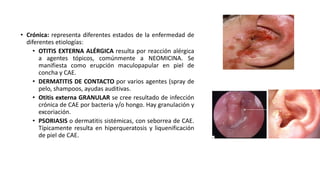
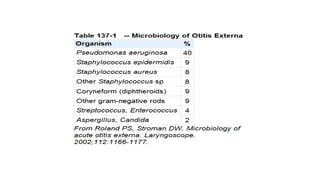
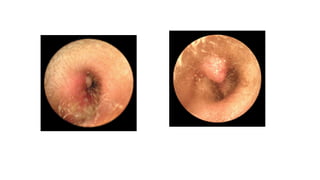
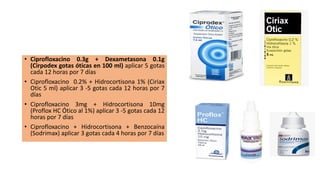
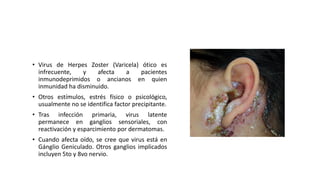
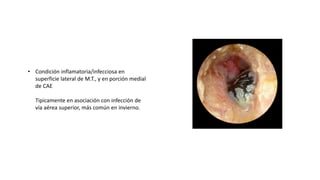
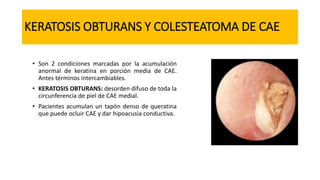
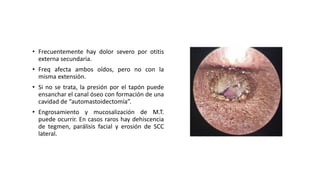
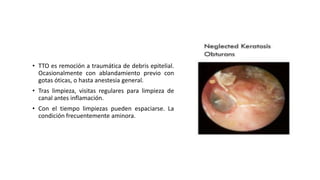
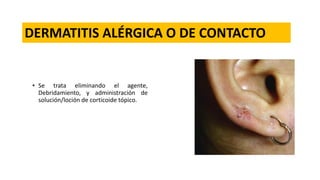
Este documento describe la anatomía del oído externo y las infecciones del oído externo como la otitis externa. Explica que la otitis externa puede ser difusa o circunscrita y puede ser causada por bacterias o hongos. El tratamiento incluye debridamiento, acidificación del conducto auditivo externo con vinagre u otros productos, y gotas tópicas de antibióticos con o sin esteroides. También se mencionan complicaciones como la celulitis y la otomicosis, así como la otitis externa