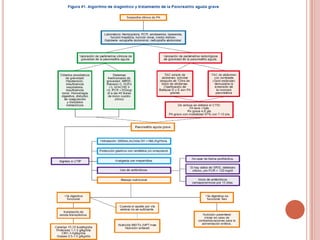
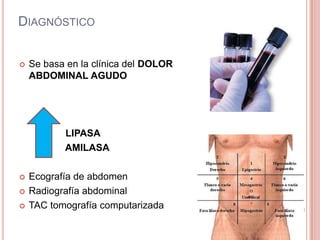
Este documento describe el caso de un paciente de 43 años con pancreatitis necrotizante hemorrágica que requiere alimentación parenteral. El paciente presenta dolor abdominal severo, ictericia, signos de shock y elevación de enzimas pancreáticas. Recibe tratamiento con sonda de Blakemore, ligadura de várices, catéter venoso central y nutrición parenteral total. Se diagnostican complicaciones como disminución del volumen intravascular, hipoperfusión tisular y déficit de ingesta, las cuales son monitoreadas de cerca.