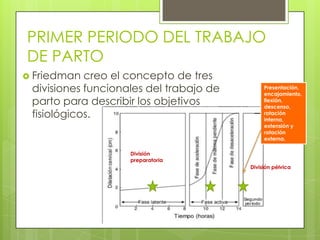
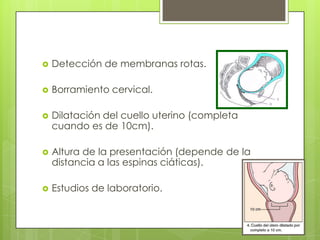
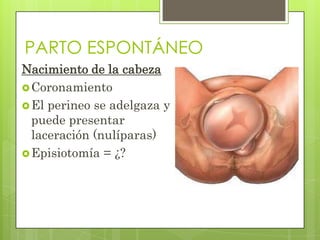
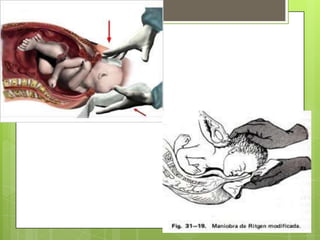
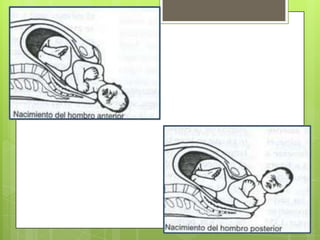
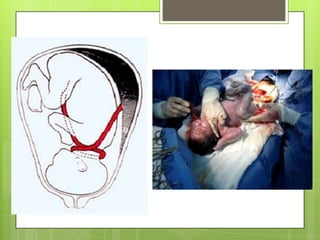
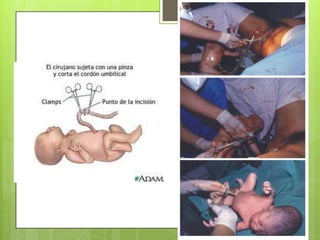
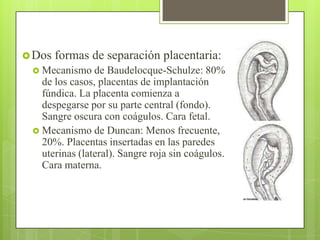
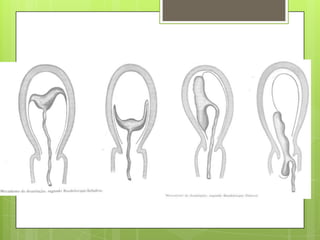
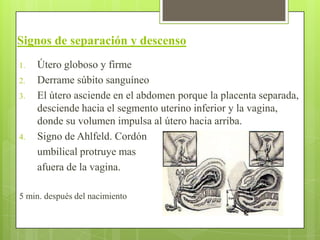
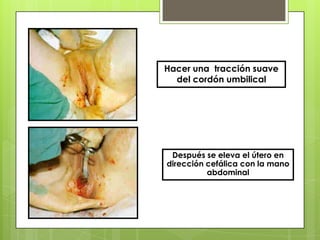
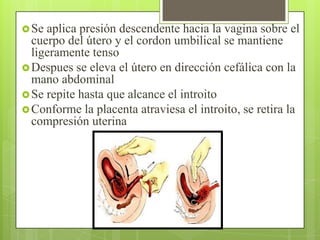
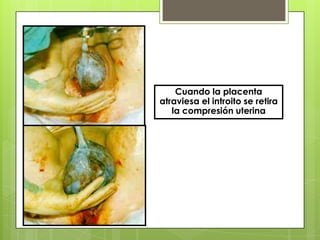
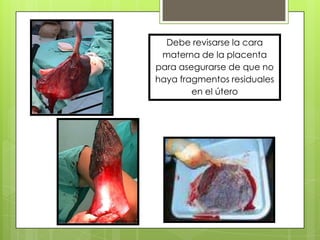
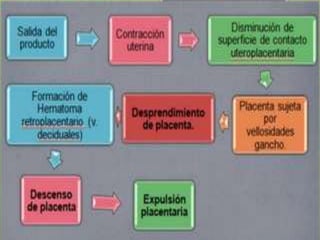
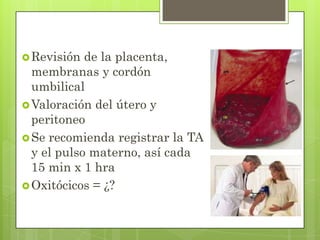
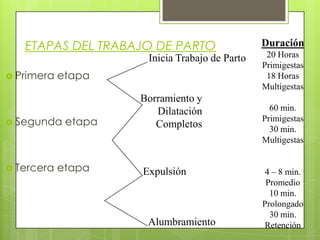
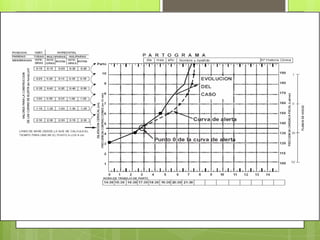
Este documento describe las etapas del trabajo de parto normal, incluyendo la dilatación y borramiento del cuello uterino, las contracciones, los períodos latente y activo, el segundo período que culmina con el nacimiento del bebé, el tercer período que incluye la expulsión de la placenta, y el cuarto período. También describe los procedimientos de atención como la vigilancia fetal, exploraciones vaginales, y el uso de oxitocicos después del nacimiento para prevenir hemorragias.