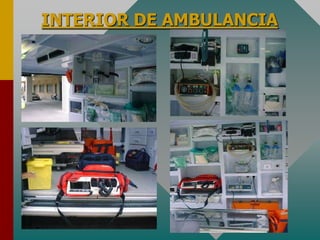
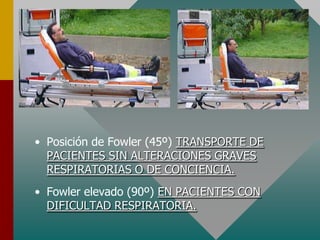
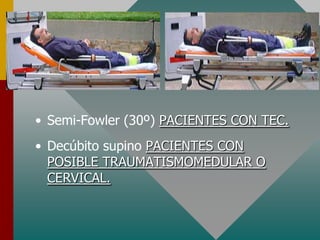
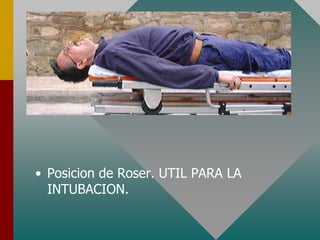
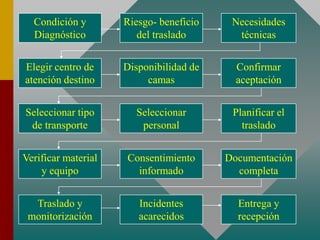
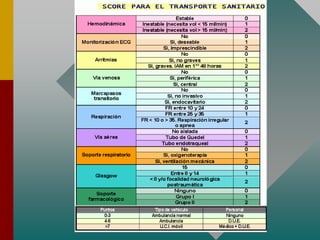
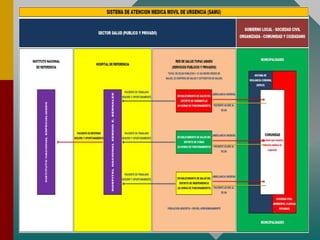
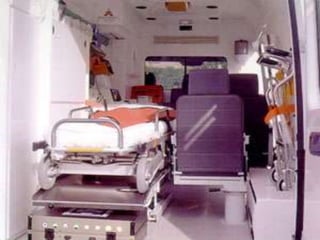
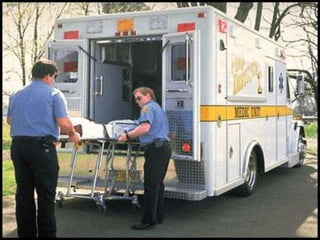
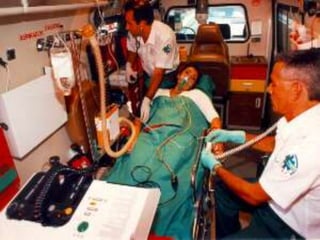
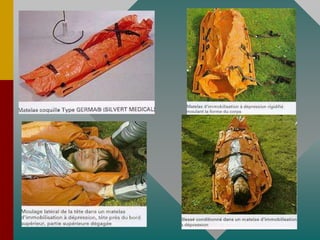
Este documento describe los procedimientos y equipamiento necesarios para el transporte seguro de pacientes críticos en ambulancias. Se clasifican las ambulancias en tres tipos dependiendo de su nivel de complejidad y equipamiento médico. También se explican los principios básicos para el manejo de pacientes durante el transporte, incluyendo la posición correcta, estabilización, y monitoreo del paciente. El objetivo principal es transferir al paciente de manera rápida y segura al centro médico apropiado.