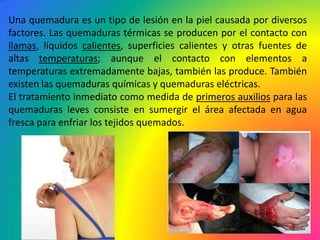
Este documento describe los diferentes tipos y grados de quemaduras, incluyendo quemaduras térmicas, químicas y eléctricas. Explica las características de primer, segundo, tercer y cuarto grado, así como los signos y síntomas asociados a cada grado. También resume los principios básicos del tratamiento de quemaduras, incluyendo la evaluación inicial, cálculo de la superficie afectada y objetivos del tratamiento.