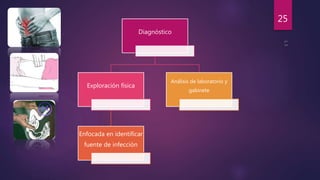
Sepsis puerperal es una respuesta inflamatoria sistémica a una infección que ocurre entre el parto y las 6 semanas posteriores. Los principales factores de riesgo son cesárea, endometritis y corioamnionitis. El diagnóstico se basa en el cuadro clínico y exámenes como hemograma y cultivos. El tratamiento incluye antibióticos de amplio espectro y soporte vital para casos graves como choque séptico. La prevención consiste en medidas higiénicas y profilaxis antibió