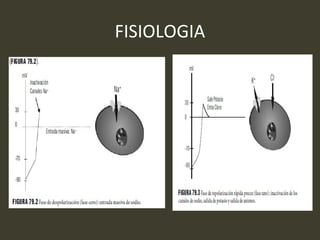
Este documento describe diferentes tipos de taquiarritmias cardiacas, incluyendo su definición, clasificación, mecanismos, características electrocardiográficas y tratamiento. Se definen las taquiarritmias como ritmos cardiacos con una frecuencia ventricular superior a 100 latidos por minuto, y se clasifican dependiendo de la regularidad del intervalo R-R y la morfología del complejo QRS. Se describen en detalle diferentes taquiarritmias como la taquicardia sinusal, taquicardia auricular, flúter aur