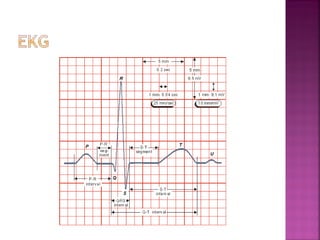
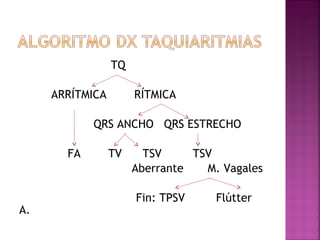
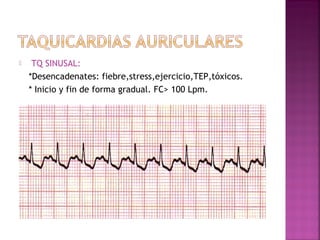
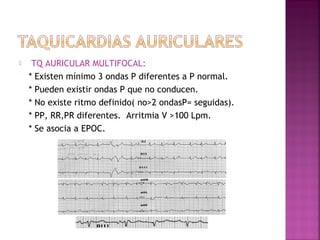
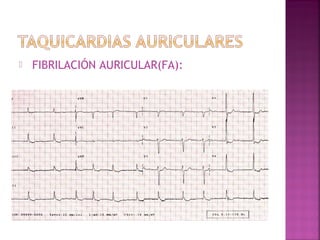
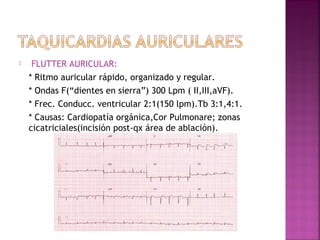
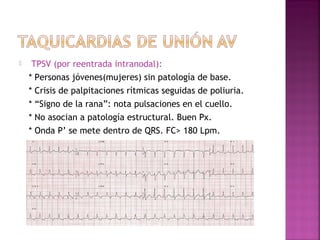
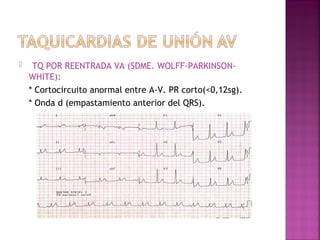
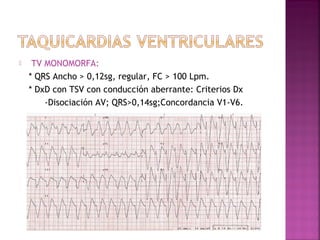
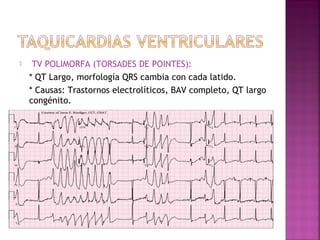
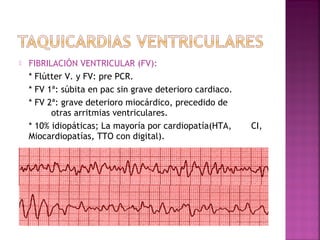
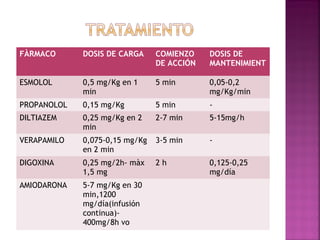
Este documento proporciona información sobre el diagnóstico y manejo de diferentes arritmias cardíacas. Define conceptos como arritmia, taquiarritmia y características del ritmo sinusal. Explica cómo identificar diferentes tipos de arritmias a través de un electrocardiograma, incluyendo su presentación clínica, causa y tratamiento. Resalta la importancia de estabilizar al paciente de manera hemodinámica y tratar la causa subyacente.