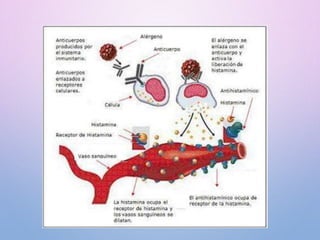
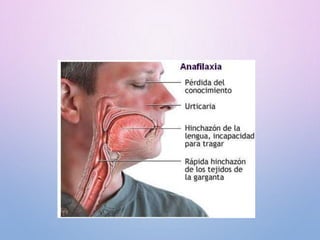
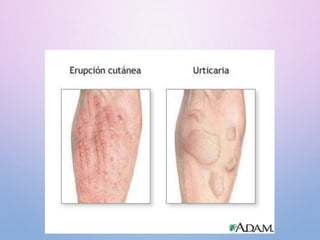
Este documento describe el shock anafiláctico, incluyendo su definición, causas, síntomas, diagnóstico y tratamiento. El shock anafiláctico ocurre como resultado de la liberación de mediadores inflamatorios como la histamina después de la exposición a un alergeno. Los síntomas incluyen malestar, angustia, baja presión arterial y dificultad respiratoria. El tratamiento principal es la adrenalina para contrarrestar los efectos de la histamina y restaurar la presión arterial, junto con oxígeno