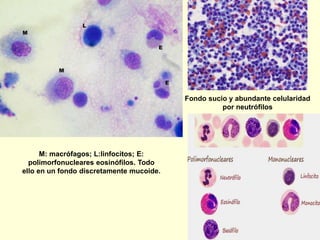
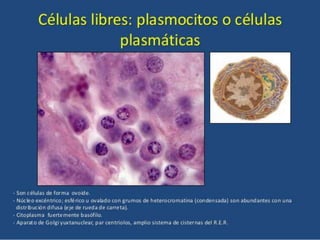
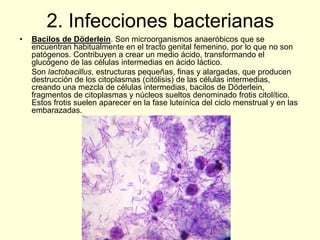
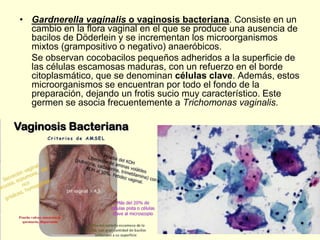
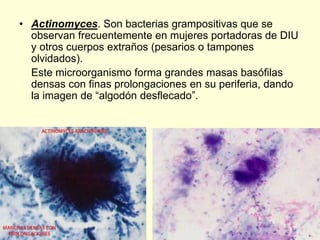
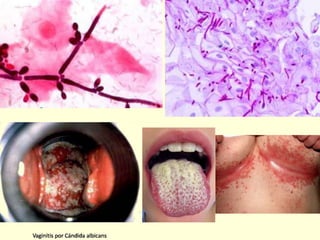
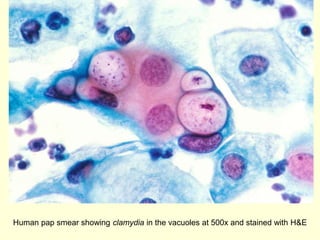
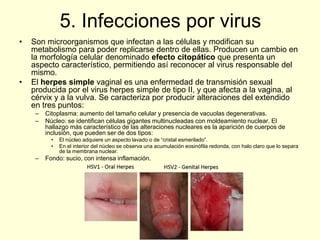
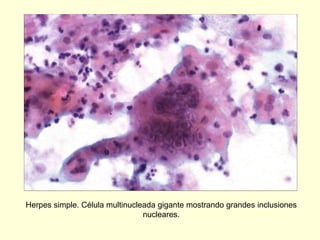
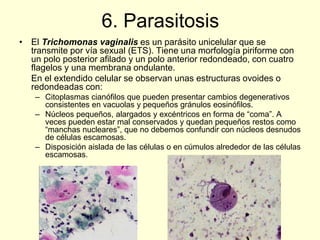
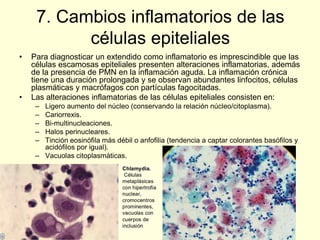
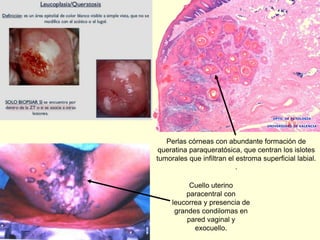
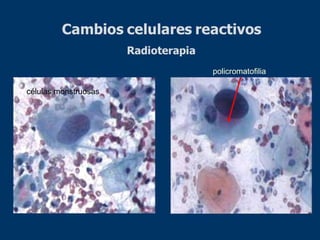
El documento aborda el análisis de extensiones cérvico-vaginales en patología benigna no tumoral, destacando la importancia de identificar células inflamatorias y diversas infecciones, como bacterianas, por hongos, clamidias y virus, así como sus características citológicas. Además, se describen cambios reactivos benignos del epitelio y el impacto de tratamientos como la radioterapia y quimioterapia en la citología. Se enfatiza la necesidad de un diagnóstico preciso y seguimiento adecuado a las alteraciones observadas en los frotis.