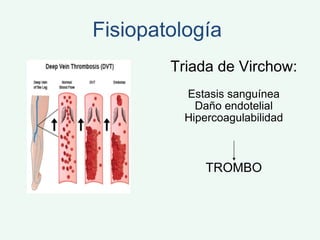
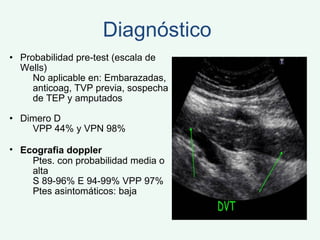
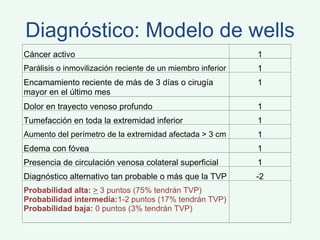
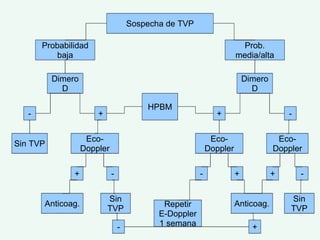
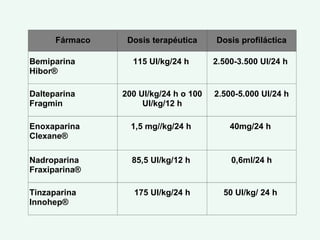
Este documento describe la trombosis venosa profunda (TVP), incluyendo su definición, epidemiología, factores de riesgo, síntomas, diagnóstico, tratamiento y complicaciones potenciales. La TVP se produce cuando se forma un coágulo de sangre (trombo) en las venas profundas de las piernas o los brazos. El tratamiento consiste en el uso de medicamentos anticoagulantes como la heparina de bajo peso molecular para prevenir la extensión del coágulo y la embolia pulmonar.