Infertilidad
- 2. El periodo fértil empieza con la menarca y termina con la menopausia. El ciclo genital femenino tiene una duración media de 28 días, aunque se considera normal entre 25 y 32 días. Ciclo Menstrual
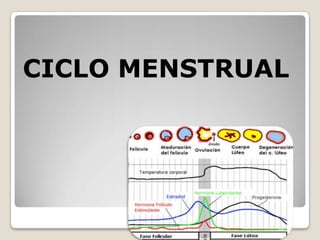
- 3. Se divide en 3 fases: hemorrágica o menstrual. proliferativa o folicular. secretora o lútea. Ciclo Mesntrual
- 4. La FSH realiza el reclutamiento y crecimiento de folículos ováricos al igual que la selección del folículo dominante. w La LH induce la ruptura folicular y sostiene el cuerpo luteo. w El estradiol y la Progesterona son producidos por los folículos y el cuerpo luteo, cuya secreción es gonadotrofino-dependiente. w Unidos a proteínas transportadoras, transitan por la sangre y regulan la secreción de GnRH, FSH y LH y producen proliferación ydiferenciación del endometrio para facilitar la implantación del embrión, si la fertilización tuvo lugar.
- 6. Tienen una liberación bimodal: crecen hasta el pico preovulatorio,24-36 h antes de la ovulación, y tienen otro pico menor en la fase lútea. Son tróficos para todo el aparato genital. A nivel local inducen receptores de FSH. Niveles bajos y moderados inhiben la FSH y altos tienen “efecto gatillo”, disparando la producción de LH. Estrógeno
- 7. Su liberación es unimodal: tienen un pico en la fase secretora que alcanza el nivel máximo 8 días tras el pico de LH. Se fabrican en el cuerpo lúteo. Su misión es la maduración del endometrio (fase secretora),y producen modificaciones en todo el aparato genital que lo prepara para la gestación (de ahí su denominación: “progestágenos”): • Preparan las mamas para la lactancia. • Deprimen la excitabilidad de las fibras miometriales, puesto que las contracciones uterinas impedirían la gestación. También relajan el músculo liso digestivo y ureteral. Progestagenos
- 8. • Elevan el metabolismo y la temperatura corporal: Hasta el día 14 la temperatura es menor de 36,9ºC. A partir de la ovulación, la temperatura sube por encima de 37ºC, debido a la progesterona. • Disminuyen la cantidad de moco cervical y su contenido en ácido siálico, aumentando su viscosidad. Al favorecer que el moco sea escaso y viscoso dificulta el paso de nuevos espermatozoides.
- 10. ● Es la regulación neuro-hormonal que se realiza a través de cinco eslabones: ● La corteza cerebral El Hipotalamo Hipofisis Tejidos y organos Ovarios
- 11. REGULACION DEL CICLO MENSTRUAL ● ● ● ● Los folículos ovaricos estan compuestos por una capa externa de celulas tecales y una capa interna de celulas granulosas que invaden al ovocito y contienen el antro. Las células tecales tienen receptores para LH y produce andrógenos. Los andrógenos atraviesan la membrana basal llegando a las células granulosas donde las aromatazas transforman a estas en estrógenos La aromataza es una enzima FSH dependiente y los receptores de FSH están en las células granulosas.
- 13. ● Al final del ciclo presetente, la baja de E2 y P disminuye la retroalimentacion negativa de FSH y esta empieza a aumentar en sangre antes de la aparicion de la menstruacion reclutando una agrupacion de foliculos sencibles a la FSH.
- 14. ● ● Durante la primera semana despues de la menstruacion,la FSH continua aumentando,los foliculos crecen intensamente y la FSH aumenta la expresion de sus propios receptores y receptores de LH en las celulas granulosas. Durante este periodo los foliculos producen estradiol en pequeñas cantidades y sus niveles son mas o menos constantes en sangre.
- 15. ● ● Durante la segunda semana,siguen creciendo los foliculos,incrementan los receptores de FSH en la granulosa,donde las aromatazas transforman los androgenos tecales en E2, que aumenta significativamente. Este incremento induce la retroalimentacion negativa en la FSH que disminuye significativamente en sangre.
- 16. ● ● El foliculo con mas numero de receptores de FSH,la maxima actividad aromataza y que produce la mayor concentracion de E2 es el foliculo dominante,seleccionado para ovular. Los otros foliculos degeneran gradualmente en un proceso denominado atresia.
- 17. ● ● El estradiol continua incrementandose fundamentalmente a expensas del foliculo dominante y llega al pico 72hs antes de la ovulacion Este alto nivel de E2 induce por retroalimentacion positiva,una pequena produccion de FSH y LH que determinan su pico.
- 18. ● ● El estradiol continua incrementandose fundamentalmente a expensas del foliculo dominante y llega al pico 72hs antes de la ovulacion. Este alto nivel de E2 induce por retroalimentacion positiva,una pequena produccion de FSH y LH que determinan su pico.
- 19. ● ● ● La roptura folicular (ovulacion) ocurre 36hs despues del pico de LH. Esto es debido a que las celulas granulosas adquieren receptores de LH (por efecto de la FSH) y ahora responde a la LH. Este peptido induce a la secrecion de enzimas que digieren la pared folicular.
- 20. Regulación del ciclo Menstrual ● Una vez el ovocito sale del foliculo roto,la LH induce a la secresion de prostaglandinas por las celulas granulosas remanentes que se organizan en una nueva glandula llamada el cuerpo luteo.
- 21. ● ● ● Entonces si la implantacion no ocurre hay hGC,el cuerpo luteo no es sustentado por mucho tiempo y disminuye el E2 y la progesterona. Esta disminucion induce un aumento de FSH que empieza a reclutar foliculos para el proximo ciclo. La mentruacion aparece por que los niveles de progesterona bajan a los requeridos para mantener el endometrio secretor.
- 22. produce grandes cantidades de inhibina A, que coincide con el descenso de la FSH circulante.
- 23. Fase Menstrual Luteólisis En ausencia de embarazo el cuerpo lúteo sufre regresión. Células luteínas sufren apoptosis y fibrosis dando origen al cuerpo blanco La irrigación del cuerpo lúteo disminuye Secreción de progesterona y estrógenos desciende.
- 24. El presencia de embarazo la gonadotropina coriónica humana hCG, Rescata al cuerpo lúteo de la atresia uniéndose al receptor LH de las células luteínas y activándolo. La relación entre la inhibina circulante y la secreción de FSH es inversamente proporcional y concuerda con la retroalimentación negativa que ejerce la inhibina sobre la secreción de FSH.
- 25. ENDOMETRIO
- 26. Cambios Morfológicos del Endometrio Inducido por Hormonas Durante la fase preovulatoria o folicular se secreta 17Bestradiol en cantidades crecientes hasta antes de la ovulación. Durante la fase post ovulatoria o lútea se secreta cada vez más progesterona. 7 á 8 días post ovulación comienza a decrecer la producción de progesterona (y estrógenos) por parte del cuerpo lúteo en forma progresiva.
- 27. Cambios Morfológicos del Endometrio Inducido por Hormonas En respuesta a estos cambios cíclicos de secreción de hormonas se producen cinco estadios correspondiente al ciclo endometrial: Reepitelización menstrual/posmenstrual. Proliferación endometrial (en respuesta al estradiol).
- 28. Cambios Morfológicos del Endometrio Inducido por Hormonas Secreción glandular (en respuesta a acción combinada estradiol y progesterona). Isquemia premenstrual (caída de progesterona). Menstruación.
- 29. La Menstruación Descarga periódica de sangre, moco y restos celulares desde la mucosa uterina, sobreviene a intervalos más o menos regulares, cíclicos y predictibles.
- 30. INFERTILIDAD
- 31. Se define como la ausencia de embarazo despues de 1 año de relaciones sexuales sin proteccion. ◦ Infertilidad primaria (no habido embarazos previos) ◦ Infertilidad secundaria (habido embarazos previos) Fecundabilidad es la probabilidad de conseguir un embarazo en un ciclo menstrual Fecundidad es la probabilidad de conseguir un recien vivo en un ciclo
- 32. Afecta 10 al 15% parejas en edad reproductiva El porcentaje de mujeres con infertilidad primaria ha aumentado significativamente. La demanda de tratamiento de infertilidad ha aumentado. EPIDEMIOLOGIA
- 33. 1. 2. 3. 4. 5. 6. 7. 8. Factor masculino Escasa reserva ovárica Trastornos ovulatorios (factor ovulatorio) Lesiones, bloqueos o adherencias tubaricas Factores uterinos Patología sistémica Factores cervicales e inmunologicos Factores de etiologia desconocida CAUSAS DE INFERTILIDAD
- 34. Causas de infertilidad Prevalencia relativa de las etiologías de infertilidad % Factor masculino 25-40 Ambos factores, masculino y femenino 10 Factor femenino 40-55 Esterilidad de origen desconocido 10 Prevalencia aproximada de las causas de infertilidad en la mujer % Disfuncion ovulatoria 30-40 Factor peritoneal o tubarico 30-40 Esterilidad de origen desconocido 10-15 Otras causas 10-15
- 35. Farmacos que alteran la fertilidad masculina Espermatogenesis alterada: sulfasalazina, metrotexato, nitrofurantoina, colchicina, quimioterapia Supresion hipofisaria: inyecciones de testosterona, analogos de la hormona liberadora de gonatropinas Efectos antiandrogenicos: cimetidina, espironolactona Fracaso eyaculador: alfa-bloqueantes, antidepresivos, fenotiazinas Disfunción eréctil: beta-bloqueantes, diuréticos tiazidicos, metoclopramida Abuso de drogas: esteroides anabolizantes, cannabis, heroína, cocaina
- 36. Mide el volumen de eyaculado y la concentracion, movilidad y morfologia de los espermatozoides. 2-3 días Volumen normal eyaculado 1.5-5ml Densidad es el numero de espermatozoides por ml en el eyaculado total. >20mill/ml Movilidad porcentajes de espermatozoides moviles progresivos en el eyaculado Leucocitosis (prostatitis o celulas germinales inmaduras) > millon de leucocitos por ml SEMINOGRAMA
- 37. Hipogonadismo hipogonadotrofico Disfunción eréctil Fracaso eyaculador Obstrucción del epidídimo, conducto deferentes Inmunitarios Sindrome de klinefelter Delecciones del cromosoma Y Quimioterapia Farmacos Torsion Varicocele FACTORES ETILOGICOS
- 38. Inseminación Artificial Reparación quirúrgica de varicocele, torsión testicular Inyeccion intracitoplasmatica de espermatozoides TRATAMIENTO
- 39. Disminución de la fecundabilidad comienza al inicio de los 30 años y se acelera a principios de los 40. Donación de ovocitos La edad de los ovocitos y no del endometrio la que provoca infertilidad, se conoce como baja reserva ovarica EDAD Y BAJA RESERVA OVARICA
- 40. La reserva ovárica se refiere al tamaño de la población de folículos primordiales que no están en crecimiento (en reposo), que determina el numero de folículos en crecimiento y la calidad del potencial reproductivo de sus ovocitos. HOC con gonadotropinas exogenas
- 41. FSH en 3 días Inhibina B serica Hormona antimulleriana Test de citrato de clomifeno Ecografia transvaginal para recuento de foliculos antrales y volumen ovarico medio PRUEBES PARA CAPACIDAD DE HOC
- 42. FSH SERICA/TCC Pequeños incrementos se correlacion con disminucion de la fecundabilidad Mejor predictor a la respuesta ovarica en tratamiento de FIV que la edad Citrato de clomifeno tiene efectos antiestrogenicos sobre eje hipotalamicohiposiario. TCC mide FSH y estradiol serico los días 3 y 10, despues de la administracion de citrato de clomifeno(100mg) desde el día 5 al 9.
- 43. La inhibina B serica se secreta en las celulas de la granulosa ovarica desde el estadio de foliculo preantral. Aumenta durante la transición luteafolicular entre los ciclos menstruale. Suprime produccion de FSH
- 44. Marcador de reserva ovarica y capacidad de respuesta ovarica a la estimulacion Celulas granulosas de los foliculos preantrales y antrales pequeños Inhibe crecimiento de los foliculos primordiales Niveles bajos em fase folicular se relaciona a respuesta ovarica escasa en los ciclos de TRA HORMONA ANTIMULLERIANA
- 45. Incrementa en mujeres mayores que intentan una gestación. Incidencia aumentada de productos de la concepción cromosómicamente anormales (trisomias 16, 21, 22, 18 y 20). ABORTO ESPONTANEO
- 46. La fertilidad masculina disminuye después de los 45 años Edad paterna avanzada se asocia a síndrome de Apert, acondroplasia y esquizofrenia. EDAD MASCULINA
- 47. 30-40% de todos los casos de infertilidad femenina El diagnostico inicial entre las mujeres con infertilidad por factor ovulatorio debe ser anovulacion u oligoovulacion. FACTOR OVULATORIO
- 48. Pico de LH. Ovulacion aparece entre 34 y 36h despues del inicio del pico de LH y alrededor de 10 a 12h despues de que este alcance su máximo. Orina ( no detectable en 5 a 10% pacientes) Serica METODOS PARA DEMOSTRAR LA OVULACION
- 49. Menos caro Toma de temperatura cada mañana oral o rectal ates de todo. Se basa en la termogenicidad de la progesterona despues de la ovulacion. Aumento de 0.5°C de la T° basal Ovulacion generalmente 1 día antes del aumento de T° TEMPERATURA CORPORAL BASAL
- 50. Aumento de la progesterona serica es una evidencia indirecta de la ovulacion. Los días 21 a 23 de un ciclo ideal de 28 días Nivel superior a 3ng/ml PROGESTERONA SERICA MESOLUTEA
- 51. La ovulacion se caracteriza por disminucion del tamaño de un foliculo ovarico monitorizado como la aparicion de liquido en el fondo de saco de Douglas. CONTROL ECOGRAFICO
- 52. Causa mas frecuente de oligoovulacion y anovulación. El diagnostico se basa en la presencia de dos de las siguientes situaciones: ◦ Oligoovulacion o anovulacion (manifestada como oligomenorrea o amenorrea) ◦ Hiperandrogenemia ◦ Hiperandrogenismo ◦ Ovarios poliquisticos detectados por ecografia SOP
- 53. Puede ser adecuada realizar biopsia endometrial para descartar hiperplasia endometrial.
- 54. Se refiere al restablecimiento farmacológico de la liberación de un ovocito por ciclo en mujeres que no han menstruado regularmente o que no menstrúan. Superovulacion Riesgo de gestacion multiple Tasa de fecundidad es de solo 20 a 25% por ciclo. INDUCCION DE LA OVULACION EN MUJERES CON SOP
- 55. pacientes infertiles con IMC superior a 27 kg/m2 Disminución de la testosterona, adrostendiona, LH plasmática y de la insulina en ayunas. Diabetes, hipertension, enfermedad cardiovascular Metformina PERDIDA DE PESO
- 56. Tratamiento de primera linea para la inducción medica. Efecto antiestrogenico Influye a traves de su accion directa sobre hipofisis u ovario aumentando GnRH 80-85% ovularan, 40% quedaran embarazadas CITRATO DE CLOMIFENO
- 57. La mayoria de embarazos aparecen en los primeros 6 meses de tratamiento Efectos secundarios: ◦ ◦ ◦ ◦ ◦ Sofocos vasomotores Nauseas Molestias pelvicas Dolor mamario SOH
- 58. El fco se administra en comprimidos de 50 mg. Realizar una ecografia transvaginal basal en los días 1 a 3 para confirmar la ausencia de un quiste ovarico antes de comenzar el tx. La ovulacion se debe demostrar utilizando un equipo portatil de LH en orina Se espera que la ovulacion aparezca a los 5 a 10 días despues del ultimo día de tx. Los test de ovulacion deben iniciarse en el día 12 o 13 Monitorizacion ecografica para determinar el numero y tamaño de foliculos
- 59. Debe revisarse el diagnostico si con la combinacion de metformina y citrato de clomifeno no se induce la ovulacion. Dexametasona en dosis de 0.5mg/día al acostarse junto con citrato de clomifeno en px cn niveles elevados de DHEAS.
- 60. Gonadotropinas Tratamiento quirúrgico: ◦ Laparoscopia ◦ Resección en cuña por laparotomia ◦ Perforación ovarica con bisturi electrónico OTROS TRATAMIENTOS
- 61. Hipergonadismo hipogonadotrofico Hiperprolactinemia Hipotiroidismo ◦ Anovulacion por niveles bajos de LH, FSH y estradiol. Disfuncion del eje hipotalamo-hipofisiario. ◦ Infertilidad por factor ovulatorio ◦ Bromocriptina o cabergolina descartando macroadenoma hipofisario u otra patología intracraneal. OTROS TRASTORNOS OVULATORIOS
- 62. 30-40% de los casos de infertilidad Daño o la obstrucción de las trompas de Falopio Los factores peritoneales son las adherencias peritubaricas o periovaricas. Salpingitis istmica nudosa, polipos benignos, endometriosis tubarica, espamo, restos mucosos Aumenta riesgo de infeccion por clamidia FACTORES TUBARICOS, PARATUBARICOS Y PERITONEALES
- 63. Valora permeabilidad tubarica Se realiza entre los días 6 a 11 del ciclo Administrar profilaxis antibiotica (doxicilina) No es necesaria la anestesia Embarazos que aparecen 7 meses luego de HSG HISTEROSALPINGOGRAFIA
- 64. TRA Salpingografia en oclusion tubarica proximal Anastomosis tubocornual Cateterizacion histeroscopica Fimbrioplastia o neosalpingostomia (oclusion tubarica distal e hidrosalpinx) Reversion de ligadura tubarica TRATAMIENTO DE LA INFERTILIDAD POR FACTOR TUBARICO
- 65. Test poscoital es la prueba clásica para la función del factor cervical. Estudia la calidad del moco cervical, la presencia y números de espermatozoides. 1 o 2 días antes del momento previsto para la ovulacion Anticuerpos antiespermatozoides FACTORES CERVICALES E INMUNOLOGICOS
- 66. Factor etiológico en hasta 15% de las parejas que consultan Se diagnostica en hasta el 50% de las parejas infértiles FACTORES UTERINOS
- 67. Polipos endometriales Miomas submucosos Adherencias intrauterinas Alteraciones mullerianas Exposicion a dietilestilbestrol (DES) Defectos de la fase lutea
- 68. Se asocia a infertilidad, abortos espontáneos del primer y segundo trimestre o complicaciones del embarazo a final del tercer trimestre. Úteros didelfos, unicornuales y septos MALFORMACIONES COGENITAS DEL UTERO
- 69. La malformacion mas frecuente fue el utero en forma de T, seguido de utero hiplóplasico Metroplastia EXPOSICION IN UTERO AL DES
- 70. Miomas. ◦ No se ha demostrado que sean causa directa de infertilidad. ◦ Pueden alterar la contractilidad uterina lo que altera la migración normal de los espermatozoides. ◦ Miomectomia junto con la superovulacion/IIU MALFORMACIONES ADQUIRIDAS DEL UTERO
- 71. Clamydia trachomatis y Mycoplasma spp. La clamidia puede producir una infección asintomática en el tracto genital femenino y es probable que algunas mujeres sufran infecciones tubaricas silentes. Vaginosis bacteriana da un riesgo mayor de aborto espontaneo. FACTORES INFECCIOSOS
- 72. Cualquier patología que provoque alteración del eje hipotalamo-hipofisoovarico pueden causar infertilidad. Afectación renal o hepática ENFERMEDADES SISTEMICAS
- 73. ENDOMETRIOSIS ◦ Principal razon para realizar laparoscopia diagnostica en mujeres con EOD y hallazgos normales en la HSG es la posibilidad de indentificar y tratar endometriosis. ESTERILIDAD DE ORIGEN DESCONOCIDO
- 74. Citrato de clomifeno e inseminación intrauterina HOC/IIU TRATAMIENTO DE LA ESTERILIDAD DE ORIGEN DESCONOCIDO
- 76. 1. Inducción de la ovulación en px anovulatorias con SOP resistentes a la inducción de la ovulación con metformina y citrato de clomifeno. 2. Inducción de la ovulación en el hipogonadismo hipogonadotrofico o en las alteraciones hipofisiarias. 3. Superovulacion u HOC combinadas con IIU para el tx de la EOD. 4. HOC en FIV/ICSI TRATAMIENTO CON GONADOTROPINAS
- 77. Fracaso ovarico primario, con niveles elevados de FSH Disfuncion tiroidea y adrenal sin controlar Lesion organica intracraneal Sangrado uterino anormal sin dx Quistes ovaricoso aumento de tamaño no provocado por SOP Hipersensibilidad Gestacion Tumores del tracto reproductor CONTRAINDICACIONES
- 78. Se realiza ecografía transvaginal basal en busca de alteraciones uterinas (pólipos endometriales, miomas submucosos o malformaciones congénitas) Dosis de gonadotropinas: 50-100UI al dia Las dosis se mantienen hasta el día 6 o 7 donde se mide la concentración sérica de estradiol para comprobar la respuesta ovárica.
- 79. Si la menstruacion no aparece despues de un ciclo de tratamiento, se debe realizar una prueba de embarazo 15-16 días despues de la administracion de hCG.
- 80. Implica intervenciones para obtener ovocitos. Fecundación in vitro Inyección intracitoplasmatica de espermatozoides Transferencia intratubarica de gametos Transferencia intratubarica de cigotos TECNICAS DE REPRODUCCION ASISTIDA
- 81. HOC con gonadotropinas, control del desarrollo folicular con ecografia transvaginal y medicion serica de estradiol. Prevencion de pico prematuro de LH y de la ovulacion Maduracion ovocitaria con hCG Extraccion de los ovocitos COMPONENTES PRINCIPALES
- 82. Fecundacion con FIV o ICSI Cultivo embrionario in vitro Soporte de fase lutea o preparacion endometrial con suplementos de progesterona. Transferencia de embriones en fresco con la posible criopreservacion de los embriones sobrantes Control de la gestacion durante el primer trimestre
- 83. Gestación múltiple Síndrome de hiperestimulacion ovarica (SHO) Gestacion ectopica COMPLICACIONES DE LAS TECNICAS DE REPRODUCCION
Notas del editor
- La fase lútea es de dominio progestacional, la fase folicular es de dominio estrogenico. En la mitad de la fase lutea se observa mayor producción de progesterona alrededor de 40mg diarios.La ovulación ha ocurrido cuando la concentracion de progesterona es mayor de 3ng/ml el dia 21 del ciclo. (10-15 es adecuado)Cuando la inhibima A, desciende al final de la fase lutea la conc. De FSH se eleva para empezar la selección del grupo de ovocitos para el siguiente ciclo menstrual.
