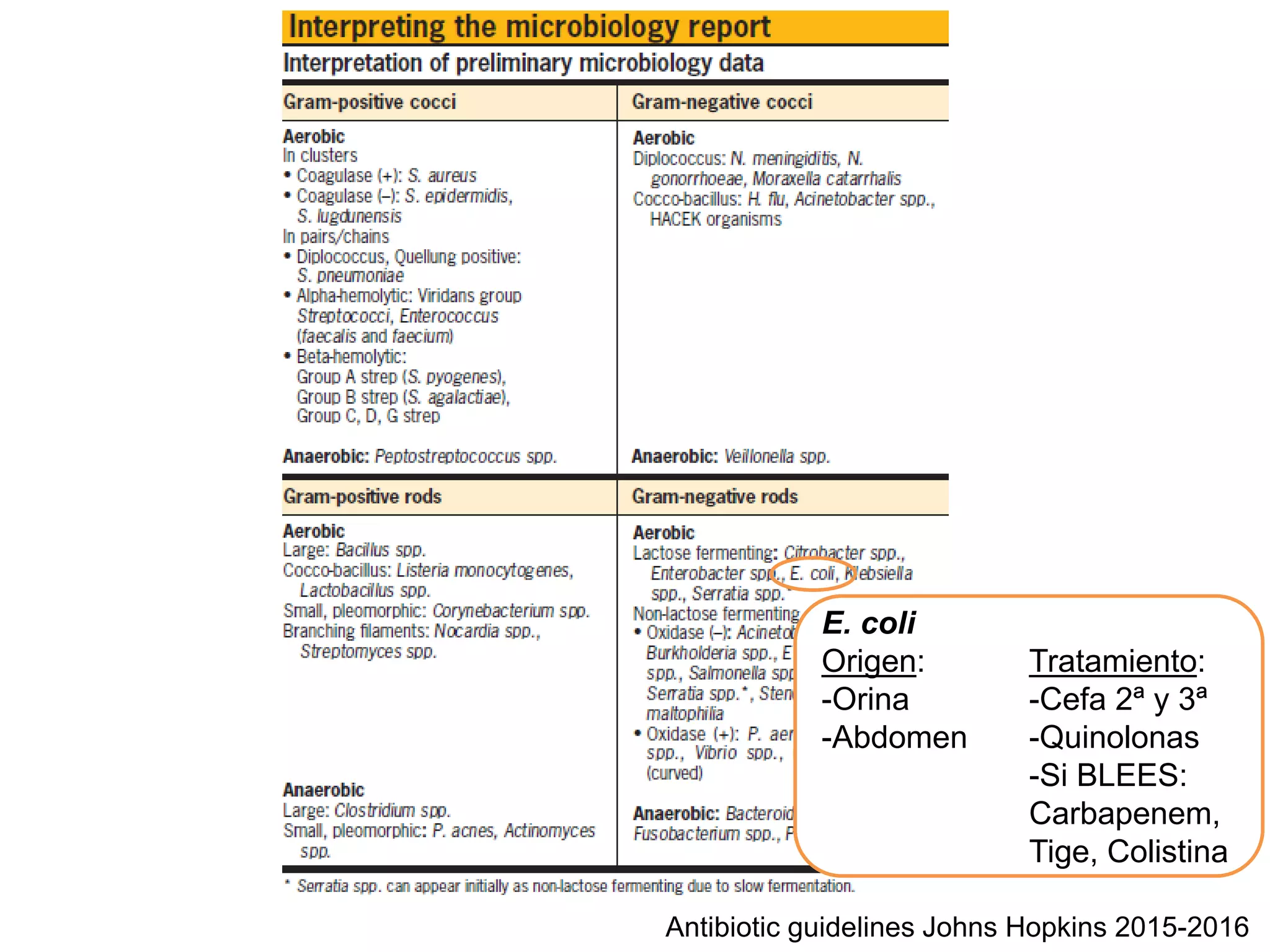
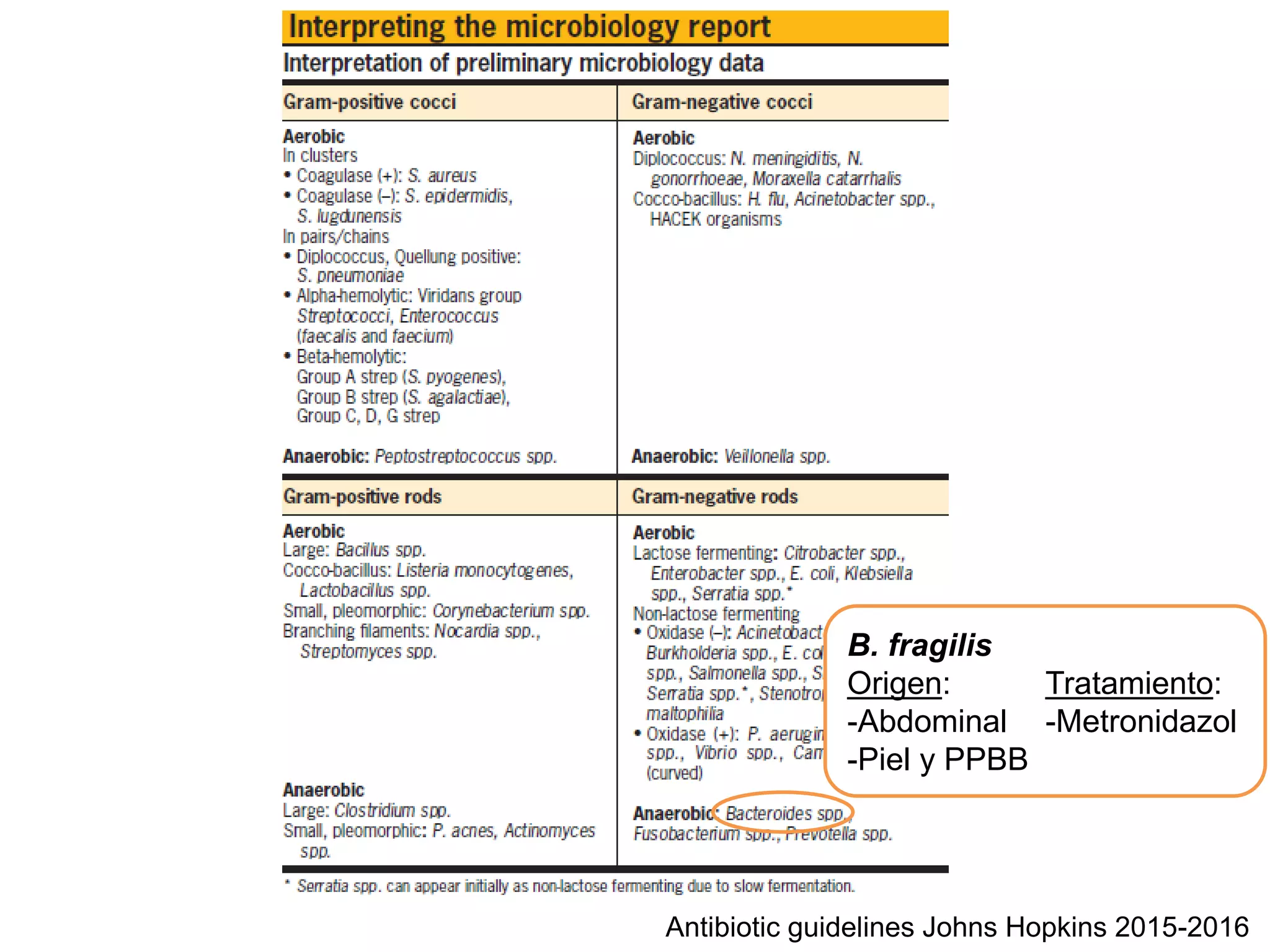
El documento presenta información sobre el manejo de hemocultivos y bacteriemia, incluyendo diferencias en la probabilidad de infección verdadera según el tipo de microorganismo. Se elaboran pautas de tratamiento para diversas infecciones bacterianas, destacando orígenes y tratamientos específicos. Además, se discuten las implicaciones clínicas de la contaminación y señales de infección tras el inicio de antibióticos.