Dermatología pediatríca
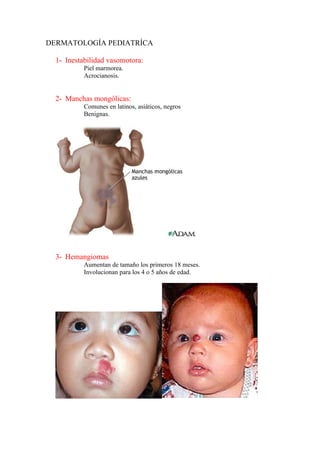
- 1. DERMATOLOGÍA PEDIATRÍCA 1- Inestabilidad vasomotora: Piel marmorea. Acrocianosis. 2- Manchas mongólicas: Comunes en latinos, asiáticos, negros Benignas. 3- Hemangiomas Aumentan de tamaño los primeros 18 meses. Involucionan para los 4 o 5 años de edad.
- 2. 4- Eritema tóxico Aparecen en las primeras 24 – 48 horas de vida Se van a la semana de vida. Benignas, no requieren tratamiento. 5- Acné neonatal Aparece al mes de vida. En relación a las hormonas del embarazo. No requiere tratamiento.
- 3. 6- Melanosis pustular Lesiones transitorias benignas.
- 4. 7- Dermatitis del pañal - Este problema es debido a una sobrehidratación de la piel, la fricción, la maceración y el contacto prolongado con la orina, heces, jabones retenidos por el pañal y preparaciones tópicas de la piel en el área del pañal - La piel se torna eritematosa, con escamas, con frecuencia hay lesiones papulovesiculares o bulosas, fisuras y erosiones - La infección secundaria con bacterias y hongos es común - La molestia para el bebe puede ser importante debido a la inflamación. Diagnóstico diferencial - Dermatitis alérgica por contacto, dermatitis seborreica, dermatitis atópica, candidiasis, - Rara vez la histiocitosis de células de Langerhan y la acrodermatitis enteropática. - Se caracterizan por un curso rebelde al tratamiento. Tratamiento - Cambio frecuente del pañal, lavado con agua y sin jabón. - Secar cuidadosamente. - Prevenir aplicando un ungüento con óxido de zinc (Capent pomada, Hipoglus, Vitacilina por ejemplo). - Es común la coinfección por Candida, en estos casos es conveniente el tratamiento con un corticoide tópico como hidrocortisona al 1% junto con un antimicótico. - Deben evitarse los corticoides tópicos fluorinados en niños.
- 5. 8- Dermatitis del pañal por Candida - En el área del pañal: lesiones rojas confluentes de bordes irregulares, escamosas, con lesiones satélite, pequeñas pústulas. - Las áreas intertriginosas son involucradas (esto la distingue de la dermatitis irritante primaria). - En caso de monilia oral: placas blancas en los carrillos y sobre la lengua, al raspar las lesiones queda una base eritematosa. Tratamiento: - En caso de la dermatitis del pañal: lavado con jabón suave y secado. Antimicótico tópico como clotrimazol. - En caso de monilia oral: aseo de la boca con agua de bicarbonato, antimicótico tópico como nistatina.
- 6. 9- Impétigo - Infección contagiosa provocada por S. aureus (más común) y EBHGA. Diagnóstico - Costras color miel (estreptococo, estafilococo). - Puede haber lesiones bulosas (impétigo buloso, estafilococo). - Ocurre en áreas expuestas (cara), pero puede afectar las áreas de flexión de la piel y las extremidades. - Lesiones satélites por autoinoculación. - No prurito. Tratamiento - Lavado con jabón antiséptico. - Higiene cuidadosa para prevenir que se extienda. - Antibiótico oral: dicloxacilina, cefalexina. - En casos leves puede ser suficiente un antibiótico tópico, mupirocin.
- 7. 10-Escabiosis - Lesiones muy pruriginosas, peor en la noche, pápulas polimórficas. - Túneles en forma de “S”. - Los lactantes pequeños y los inmunocomprometidos pueden tener una escabiosis severa. - Pueden haber excoriaciones, xerosis, costras color miel y pústulas secundarias a infección por el rascado. - Otros miembros de la familia afectados. - Causado por un insecto y se transmite por contacto de persona a persona. - Espacios interdigitales, regiones flexoras de la muñeca, codos, axila, genitales masculinos, senos (en mujeres adultas); manos y pies, pliegues corporales (lactantes y niños). Diagnóstico - Usualmente clínico pero se pueden tomar raspados de los túneles y observarse en el microscopio en bajo poder. Tratamiento - Lavar la ropa de cama y toda la ropa personal en agua caliente. - Permetrina al 5%. Se debe lavar después de 8 a 12 horas de aplicado. La aplicación que se puede repetir a los 5 días No recomendado en niños menores de 2 meses de edad. - La permetrina usada para los piojos del cabello es al 1%. - Tratar a toda la familia. - Indicar un antihistamínico como clorfeniramina o difenhidramina por una semana. - El prurito mejora en una o dos semanas.
- 8. 11-Dermatitis Seborreica - Enfermedad inflamatoria crónica, pertenece al grupo de los eccemas. - Que sigue la distribución y actividad de las glándulas sebáceas en el cuerpo. - Más común en lactantes y adolescentes. - Etiología desconocida. - Una erupción generalizada, con características de DS es común en niños y adolescentes con SIDA. Datos clínicos - Inicia en los primeros meses de vida. - Se presenta comúnmente en lactantes en la forma de “caspa del lactante” (cradle cap). - Escamas grasosas, dermatitis en pápulas eritematosas, sin prurito. - Que involucran la cara, cuello, región retroauricular, axilas y área del pañal.
- 9. - Puede ser focal o generalizada. - Se puede presentar la situación de coexistencia de DS con DA. - Un síndrome con una dermatitis seborreica difícil de tratar, junto con diarrea crónica y pobre crecimiento se denominan síndrome de Leiner, y se trata de una disfunción del sistema inmune - Otra enfermedad, la histiocitosis de células de Langerhans, se caracteriza por una DS difícil de tratar. - Una erupción generalizada, con características de DS es común en niños y adolescentes con SIDA, se caracteriza por escamas grasosas gruesas en el cuero cabelludo y grandes placas eritematosas hiperkeratocicas en la cara, pecho y genitales. - Durante la adolescencia, la DS se presenta en forma más localizada, confinada al cuero cabelludo y las áreas intertriginosas. - Se puede manifestar como blefaritis y con afección del conducto auditivo externo. Etiología - La DS es una condición que puede ser reactivada por situaciones de estrés, pobre higiene y transpiración excesiva. - El hongo Malassezia furfur también ha sido implicado en su origen Diangóstico diferencial - psoriasis, DA, dermatofitosis y candidiasis Tratamiento - Las lesiones en el cuero cabelludo pueden ser controladas con un shampoo antiseborreico (sulfuro de selenio). - Las lesiones en la piel responden rápido a la terapia tópica con corticoides. - Se deben aplicar compresas húmedas sobre las lesiones húmedas y fisuras antes de aplicar el corticoide tópico.
- 10. 12-Dermatitis atópica La dermatitis atópica es una enfermedad con prurito intenso, que afecta a más del 10% de los niños. Se asocia con frecuencia a niveles elevados de IgE y hasta el 80% de estos pacientes desarrollan posteriormente rinitis alérgica y/o asma. Patogénesis - El sistema inmune en la sangre La mayoría de estos pacientes tienen eosinofilia en la sangre periférica y niveles elevados de IgE. Tienen una respuesta de linfocitos T, Th2 predominante, es decir son linfocitos que producen IL-4, IL-5 e IL-13. La IL-5 es un potente estimulador de la producción y la diferenciación de los eosinófilos. La IL-4 estimula la síntesis de IgE.
- 11. - En la piel En las lesiones agudas la piel presenta espongiosis, esto es un marcado edema intercelular. Las células dendríticas, las células presentadoras de antígeno de la piel, conocidas como células de Langerhans tienen moléculas de IgE pegadas en su superficie. En la piel con lesiones crónicas se observa: una epidermis hiperplástica con elongación de los rete ridges, hiperkeratosis y espongiosis mínima. El número de mastocitos y eosinófilos está aumentado. Estas células contribuyen a la inflamación alérgica - El sistema inmune en la piel Hay un número aumentado de células que expresan IL-4 e IL-13 y no IFN gama o IL-12. En las formas crónicas las células expresan IL- 5, el factor estimulador de colonias de granulocitos y macrófagos, IL-12 y se acompaña de infiltración por mastocitos y eosinófilos. - Genética No hay duda que es una enfermedad que se hereda, con una fuerte influencia materna. Datos clínicos - Es una enfermedad que inicia en el primer año de vida. - 50% tienen el diagnóstico al año de edad y otro 30% entre los 1 y 5 años. - Los signos cardinales son el prurito intenso y una piel hiperreactiva.
- 12. - Algunos alimentos, aeroalergenos, infecciones bacterianas, la disminución de la humedad, la sudoración excesiva e irritantes (wool, acrylic, jabones y detergentes) exacerban al enfermedad. - Las lesiones en la enfermedad aguda son pápulas eritematosas con excoriaciones y exudado seroso. - Las lesiones subagudas se caracterizan por pápulas escamosas eritematosas, escoriadas . - Las lesiones crónicas se presentan con liquenificación (engrosamiento de la piel con acentuación de las marcas de la superficie de la piel) y pápulas fibrósas. - La distribución de las lesiones en la piel varía con la edad del paciente: - En los lactantes la enfermedad es más aguda, e involucra la cara, el cuero cabelludo y las superficies extensoras de brazos y piernas. Usualmente el área del pañal no se afecta - En niños más grandes y en los que la enfermedad tiene más tiempo, se desarrollan lesiones crónicas con liquenificación en las fosas popliteas y antecubitales. - La DA es una enfermedad que tiende a mejorar con la edad. DATOS CLÍNICOS EN DERMATITIS ATÓPICA Criterios mayores Prurito. Eccema en la cara y las superficies extensoras en lactantes y niños. Eccema en las flexuras en adolescentes. Dermatisi crónica o recurrente. Historia personal o familiar de atopia. Características asociadas Xerosis. Infecciones cutáneas. Dermatitis no específica de las manos y los pies. Ictiosis, hiperlinearidad palmar, keratosis pilaris Eccema del pezón. Dermatografismo blanco y respuesta retardada de blanqueamiento. Catarata subcapsular anterior, keratoconos. Elevación en la sangre de IgE.
- 13. Pruebas cutaneas inmediatas positivas. Edad temprana al inicio. Líneas de Dennie (pliegues infraorbitarios de Dennie – Morgan) Eritema o palidez facial. El curso es influido por factores ambientales o emocionales. DIAGNÓSTICO DIFERENCIAL 1- Síndrome de inmunodeficiencia combinada severo Inicio en el primer año. Falla para crecer. Diarrea. Erupción eritematosa con escamas generalizada. 2- Histiocitosis X Eccema y falla para crecer 3- Wiskott-Aldrich Recesiva ligada al sexo. Trombocitopenia Defectos inmunológicos, infecciones bacterianas recurrentes severas 4- Síndrome Hiper IgE Niveles muy elevados de IgE Infeccione profundas recurrentes Dermatitis crónica Dermatocitosis recalcitrante 5- Dermatitis alérgica por contacto En adolescentes. 6- SIDA 7- Psoriasis 8- Ictiosis 9- Dermatitis seborreica Tratamiento 1- La piel de los pacientes con DA tiene una función como barrera deficiente lo que promueve al desarrollo de xerosis o piel seca Se recomiendan los baños en agua tibia por lo menos por 20 minutos seguido de la aplicación de una crema humectante
- 14. Los vendajes húmedos también son una forma de terapia de estos pacientes. La hidratación promovida por el baño o los vendajes húmedos. favorece la penetración de los corticoides tópicos. Los vendajes evitan las lesiones producidas por el rascado. 2- Tratamiento tópico con corticoides La piedra angular de tratamiento. Usar los corticoides de baja potencia Comparados con las cremas los unguentos cubren mejor la epidermis y tienen una mayor absorción sistémica Efectos adversos: Locales: estrías, atrofia de la piel Sistémicos 3- Inmunomoduladores tópicos Tacrolimus Inhibidor de calcineurina que actúa al unirse a la “proteína fijadora FK” Inhibe la activación de un número de células inflamatorias en DA: células T, células de Langerhans, mastocitos y keratinocitos Reduce el prurito y la inflamación de la piel Pocos efectos, solo una sensación quemante con la aplicación Disminuye la colonización con S. aureus con la terapia a largo plazo
- 15. La formula al 0.03% está aprobada para su uso en niños de 2 a 15 años. La fórmula al 0.03% y al 0.1% se usa en mayores de 16 años 3- Alquitrán de hulla Las preparaciones con alquitrán de hulla (coal tar preparations) tienen propiedades antinflamatorias y antipruríticas. Estas propiedades no son tan pronunciadas como los corticoides tópicos o los inmunomoduladores tópicos. 13-Dermatitis alérgica por contacto
- 16. Sensibilización a la hiedra venenosa - provoca lesiones vesicobulosas, y se distingue por estrías lineales de vesículas en donde la planta entra en contacto con la piel - El fluido de las vesículas no esparce las lesiones - Si lo puede hacer el antígeno retenido en las uñas o en la ropa sino se le lava con agua y jabón - El tratamiento es con corticoides - Es una reacción de hipersensibilidad mediada por las células T que es provocada por la aplicación de un antígeno sobre la superficie de la piel - El antigeno penetra a través de la piel, es entonces conjugado con una proteína y se forma un complejo hapteno – proteína que es transportado a los ganglios linfáticos regionales por las células presentadoras de antígenos en la piel, las células de Langerhans. - Ocurre sensibilización de los linfocitos T, este proceso requiere de varios días - Cuando ocurre una nueva exposición al antígeno, se manifiesta por una dermatitis alérgica por contacto. Las manifestaciones se presentan en 8 – 12 horas - Se producen lesiones eritematosas, con prurito intenso, dermatitis eccematosa, que si es severa hay edema y lesiones vesicobulosas. - La forma crónica es la de un eccema de larga duración con liquenificación, escamas, firuras y cambios pigmentarios - La distribución de las lesiones provén la clave para el diagnóstico: los sensibilizantes volátiles afectan las áreas expuestas, por ejemplo el zumo del limón sobre las manos; las joyas sobre las manos o el cuello; zapatos el área del pie; ropas su sitio de contacto; plantas las extremidades. 14-Eritema multiforme
- 17. El eritema multiforme menor se caracteriza por presentar pequeñas maculas o placas redondas con el centro claro pareciendo un blanco de tiro; acompaña este cuadro dermatológicos síntomas leves de malestar general. El eritema multiforme mayor o Síndrome de Stevens-Johnson es un cuadro dramático con menor apariencia de lesiones en "tiro" acompañado de un intenso compromiso mucoso representado por erosiones oculares, nasales,
- 18. labiales, bucales, genitales acompañado de la presencia de ampollas y placas eritematosas comprometiendo la superficie corporal en forma amplia y afección de la unidad ungueal; sistémicamente existen lesiones gastrointestinal, renal, pulmonar enmarcados en un cuadro sistémico febril. Causas Las causas son infecciones virales por herpes I-II siendo la causa frecuente del eritema multiforme menor, otras infecciones: mononucleosis infecciosa, micoplasma pneumoniae, yersinia, mocosis profundas: paracoxidioidomicosis, histoplasmosis, tuberculosis, lepra, sífilis. Enfermedades autoinmunes: enfermedad inflamatoria intestinal, sarcoidosis, lupus eritematoso sistémico. Neoplasias hematológicas, tumores sólidos. Medicamentos: sulfas, penicilinas, antinflamatorios no esteroideos, fenitoina. Los medicamentos son la causa común de eritema multiforme mayor. Diagnóstico El diagnóstico soportados sobre las características clínicas es complementado con los exámenes paraclínicos pertinentes según lo indique la historia clínica. La biopsia de la piel representa histiologicamente espongiosis epidérmica, necrosis focal de los queratinocitos, cambios vacuolares basales, ampollas subepidermicas, edema de la dermis papilar e infiltrado inflamatorio mononuclear superficial.
- 19. Tratamiento El tratamiento debe ser congruente con la causa probable la variedad menor, el manejo es sintomático la medicación a largo plazo con aciclovir se recomienda cuando el eritema multiforme menor es causado por el virus herpes I y II. El tratamiento del eritema multiforme mayor incluye soporte hemodinámico en unidad de quemados o cuidados intensivos con reposición de líquidos; manejo odontológico, oftalmológico, urológico, ginecológico; vigilando y controlando la aparición de infecciones locales y sistémicas causa frecuente de la mortalidad la cual es mas frecuente cuando se asocian corticosteroides.
- 20. 15- Exantemas infecciosos pediátricos comunes - Coxsackie: erupción macular eritematosa difusa - Mononucleosis por el VEB: erupción macular eritematosa difusa - Enterovirus: erupción macular eritematosa difusa - Sarampión: erupción macular eritematosa que inicia en la cabeza y se extiende hacia abajo - Roseola o exantema súbito: erupción macular eritematosa difusa - Rubéola: erupción macular eritematosa que inicia en la cara y se extiende al resto del cuerpo - Fiebre escarlatina: erupción finamente popular eritematosa que inicia en axila, ingle y cuello - Varicela: erupción vesícular – pustular que inicia en el tórax y se extiende a las extremidades - Urticaria viral: placas eritematosas y pápulas 16-Gingivoestomatis herpética - Infección por el virus herpes simples - Se adquiere por contacto con otro niño enfermo - Período de incubación – 1 semana - Fiebre, malestar, irritabilidad - Vesículas y úlceras en toda la mucosa oral - Hay dolor en la boca, fiebre, artralgias, cefalea, linfadenopatía cervical - Salivación excesiva - La fiebre es intensa - La enfermedad dura 2 semanas - El tratamiento es de soporte
- 21. 17-Herpangina - Ocurre en niños pequeños en el verano - Etiología: Grupo A de los virus Coxsackie - Período de incubación 4 días, muy contagioso - Fiebre, malestar, cefalea, vómitos, dolor abdominal y lesiones orales - Salivación - Hay vesículas y úlceras sobre la úvula, pilares anteriores de amígdalas, paladar blando y amígdalas - El tratamiento es de soporte - La enfermedad dura 5 a 6 días 18-Molusco contagioso
- 22. Vol. 13 N°3 Julio 2002 Reacciones Adversas a Medicamentos en Dermatología Resumen Las erupciones cutáneas son una de las manifestaciones más frecuentes de las reacciones adversas a drogas. Existen diversos patrones clínicos, pero ninguno de ellos es específico para una determinada droga. Los mecanismos involucrados pueden ser inmunológicos o no inmunológicos, siendo estos últimos los más frecuentes. Cutaneous eruptions are one of the most frequent adverse drug reactions. There are many different patterns, but none of them is specific to a single drug. There are immune and non- immune pathways; the last one being the most common. Medical history is more significant than laboratory to get the diagnosis. In general, withdrawing the specific drug is the most important action to limit its toxicity. A few of them are real medical emergencies like anaphylactic shock and toxic epidermal necrolysis, which are life threatening and require immediate treatment. Medical recommendations to avoid exposition to the specific drug or to similar chemical components will lower the risk of having another severe drug reaction. Introducción Las reacciones adversas a medicamentos (RAM), se refieren a cualquier evento adverso no intencionado, que ocurra secundario a la administración de cualquier tipo de fármaco o sustancia química (1). En EEUU más de 2 millones de pacientes al año sufren una RAM y se producen sobre 100.000 muertes anuales por esta causa1, siendo las mujeres afectadas en un 35% más que los hombres (2). Aunque las RAM son muy comunes, existen pocos mecanismos para documentarlas debidamente por lo que la FDA introdujo en 1993 el programa computacional MED WATCH (www.fda.gov/medmatch) para que los profesionales de la salud puedan reportarlas (3). El efecto adverso más frecuente de lo medicamentos son las reaccione cutáneas (2,4). La piel tiene ciertos patrones morfológicos para responder a una variada gama de
- 23. estímulos, por lo tanto es imposible identificar a una droga ofensora o e mecanismo involucrado, basándose solamente en la apariencia clínica (5). Las reacciones adversas a medicamentos generalmente se deben a mecanismos no inmunológicos y con menor frecuencia a que aquellos que involucran el sistema inmune. Los mecanismos no inmunológicos incluyen la sobredosis, la toxicidad acumulativa los disturbios ecológicos, las interacciones con otras drogas y activación directa de células cebadas y complemento. Los mecanismos inmunológicos incluyen los 4 tipos de reacciones de hipersensibilidad de Gell y Coombs. Existen otros mecanismos desconocidos, como las reacciones idiosincrásicas, que dependerían de la variabilidad genética del metabolismo individual (1). Patrones clínicos de reacciones cutáneas a drogras Los patrones morfológicos cutáneos más frecuentes de las RAM, según estudios de Kuokkannen en 464 casos en Finlandia, son: Exantema 46% Urticaria y/o angioedema 23% Erupción fija a drogas 10% Eritema multiforme menor 5,4% Eritema multiforme mayor -Sd. Steven Johnson 4% (SJS) Erupciones fotosensibles 3% Necrolisis epidérmica tóxica 1,2% (NET) (6). 1) Reacciones exantemáticas Son las erupciones cutáneas por drogas más frecuentes; pueden ocurrir casi por cualquier medicamento y comienzan generalmente a las 2 semanas de su administración, a excepción de las penicilinas en las que el tiempo es aún más largo. Generalmente recuerdan rashes virales, acompañados de fiebre, prurito y eosinofilia. Usualmente no afectan la cara y comprometen tronco y extremidades, en forma simétrica. Normalmente el exantema desaparece a las dos semanas de suspendida la droga. Los fármacos que con mayor Figura 1. Exantema máculo papular por frecuencia las producen son: anticonvulsivantes. Ampicilina y penicilina, fenilbutazona, sulfonamidas, fenitoína, carbamazepina y gentamicina (5) (Figura 1).
- 24. 2) Urticaria y angioedema La urticaria es la segunda forma más frecuente de presentación de RAM, después de los exantemas. Se caracteriza por una reacción vascular que aparece a las 36 h de administrada la droga y después de minutos, si se readministra. Las ronchas son pruriginosas, pequeñas o de gran tamaño, localizadas en piel o mucosas y rara vez permanecen más de 24 h cada una. En menos del 1% de los casos se asocia a angioedema o progresa a anafilaxis (7). El Angioedema consiste en un edema circunscrito de la dermis profunda y del tejido celular subcutáneo; es agudo, evanescente y del color de la piel. Afecta en forma asimétrica los tejidos con mayor distensibilidad como Figura 2. Ronchas urticarianas. labios, párpados, genitales y mucosas. A diferencia de la urticaria no produce prurito. Puede durar 1 a 2 h o persistir 2 a 5 días. Los medicamentos son sólo una de las múltiples causas de urticaria y/o angioedema. La penicilina y derivados son la causa más frecuente de urticaria, produciendo lesiones cutáneas en el 0,7 al 10% de la población general, pero las reacciones anafilácticas ocurren sólo en el 0,004 a 0,0015% (2). Los medicamentos que con mayor frecuencia producen urticaria, angioedema o anafilaxis son la aspirina, AINES y productos sanguíneos. Además ciertos colorantes como la tartrazina (amarillo) o aditivos en los medicamentos también pueden causar urticaria. La aspirina puede agravar una urticaria preexistente de otra causa (5) (Figura 2). 3) Erupción fija a drogas Es una reacción de hipersensibilidad rara, que se caracteriza por una o más placas redondas u ovales, rojo violáceas, bien demarcadas, en piel o mucosas y que clásicamente recurren en el mismo sitio cada vez que el individuo se reexpone a la droga causante, 30 minutos a 8 h después. Las localizaciones principales son manos, pies, cara y genitales. Ciertas drogas producen con mayor frecuencia lesiones en determinadas zonas, por ejemplo tetraciclina y ampicilina en pene y aspirina o Trimetroprim-sulfametoxasol en cara, tronco o extremidades (5,6) (Figura 3)
- 25. 4) Eritema multiforme Es una reacción inflamatoria, aguda, autolimitada, que afecta piel y mucosas. Posee un amplio espectro de severidad y de manifestaciones clínicas. El concepto actual, es que existirían dos grupos de enfermedades que se sobreponen, uno de los cuales es benigno y causado primariamente por agentes infecciosos e incluye al eritema multiforme menor y mayor. El segundo grupo, que es de mayor severidad y que con mayor frecuencia es inducido por drogas, corresponde al Síndrome Steven Johnson y NET (4,8). El eritema multiforme menor es la forma más leve y más frecuente. Es causado principalmente por infecciones virales herpéticas (Herpes simple) o por Mycoplasma pneumoniae y sólo en el 1 0% por drogas (6). La erupción se desarrolla en 12 a 24 h y en la mitad de los casos hay un pródromo similar a una infección de vía respiratoria alta. Las lesiones cutáneas clásicas son máculas rojo azuladas con 3 anillos concéntricos, llamados en diana o arco de tiro (Figura 4). Si las lesiones se localizan inicialmente en la cara extensora de las extremidades y dorso de manos, es más probable que la causa sea de origen infeccioso, en cambio si se distribuyen más en el tronco, puede deberse a drogas. Cura sin secuelas y 1/3 de los casos pueden experimentar recurrencias (5,6). Figura 4. Lesiones en diana de eritema multiforme menor. 5) Eritema Multiforme Mayor Síndrome Steven Johnson Corresponde al 20% de los eritemas multiformes (9). Afecta a niños y adultos jóvenes. El inicio es abrupto con fiebre alta y síntomas prodrómicos intensos. Presenta lesiones cutáneas en el tronco, similares al eritema multiforme menor, pero más extensas y necrotizantes. Cuando afecta más de dos mucosas en forma severa, se prefiere la denominación Síndrome Steven Johnson. En él son características las erosiones costrosas profundas de los labios (Figura 5). El curso es más prolongado, especialmente con drogas
- 26. de vida media más larga, extendiéndose de 3 a 6 semanas (10). Figura 5. Lesiones erosivas, costrosas de labios del Síndrome Steven Jonson. 6) Necrolisis Epidérmica Tóxica (NET) Esta entidad, también conocida como Sd. Lyell, es poco frecuente, alrededor de 1 caso por 1 millón de habitantes/año. Corresponde a una severa erupción bulosa exfoliativa de la piel y mucosas, secundaria generalmente a drogas. El cuadro clínico recuerda una quemadura de segundo grado y es una emergencia médica. La curación ocurre por reepitelización en 3 a 6 semanas. Tiene una alta tasa de mortalidad (5 a 50%), especialmente en ancianos y si existen lesiones cutáneas extensas, neutropenia, alteración de la función renal o múltiples drogas involucradas. Puede existir sobreposición del Sd Steven Johnson y NET (5,11). Las drogas causales más frecuentes, pertenecen a tres grupos: Sulfas, AINE y anticonvulsivantes (5). 7) Erupciones Fotosensibles Se refiere a un cambio en la piel inducido por drogas orales, inyectadas o tópicas, que hacen al individuo inusualmente sensible a la radiación solar. La clave diagnóstica es la distribución de las lesiones cutáneas, las que se observan en los sitios expuestos al sol, como la cara, cuello, superficie extensora de antebrazos y dorso de manos. Las reacciones fotosensibles pueden ser de tipo fototóxica o fotoalérgica. Las reacciones fototóxicas, son más frecuentes que las fotoalérgicas. Se inician 5 a 20 h después que el paciente se ha expuesto a la droga y a una cantidad considerable de luz. Clínicamente se observa como una quemadura solar severa. No es una reacción alérgica ya que aparece sin período de sensibilización previo y es dependiente tanto de la dosis del medicamento como de la intensidad de la radiación, por lo que cualquier individuo puede ser susceptible. Las drogas que producen reacciones fototóxicas son las Tetraciclinas y derivados, sulfonamidas, clorpromazina, amiodarona, citotóxicos y AINE (5). Las reacciones fotoalérgicas, requieren la interacción de la droga con el sistema inmune y la luz solar. Se producen en personas que se han expuesto previamente a la droga y no se relacionan con la dosis. Clínicamente a diferencia de las reacciones fototóxicas, existe compromiso cutáneo más allá de la zona expuesta, prurito, eritema, vesículas y rezumación, simulando una dermatitis de contacto. La mayoría de las drogas sistémicas que causan fotoalergia también causan fototoxicidad.
- 27. El ácido para-aminobenzóico (PABA) usado en ciertos protectores solares, desinfectantes de cosméticos, jabones y fragancias pueden producir una reacción de fotocontacto alérgico (5-7). 8) Púrpura y Vasculitis El púrpura se produce como consecuencia de hemorragias en la piel y se clasifica en trombocitopénico y no trombocitopénico (alteración vascular). Existen múltiples causas y las drogas no son las más frecuentes. Los mecanismos son múltiples. El púrpura trombocitopénico se manifiesta por petequias planas o equimosis, que se distribuyen en sitios de traumatismo y de menor presión o aparecen espontáneamente, cuando el recuento plaquetario es menor de 10.000/mm2. La vasculitis cutánea necrotizante o leucocitoclástica, es un púrpura no trombocitopénico, de origen inmunológico por formación de complejos inmunes secundario a drogas, que se depositan en la pared de los vasos sanguíneos. Se manifiesta por máculas purpúricas palpables, a diferencia del púrpura descrito anteriormente, donde las lesiones son planas. Se localiza en sitios de declive, como piernas y dorso de pies en pacientes ambulatorios. Puede existir compromiso de órganos internos como corazón, hígado y riñón, con resultados a veces fatales. Las drogas asociadas a vasculitis son: Ampicilina, sulfas, diuréticos, AINE, amiodarona y anticonvulsivantes (5). 9) Reacción de hipersensibilidad a anticonvulsivantes o erupción pseudolinfomatosa Se refiere a las reacciones causadas por anticonvulsivantes aromáticos (Fenitoína, fenobarbital y carbamazepina), debido a un déficit de la actividad de la enzima epóxido hidrolasa. Clínicamente la erupción cutánea aparece 1 a 3 semanas post exposición a la droga, asociada a compromiso del estado general, fiebre, linfadenopatías y leucocitosis, además del compromiso agudo de órganos (hepatitis, nefritis y neumonitis). La erupción cutánea puede ir de un exantema morbiliforme a eritema multiforme mayor o NET. Esta reacción siempre recurre al reiniciar la droga. La forma crónica de esta reacción se conoce como erupción pseudo-linfomatosa porque se producen atipias en los linfonodos. El diagnóstico errado conduce a terapias antitumorales innecesarias y peligrosas (5,6). Manejo En el manejo de una RAM cutánea, el punto más importante es por lejos la historia clínica. Debe averiguarse cuándo comenzó la reacción, la relación temporal que tiene con el cambio o inicio de un medicamento y el tiempo que lleva administrándosela las diferentes drogas. El segundo punto de importancia, son los antecedentes de alergias específicas a fármacos y el patrón de comportamiento de la reacción cutánea al suspender la posible droga ofensora. Es importante considerar la posibilidad de un mecanismo inmune, en donde hay un período de sensibilización a la droga, sin una respuesta clínica. En tercer lugar deberá definirse el patrón de la reacción cutánea y según éste, se realizará el diagnóstico diferencial. Por ejemplo, el exantema de tipo vital a diferencia del causado por drogas, comienza generalmente en la cara y luego progresa hacia el tronco y extremidades, se asocia a fiebre alta, conjuntivitis y linfadenopatía, en cambio el causado por drogas, generalmente respeta cara y se distribuye en el tronco y extremidades (5) (Tabla 1). Sólo en ciertos casos de duda diagnóstica se realiza biopsia de piel, como en las reacciones ampollares para diferenciarlas de enfermedades autoinmunes bulosas y en las
- 28. pustulares para descartar una psoriasis pustular (5). Tabla 1 DIAGNÓSTICO DIFERENCIAL DE RAM CUTÁNEAS Rash Fiebre Afrebril Urticaria Enf. Suero Urácana-vasculitis Enf suero like Urticaria por drogas, Hepatitis alimentos, parásitos y otros Exantema Sd Hipersensibilidad infección viral, Exantema simple por drogas bacteriana o rickettsia Ampollas Eritema multiforme mayor, Sd Eritema multiforme menor Steven Jonson Erupción fija a droga Necrolisis epidérmica tóxica Enfermedad ampollar autoinmune Pústulas Sd Hipersensibilidad por drogas Dermatosis pustutar Psoriasis Pustular generalizada Subcórnea Sd Sweet Psoriasis Pustular localizada Pustulosis Exantemática Acné esferoidal Aguda generalizada Foliculitis por drogas Tratamiento Descartadas otras enfermedades, el manejo dependerá de la severidad del cuadro. La suspensión de la droga es básica. En pacientes que reciben múltiples drogas, se debe suspender todo medicamento que no sea absolutamente necesario y especialmente aquellos que por su frecuencia estadística produzcan más RAM (6). Aquellos cuadros de menor severidad como exantemas, urticarias leves y erupciones fijas a drogas deberán ser manejadas con antihistamínicos y corticoides tópicos. El cuadro deberá remitir en 1 a 2 semanas, dejando descamación residual e hiperpigmentación postinflamatoria en la piel afectada (5). Las formas severas, se tratan con corticoides sistémicos, lo más precoz posible. Otros cuadros como el angioedema y shock anafiláctico son habitualmente manejados en los servicios de urgencia y el manejo dermatológico es secundario (5). El Sd Steven Johnson y la Necrolisis epidérmica tóxica son generalmente atendidos en unidades de quemados o Unidad de cuidados intensivos. En estos últimos el uso de gammaglobulina endovenosa ha sido muy útil, aunque aún su rol no está completamente definido en estudios prospectivos (12-14). Laboratorio Una vez superada la reacción cutánea, o en aquellos pacientes con antecedentes de RAM, cabe preguntarse qué alternativas de manejo de laboratorio pueden hacernos predecir un segundo episodio. No existe ningún examen de laboratorio que sea completamente eficaz y el criterio médico será lo más importante. Los análisis de rutina no muestran alteraciones específicas y sólo son de ayuda para descartar el compromiso de otros órganos a parte de la piel (5,6). Los test cutáneos, son útiles en RAM mediadas por IgE, como la urticaria, pero su uso es limitado, ya que no existen los determinantes antigénicos para la mayoría de las drogas que causan RAM. Nunca deben practicarse en pacientes que tuvieron una reacción severa y sólo deben ser realizados en centros especializados (2). Existen dos test serológicos, el RAST y el CAST, disponibles para algunos medicamentos como: anticonvulsivantes, antiinflamatorios, anestésicos, analgésicos, sulfas, cefalosporinas y determinantes antigénicos mayores y menores de penicilina.
- 29. El RAST (test radio-alergo-absorvente) mide la inmunoglobulina E sérica, específica contra una determinada droga y es recomendable realizarlo en el primer mes de ocurrida la RAM, ya que la concentración de esta inmunoglobulina disminuye en el tiempo. El CAST test consiste en la medición de leucotrienos a partir de basófilos circulantes. Es una técnica compleja y no rutinaria, que se solicita en caso de un RAST negativo y una fuerte sospecha clínica. Estos test son reservados para el estudio de RAM severas (5). Conclusión Las reacciones adversas a drogas son una entidad importante, por su frecuencia y porque existen formas que pueden amenazar la vida del paciente. Deberán ser estudiados fundamentalmente usando la clínica, teniendo cuidado de descartar otras patologías, en función del patrón clínico que se presente. Establecida la droga productora de la RAM, ésta deberá suspenderse y el posterior manejo dependerá de la severidad del cuadro clínico. El médico deberá aconsejar al paciente a no utilizar la droga nuevamente, ni los productos químicamente relacionados. Agradecimientos Dr. E Galleguillos de Clínica de Enfermedades Respiratorias Miguel de Servet y a Sra. Cristina González Químico farmacéutica de esta institución. Bibliografía 1. Phillips K, Veenstra D, Oren E, Lee Sadee W Potential role of pharmacogenomics in Reducing adverse drug reaction JAMA 2001; 286: 2271-79. 2. Salkind A, Cuddy P, Foxworth J. Is the patient allergic to Penicillin? An evidence based analysis of the likelihood of Penicillin allergy. JAMA 2001; 285: 2499-503. 3. Brewer T Colditz G. Postmarketing surveillance and adverse drug reactions. JA 1999; 281: 824-29. 4. Hari Y, Frutig Schnyder K, Hurni Yawalkar N. T cell involment in cutaneo drug eruptions. Clin Exp Allergy 2001; 31(9): 1398-408. 5. Breathnach S, Drug Reactions. Rook, Wi kinson, Ebling. Texbook of dermatology, edición, Blackwell. Science Ltda, 1998 3349-3517. 6. Blacker K, Stern R. Cutaneous reactions to drug. Fritsch P, Elias P. Erythema multiforme and Toxic Epidermal Necrolysis Fitzpatrick T, Eisen A, WolffK, Freedbe I, Frank Austen K. Dermatology in General Medicine, Cuarta edición, McGraw Hill, Inc, 1993 pp 1783- 93 y 586- 99. 7. Litt J. Drug Eruption Reference Manual 2001. Primera edición, the Parthenon Publishing Group, 2001: 419-24. 8. Roujeau JC. Drug-induced toxic epidermal necrolysis. II Current aspects. Clin Dermatol 1993; II: 493-500. 9. Knowles S, Uetrecht J, Shear N. Idiosyncratic drug reactions: the reactive metabolite Syndromes. Lancet 2000; 356 1587-91. 10. Stern R. Improving the outcome of patients with Toxic Necrolysis and Stevens-Johnson Syndrome. Arch Dermatol 2000; 136: 410-11
- 30. 11. Bastuji-Garin S, Rzany B, Stern RS et al Clinical classification of cases of toxic epidermal necrolysis, Steven- Johnson Syndrome, and erythema multiforme. Arc Dermatol 1993; 129: 92-96. 12. Guibal F Bastuji- Garin S et al. Charact ristics of TEN in patients undergoing long term glucocorticoid therapy. Arc Dermatol 1995; 131: 669-72. 13. Viard I et al. Inhibition of toxic epidermal necrolysis by blockade of CD95 with human intravenous immunoglobulin Science. 1998; 282 (5388): 490-3. 14. Magina S, Lisboa C, Goncalves E et al. case of toxic epidermal necrolysis treated with intravenous immunoglobulin. Br J Dermatol 2000; 142(1): 191-92. 19-Molusco contagioso
