ASMA BRONQUIAL .pptx
- 1. ASMA BRONQUIAL ETIOLOGÍA, CAMBIOS ESTRUCTURALES Y FUNCIONALES, SIGNOS, SÍNTOMAS, DIAGNÓSTICO Y TRATAMIENTO. FISIOPATOLOGIA GENERAL I 5TO. SEMESTRE GRUPO 2 BRENDA ANGELIQUE FIGUEROA SARANGO
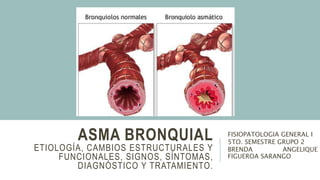
- 2. ASMA BRONQUIAL El asma es una afección en la que las vías respiratorias se estrechan e hinchan y pueden producir mucosidad adicional. Esto puede dificultar la respiración y provocar tos, un silbido (sibilancia) al exhalar y falta de aire. El asma no tiene cura, pero sus síntomas pueden controlarse. Dado que el asma suele cambiar con el tiempo, es importante que colabores con el médico para hacer un seguimiento de los signos y síntomas y ajustar el tratamiento según sea necesario.
- 3. CLASIFICACIÓN DEL ASMA El enfoque de la severidad del asma está basado en la sintomatología, el uso de medicación broncodilatadora para el control de los síntomas y la función pulmonar.
- 4. ETIOLOGÍA Los desencadenantes comunes del asma incluyen: Animales (caspa o pelaje de mascotas) Ácaros del polvo Ciertos medicamentos (ácido acetilsalicílico (aspirin) y otros AINE) Cambios en el clima (con mayor frecuencia clima frío) Químicos en el aire o en los alimentos Actividad física Moho Polen Infecciones respiratorias, como el resfriado común Emociones fuertes (estrés) Humo del tabaco Las sustancias que se encuentran en algunos lugares de trabajo también pueden desencadenar los síntomas de asma, lo que lleva al asma ocupacional. Los desencadenantes más comunes son el polvo de la madera, el polvo de los granos, la caspa animal, los hongos o los químicos. Muchas personas con asma tienen antecedentes personales o familiares de alergias, como la fiebre del heno (rinitis alérgica) o eccema. Otros no tienen antecedentes de alergias. El asma es causada por hinchazón (inflamación) de las vías respiratorias. Cuando se presenta un ataque de asma, el recubrimiento de las vías respiratorias se inflama y los músculos que las rodean se tensionan. Esto reduce la cantidad de aire que puede pasar por estas.
- 5. FISIOPATOLOGÍA El hecho fisiológico principal de la exacerbación asmática es el estrechamiento de la vía aérea y la subsiguiente obstrucción al flujo aéreo que, de forma característica, es reversible. Varios factores son los que contribuyen al estrechamiento de la vía aérea en el asma. • La broncoconstricción de la musculatura lisa bronquial, que ocurre en respuesta a múltiples mediadores y neurotransmisores, es, en gran medida, reversible mediante la acción de fármacos broncodilatadores. • Edema de las vías aéreas, debido al aumento de la extravasación microvascular en respuesta a los mediadores de la inflamación. Puede ser especialmente importante durante un episodio agudo. • El engrosamiento de las paredes de los bronquios, que ocurre por los cambios estructurales que denominamos “remodelamiento”, puede ser importante cuando la enfermedad es más grave y no regresa totalmente mediante el tratamiento habitual. • Hipersecreción mucosa, que ocasiona obstrucción de la luz bronquial debido al aumento de la secreción y a exudados inflamatorios.
- 7. CAMBIOS ESTRUCTURALES Y FUNCIONALES El asma comprende: Broncoconstricción Edema e inflamación de las vías aéreas Hiperreactividad de las vías aéreas Remodelación de las vías aéreas En los pacientes con asma, las células Th2 y otros tipos celulares –(sobre todo, eosinófilos y mastocitos, pero también otros subtipos CD4+ y neutrófilos) forman un infiltrado inflamatorio extenso en el epitelio y el músculo liso de las vías aéreas que conduce a la remodelación de éstas (es decir, descamación, fibrosis subepitelial, angiogénesis, hipertrofia del músculo liso). La hipertrofia del músculo liso estrecha las vías aéreas y aumenta la reactividad a los alérgenos, las infecciones, los irritantes, la estimulación parasimpática (que causa la liberación de neuropéptidos proinflamatorios, como la sustancia P, la neurocinina A y el péptido relacionado con el gen de la calcitonina) y otros desencadenantes de la broncoconstricción. Otros factores que contribuyen a la hiperreactividad de las vías aéreas incluyen la pérdida de inhibidores de la broncoconstricción (factor relajante proveniente del epitelio, prostaglandina E2) y de otras sustancias denominadas endopeptidasas, que metabolizan los broncoconstrictores endógenos. La formación de tapones mucosos y la eosinofilia en sangre periférica son otros hallazgos clásicos y pueden ser epifenómenos de la inflamación de las vías aéreas. Sin embargo, no todos los pacientes con asma tienen
- 8. SIGNOS Y SÍNTOMAS Los síntomas del asma incluyen: •Tos con o sin producción de esputo (flema) •Retracción de la piel entre las costillas al respirar (tiraje intercostal) •Dificultad para respirar que empeora con el ejercicio o la actividad •Silbidos o sibilancias cuando respira •Dolor o rigidez en el pecho •Dificultad para dormir •Patrón de respiración anormal (la expiración dura el doble de tiempo que la inhalación) Los síntomas de asma varían de una persona a otra. Por ejemplo, usted puede tener síntomas todo el tiempo o mayormente durante la actividad física. La mayoría de las personas con asma tienen ataques separados por períodos sin síntomas. Algunas personas tienen dificultad prolongada para respirar con episodios de aumento de la falta de aliento. Las sibilancias o una tos pueden ser el síntoma principal. Los ataques de asma pueden durar de minutos a días. Un ataque de asma puede empezar repentinamente o desarrollarse lentamente en cuestión de varias horas o días. Se puede volver peligroso si el flujo de aire se bloquea considerablemente.
- 9. DIAGNÓSTICO El proveedor de atención médica utilizará un estetoscopio para auscultar sus pulmones. Se pueden escuchar sibilancias u otros sonidos relacionados con el asma. El proveedor tomará su historial médico y preguntará acerca de sus síntomas. Los exámenes que se pueden ordenar incluyen: •Pruebas de alergias -- examen de la piel o de la sangre para ver si una persona con asma es alérgica a ciertas sustancias •Gasometría arterial -- a menudo se lleva a cabo en personas que están sufriendo un ataque de asma grave •Radiografía de tórax -- para descartar otras afecciones •Pruebas de la función pulmonar, incluso mediciones de flujo máximo
- 10. TRATAMIENTO •Control de los desencadenantes •Terapia farmacológica •Control •Instrucción del paciente •Tratamiento de las exacerbaciones agudas Los objetivos del tratamiento consisten en minimizar el deterioro y el riesgo, que incluyen prevenir las exacerbaciones y aminorar los síntomas crónicos, como los despertares nocturnos, minimizar la necesidad de consultas al departamento de urgencia o las hospitalizaciones, mantener la función pulmonar inicial (normal) y los niveles de actividad y evitar los efectos adversos del tratamiento.
- 11. BIBLIOGRAFÍA: 1. Boulet L-P, Godbout K. Diagnosis of asthma in adults. In: Burks AW, Holgate ST, O'Hehir RE, et al, eds. Middleton's Allergy: Principles and Practice. 9th ed. Philadelphia, PA: Elsevier; 2020:chap 51. 2. Brozek JL, Bousquet J, Agache I, et al. Allergic rhinitis and its impact on asthma (ARIA) guidelines-2016 revision. J Allergy Clin Immunol. 2017;140(4):950-958. PMID: 28602936 www.ncbi.nlm.nih.gov/pubmed/28602936. 3. Guía española para el manejo del asma. GEMA 2009. Disponible en: www.GEMAsma.com 4. Liu AH, Spahn JD, Sicherer SH. Childhood asthma. In: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Nelson Textbook of Pediatrics. 21st ed. Philadelphia, PA: Elsevier; 2020:chap 169. 5. Warner JO, Naspitz CK. Third International Pediatric Consensus statement on the management of childhood asthma. International Pediatric Asthma Consensus Group. Pediatr Pulmonol. 1998; 25: 1-17.