Manual endocrinología
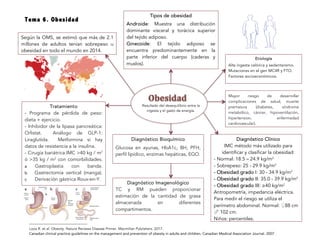
- 1. 1 1Loos R. et al. Obesity. Nature Reviews Disease Primer. Macmillan Publishers. 2017. Canadian clinical practice guidelines on the management and prevention of obesity in adults and children. Canadian Medical Association Journal. 2007.Canadian clinical practice guidelines on the management and prevention of obesity in adults and children. Canadian Medical Association Journal. 2007. Tema 6. Obesidad Resultado del desequilibrio entre la ingesta y el gasto de energía. Diagnóstico Clínico IMC método más utilizado para identificar y clasificar la obesidad: - Normal: 18.5 – 24.9 kg/m2 - Sobrepeso: 25 - 29.9 kg/m2 - Obesidad grado I: 30 - 34.9 kg/m2 - Obesidad grado II: 35.0 - 39.9 kg/m2 - Obesidad grado III: ≥40 kg/m2 Antropometría, impedancia eléctrica. Para medir el riesgo se utiliza el perímetro abdominal. Normal: ♀88 cm ♂ 102 cm. Niños: percentiles. Según la OMS, se estimó que más de 2.1 millones de adultos tenían sobrepeso u obesidad en todo el mundo en 2014. Tipos de obesidad Androide: Muestra una distribución dominante visceral y torácica superior del tejido adiposo. Ginecoide: El tejido adiposo se encuentra predominantemente en la parte inferior del cuerpo (caderas y muslos). Etiología Alta ingesta calórica y sedentarismo. Mutaciones en el gen MC4R y FTO. Factores socioeconómicos. Mayor riesgo de desarrollar complicaciones de salud; muerte prematura (diabetes, síndrome metabólico, cáncer, hipoventilación, hipertension, enfermedad cardiovascular). Diagnóstico Bioquímico Glucosa en ayunas, HbA1c, BH, PFH, perfil lipídico, enzimas hepáticas, EGO. Diagnóstico Imagenológico TC y RM pueden proporcionar estimación de la cantidad de grasa almacenada en diferentes compartimentos. Tratamiento - Programa de pérdida de peso: dieta + ejercicio. - Inhibidor de la lipasa pancreática: Orlistat. Análogo de GLP-1: Liraglutida. Metformina si hay datos de resistencia a la insulina. - Cirugía bariátrica:IMC >40 kg / m2 ó >35 kg / m2 con comorbilidades. a Gastroplastia con banda. b Gastrectomía vertical (manga). c Derivación gástrica Roux-en-Y. a b c
- 2. 2 2Canadian Cardiovascular Society Guidelines for the Management of Dyslipidemia. CJC. 2016. ESC/EAS Guidelines for the management of dyslipidaemias. EHJ. 2011. Diagnóstico y tratamiento de las dislipidemias. Rev Med Inst Mex Seguro Soc. 2013. Tema 7. Dislipidemias Amplio espectro de anormalidades lipídicas Transporte de lípidos Vía exógena: los lípidos provenientes de los alimentos son llevados al tejido adiposo y muscular por los quilomicrones, y los remanentes de éstos son metabolizados por el hígado. Los quilomicrones son lipoproteínas más grandes y menos densas, sintetizadas en el intestino. Vía endógena: El colesterol y triglicéridos hepáticos son exportados a los tejidos periféricos por las VLDL, precursoras de las LDL. Transporte reverso: el colesterol proveniente de las células de tejidos periféricos puede ser devueltos al hígado a través de las HDL. El colesterol se elimina en forma de sales biliares. Etiología Primarias: Causa genetica, herencia autosómica dominante (hipercolesterolemia e hipertrigliceridemia familiar, disbetalipoproteinemia). Secundarias: Son consecuencia de la presencia de otra patologia de base (obesidad, DM, hipertensión, hipotiroidismo). Clasificación • Hipercolesterolemia aislada: aumento del colesterol total a expensas del colesterol de LDL. • Hipertrigliceridemia aislada: aumento de los triglicéridos de origen endógeno (a expensas de VLDL), exógeno (a expensas de quilomicrones), oambos. • Hiperlipemia mixta: aumento del colesterol total y los triglicéridos. • Hipoalfalipoproteinemia: disminución del colesterol de las lipoproteínas de alta densidad (C-HDL). Riesgo de desarrollo de enfermedad cardiovascular aterosclerótica. Evaluar del riesgo cardiovascular cada 5 años para hombres y mujeres de 40 a 75 años utilizando las tablas de riesgo de Framingham y SCORE para reducir los eventos CV mayores. Riesgo de pancreatitis: TG >1000. Diagnóstico Bioquímico Solicitar perfil lipídico. Normal: CT <200 mg/dl, HDL >60, triglicéridos <150, LDL <100. Colesterol no HDL. Química sanguínea, fosfatasa alcalina, EGO, TSH. Diagnóstico Clínico Xantomas: depósito de lipidos en la piel y tendones (HF) Soplo carotideo Disminución de intensidad de pulsos Tratamiento Cambios en el estilo de vida. Estatinas (inhiben HMGCoA reductasa) reducen LDL. Resinas (secuestradores de ácidos biliares). Niacina (vitB6) reduce VLDL, LDL, aumenta HDL. Fibratos reducen TG, usados en quilomicronemia. Ezetimiba (Inhibe absorción intestinal de colesterol).
- 3. 3 3 Lahsen R. Síndrome Metabólico y Diabetes. Revista Médica Clínica Las Condes. ScienceDirect. 2014. Rochlani Y. Metabolic syndrome: pathophysiology, management, and modulation by natural compounds. Ther Adv Cardiovasc Dis. 2017. Tema 8. Síndrome metabólico: Resistencia a la insulina También conocido como «síndrome de resistencia a la insulina» o «síndrome metabólico X» La patogénesis implica factores genéticos y adquiridos que desempeñan un papel en la vía final de la inflamación que conduce a enfermedad cardiovascular. Criterios diagnósticos Distintas definiciones han sido propuestas, recientemente una declaración conjunta de distintas sociedades científicas tanto mundiales como norteamericanas, logró proponer una definición aceptada globalmente: - Obesidad Abdominal >102 cm (hombre) > 88 cm (mujer) - Triglicéridos elevados ≥ 150 mg/dL - HDL bajo < 40 mg/dL (hombre) < 50 mg/dL (mujer) - Presión Arterial elevada Sistólica ≥ 130 y/o Diastólica ≥ 85 mmHg - Glicemia en ayunas elevada ≥ 100 mg/dL Se requieren tres de los cinco componentes para hacer el diagnóstico. Estudios de laboratorio Glucosa plasmática en ayunas, curva de tolerancia a la glucosa, niveles de insulina, perfil de lípidos completo que incluya colesterol LDL y colesterol no-HDL. Química sanguínea, ácido úrico, enzimas hepáticas. Lipotoxicidad: flujo masivo de ácidos grasos hacia el hígado induce depósito de triglicéridos que infiltran el parénquima dando lugar a esteatosis hepatica. La mayor oxidación de ácidos grasos por el hígado se asocia a una menor oxidación de la glucosa y a un aumento de la gluconeogénesis, lo que se traduce en insulino resistencia e hiperinsulinemia compensatoria, posterior apoptosis beta pancreática por incremento de los niveles de óxido nítrico. Glucotoxicidad: retinopatía, nefropatía y neuropatía. Importante estratificar riesgo cardiovascular. Tratamiento Estilo de vida saludable Fármacos insulino sensibilizadores: metformina, tiazolidinedionas. Retraso de absorción de carbohidratos y grasas: acarbosa, orlistat. Estatinas IECAS Considerar tratamiento antiplaquetario. Cirugía bariátrica en casos de obesidad extrema.
