Mediastinitis: Diagnóstico y Tratamiento
- 2. Introducción La mediastinitis es una complicación que no es muy frecuente en cirugía, en especial en cirugía cardiaca, pero cuando se tiene la sospecha clínica hay que actuar de manera inmediata por que tiene una elevada morbilidad y mortalidad. 1
- 4. Anatomía • El mediastino es el área situada entre ambos pulmones • Tiene forma de pirámide y diferentes caras, tapizadas por la pleura visceral. Cara anterior: Superficie interna del esternón y delos 7 primeros cartílagos costales Cara Posterior: Cara anterior de la columna vertebral desde T1 a L1 Paredes laterales: Pleuras mediastínicas Inferior: Diafragma Superior: Abertura torácica que comunica con los planos profundos del cuello
- 5. Anatomía • El mediastino puede dividirse en compartimientos para la clasificación de los componentes anatómicos y del proceso patológico. • Existen varios esquemas de clasificación, en esta ocasión se utilizará el modelo de tres compartimientos Compartimiento Posterior Compartimiento Anterior Compartimiento Visceral o Medio
- 6. Compartimiento anterior - Se encuentra entre el esternón y la superficie anterior del corazón y los grandes vasos. - El contenido normal incluye: 1. Glándula del timo o sus remanentes 2. Arteria y vena mamarias internas 3. Ganglios linfáticos y grasa. Una imagen normal del timo en un niño. Ao, aorta; PA, arteria pulmonar; VC, vena cava Tomografía computarizada que muestrael aspecto normal de un timo involucionado en un adulto.
- 7. Compartimiento Visceral o Medio - Se encuentra entre los grandes vasos y la tráquea - El contenido normal incluye: venas 1. Pericardio y su contenido 2. Aorta ascendente y transversa 3. Vena cava inferior y superior 4. Troncos arteriovenosos o braquiocefálicos 5. Nervios frénico y vago superior 6. Tráquea 7. Bronquios principales 8. Ganglios linfáticos 9. Porciones centrales de las arterias y pulmonares
- 8. Compartimiento Posterior -Incluye el surco paravertebral bilateral y el área paraesofágica. - El contenido normal incluye: 1. Aorta descendente 2. Esófago 3. Conducto torácico 4. Venas ácigos y hemiácigos 5. Ganglios Linfáticos
- 9. Mediastinitis Se define como la inflamación o la infección del tejido conectivo que rodea a las estructuras mediastínicas.
- 10. Definición Según las CDC (Centers for Disease Control and Prevention) • Se define como la entidad que cumpla con los siguientes criterios: A. Uno o más de los siguientes signos y síntomas: 1. Fiebre (>38 ̊C) 2. Dolor torácico 3. Inestabilidad esternal 4. Drenaje purulento del área mediastínica 5. Germen aislado en hemocultivos o del área mediastínica 6. Ensanchamiento mediastínico B. Un cultivo bacteriano positivo del espacio mediastínico C. Evidencia de mediastinitis durante la operación o por histopatología
- 11. Incidencia • Oscila entre 0.34% y 4.4% en subgrupos • Aumenta de manera considerable especiales - Trasplante de corazón (2.5% al 7.5%) - Poscolocación de dispositivos de asistencia ventricular
- 12. Mortalidad • La mortalidad secundaria a la mediastinitis fluctúa entre 12% y 47% • Existe una disminución de la mortalidad en los sujetos tratados en los primeros siete días posteriores a la operación de mediastinitis con antibióticos específicos para el germen causal. 14.0% 12.0% 10.0% 8.0% 6.0% 4.0% 2.0% 0.0% Mediastinitis Mortalidad en los primeros 90 días posteriores a una operación en pacientes con mediastinitis y sin mediastinitis Sin Mediastinitis Mortalidad
- 13. Se han identificado factores de riesgo vinculados con la mortalidad en la unidad de terapia intensiva Los factores de riesgo independientes 1. Edad > 70 años 2. Otra intervención además de la revascularización coronaria 3. Condiciones médicas de gravedad (APACHE II) 4. Insuficiencia orgánica 5. Más de tres días con ventilación mecánica 6. Hemocultivos persistentemente positivos.
- 15. Mediastinitis Aguda Es el cuadro patológico provocado por la infección bacteriana del tejido conectivo laxo que ocupa el mediastino y envuelve las estructuras mediastínicas Las infecciones se originan más a menudo de perforaciones esofágicas, infecciones estacionales, orofaríngeas o del cuello, pero diversos factores causales menos comunes pueden ocasionar este proceso letal.
- 16. 1. Perforación Esofágica A. Yatrógeno D. Convulsiones - Dilatación con globo (por acalasia) - Uso de dilatadores (estenosis pépticas) - Esofagoscopia - Escleroterapia(por hemorragia por várices) B. Espontáneo - Embarazo - Parto E. Ingestión de cuerpos extraños F. Traumatismos - Cerrado - Penetrante - Después del vómito (Síndrome de Boerhaave) G. Posquirúrgicos - Infección - Dehiscencia de anastomosis C. Esfuerzo durante - Evacuación intestinal - Levantar pesas H. Erosión por cáncer Factores Etiológicos
- 17. 2. Infección profunda de herida quirúrgica por esternotomía 7. Celulitisy linfadenitissupurativa del cuello 3. Infecciones de orofaringe y cuello 8. Infecciones de pulmón y pleura 4. Angina de Ludwig 9. Absceso subfrénico 5. Absceso periamigdalino 10. Osteomielitis costal o vertebral 6. Absceso retrofaríngeo 11. Absceso hematógeno o metastásico Factores Etiológicos
- 18. Síntomas y Signos Clínicos ● Fiebre ● Dolor torácico ● Disfagia ● Dificultad respiratoria ● Crepitación subcutáneas cervical y de la porción superior del tórax En casos graves • Septicemia florida • Inestabilidad hemodinámica • Muerte
- 19. Diagnóstico Historia Clínica Examen Físico Hay que tener claro que el tratamiento oportuno y adecuado depende de un diagnóstico temprano. • Inestabilidad esternal 46% de los casos Inicia con el movimiento del esternón a la palpación que puede progresar hasta la dehiscencia ósea. • Síndrome de reacción inflamatoria sistémica • Flogosis de la herida esternal • Celulitis verificada en el acto quirúrgico • Crepitación • Edema de la pared torácica • Signo de Hamman Auscultación de un sonido crujiente sincronizado con la sístole del corazón y se origina por la presencia de enfisema en el mediastino. Presente en más del 50% de los individuos con neumomediastino.
- 20. Triada Clínica Mediastinitis postoperatoria Fiebre + bacteriemia Secreción Purulenta Dolor Esternal *Su presencia indica osteomielitis
- 21. Radiografía PA y lateral de tórax En personas con sospecha de mediastinitis posquirúrgica no se recomienda la radiografía de tórax para su diagnóstico debido a su baja sensibilidad y especificidad. Sin embargo podemos encontrar hallazgos que nos pueden ayudar: 1. Ensanchamiento mediastínico 2. Neumomediastino 3. Hallazgos pleurales adicionales 4. Masa de tejido blandas 5. Nivel hidroaéreo 6. Rotura de sutura de esternotomía en pacientes post operados. Ensanchamiento del mediastino
- 22. Cultivos • Hemocultivos (catéter central y por punción) • Cultivos de secreción de la herida • Cultivos del procedimiento quirúrgico (tejido celular subcutáneo, cultivo de hueso y cultivo de líquido mediastínico). • Permite valorar la localización y extensión de la diseminación y guiar la selección sobre el mejor método para el drenaje quirúrgico. • En pacientes con sospecha clínica de mediastinitis posterior a los 14 días del posoperatorio. TC de Tórax
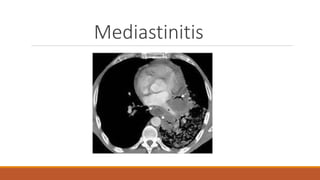
- 23. Los signos más frecuentes de mediastinitis en la TC son: 1. Aumento de la atenuación de la grasa mediastínica 2. Neumomediastino 3. Colecciones líquidas 4. Adenopatías 5. Derrame pleural o empiema 6. Alteraciones esternales o pulmonares Imagen A y B Muestra signos de mediastinitis: aumento difuso de la densidad de la grasa mediastínica, derrame pericárdico, derrame pleural y adenopatías
- 24. Las TC axiales a nivel de la arteria pulmonar derecha (A) y las bases pulmonares (B) muestran un neumomediastino extenso y una extravasación de contraste (flecha) de la pared posterior del esófago medio. Nótese el contraste dentro de los espacios pleurales y del mediastino. Mediastinitis aguda secundaria a perforación esofágica
- 25. Paciente con historia de atragantamiento con espina de pescado, dos semanas antes presentaba disnea • Radiografía de tórax PA Se observa desplazamiento de la línea acigoesofágica (flechas delgadas) y nivel hidroaéreo (flecha gruesa). • Radiografía de tórax lateral Se observa nivel hidroaéreo (flecha gruesa) y aumento de densidad retrocardiaco (asterisco) Radiografía de Tórax Tomografía axial computarizada • Plano axial Colección en el mediastino posterior con fino realce periférico, septos (flechas delgadas) y burbujas aéreas en el interior (flechas gruesas). Está en íntimo contacto con las estructuras cardiovasculares izquierdas (asterisco). • Plano Sagital Colección pericárdica (asterisco) en íntimo contacto con la colección del mediastino posterior (estrella).
- 26. Tratamiento Ingreso en una unidad de críticos Corrección del problema primario Antibióticos IV Drenaje Desbridamiento quirúrgico Reanimación con líquidos y otras medidas de sostén
- 27. Profilaxis •Tratamiento antimicrobiano 60 minutosantes de la incisión o al de momento inducción anestésica •El tiempo de administración es de 24 a 72 h. Erradicación nasofaríngea preoperatoria • Realizar detección de S. aureus a todo paciente programado para un procedimiento quirúrgico Prevención de infecciones profundas de la herida quirúrgica Control de los factores de riesgo modificables • Obesidad • Diabetes mellitus o hiperglucemia • Tabaquismo • Días de estancia en la terapia intensiva (>3 días) • Reintervención • Tiempo de uso de la bomba de circulación extracorpórea (> 100 min) • Días de ventilación mecánica (> 2 días) • Más de un puente de arteria mamaria • Número de transfusiones de concentrados eritrocitarios (> 3 U). Estratificación del riesgo •Utilizar alguna escala de riesgo (en este caso se recomienda la Escala de Toronto) para calcular el riesgo de los pacientes con sospecha de mediastinitis y estratificar su riesgo Recomendaciones
- 29. ■ A pesar de ser una patología poco frecuente, con un diagnóstico temprano podemos salvar la vida del paciente. ■ Es de suma importancia la correcta evaluación de los signos y síntomas que junto a la historia clínica nos haga sospechar de mediastinitis. ■ Tomografía axial computarizada es la técnica de elección para el diagnóstico Conclusión