ERGE en pediatricos Y Alergia a la proteína de la leche de vaca
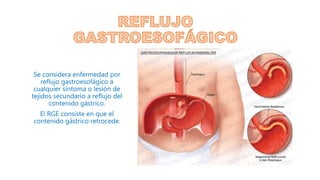
- 1. Se considera enfermedad por reflujo gastroesofágico a cualquier síntoma o lesión de tejidos secundario a reflujo del contenido gástrico. El RGE consiste en que el contenido gástrico retrocede.
- 2. Existen dos tipos de reflujo gastroesofágico: RGE Fisiológico • Asintomático y no crea lesión en el esófago inferior, lo cual depende de la facilidad esofágica motora para depurar el pH ácido intraesofágico en forma rápida. • Inmadurez fisiológica cardiohiatal ERGE • Reflujo que crea sintomatología o lesión de tejidos. regurgitaciones o vómitos que además tienen una curva de peso estacionaria o descendente y otros síntomas sugestivos de complicaciones
- 3. El reflujo gastroesofágico ocurre en más de dos tercios de los lactantes menores de 1 año de edad, pero el reflujo patológico sólo se presenta en 1 de cada 300 lactantes. Es una entidad que se autolimita y que generalmente se resuelve entre los 6 y 12 meses de edad; sin embargo, 1% de los lactantes mayores de 1 año de edad continúa con regurgitaciones. EPIDEMIOLOGIA La prevalencia del reflujo gastroesofágico depende de la edad 50% ----lactantes menores de 3 meses de edad presenta un episodio de regurgitación al día. 67%----- a los 4 meses de edad 5%---- entre los 10 y 12 meses de edad.
- 4. Fisiopatología Factores agresivos 2 Factores defensivos • Contenido del reflujo • Incremento presión gástrica Barrera antirreflujo • EEI • Hiato diafragmático • Ángulo His Aclaramiento esofágico Salivación. Movimientos peristálticos Barrera mucosa
- 5. La eficacia del complicado sistema antirreflujo para evitar el paso retrógrado gastroesofágico está limitado en el recién nacido y el lactante pequeño, ya que la peristalsis esofágica, la competencia del EEI y la anatomía del esófago intraabdominal, entre otras, maduran con la edad posnatal.
- 6. Fisiopatología El evento clave en la patogénesis del RGE es el movimiento ácido o de otras sustancias del estómago al esófago: Los hechos individuales del RGE ocurren por tres mecanismos: Relajación transitoria del EEI Presión abdominal Reflujo libre por un EEI abierto
- 7. Cuadro clínico • Síntomas digestivos (o típicos) • Síntomas extradigestivos • Regurgitaciones • Vómito • Disfagia • Pirosis • Hematemesis • Dispepsia • Apnea • Irritabilidad • Cianosis • Aspiración pulmonar • Estridor • Tos crónica • Falla de crecimiento • Dificultad para la alimentación o deglución
- 8. El efecto de la ERGE provoca alteraciones a los siguientes niveles RESPIRATORIO ESOFÁGICO NUTRICIONAL apnea, síndrome de muerte súbita infantil, laringoespasmo, neumonitis por aspiración, broncoespasmo, crisis de asfixia y cianosis, rinitis, sinusitis, otitis media; tiene indicación quirúrgica en 55% de los casos. Esofagitis, estenosis, metaplasia (EB), acortamiento esofágico, reemplazo de mucosa esofágica por gástrica, SX de Sandifer, sangrado de tubo digestivo alto; es indicación quirúrgica en 8% de los casos. falla del crecimiento por disminución de ingesta secundaria a vómito o como mecanismo para controlar el reflujo. es causa de indicación quirúrgica en 40% de los casos.
- 9. Enfermedades que predisponen a ERGE Alteración neurológica Alimentación por gastrostomía con fundoplicación Px con gastrostomía Pacientes con atresia de esófago y fístula traqueoesofágica Estenosis hipertrófica pilórica
- 10. Diagnóstico Serie esofagogastroduodenal • Se solicita en casos específicos para evaluar la mecánica de la deglución y el vaciamiento gástrico. •Es posible observar contracciones esofágicas simultáneas, no peristálticas y repetitivas no propulsivas, u ondas terciarias, que provocan eliminación ácida más lenta y empeoran la inflamación Ultrasonograma esofágico •Estudio no invasivo para evaluar episodios de reflujo gastroesofágico y esofagoesofágico; brinda información sobre el tiempo de vaciamiento gástrico y evalúa también la región pilórica . pH esofágico de 24 horas •Es el estudio más fidedigno para demostrar reflujo gastroesofágico con sensibilidad y especificidad de 90 a 95%. Provee una determinación cuantitativa del tiempo que el esófago transcurre con pH bajo y sobre la persistencia de ácido arriba del esfínter. Es el más usado para diagnosticar RGE en pacientes con síntomas atípicos de reflujo. Manometría •Evalúa la función motora esofágica (peristalsis) y la función (tono) del esfínter esofágico inferior, pero no tiene capacidad para diagnosticar ERGE; es útil para descartar otras afecciones funcionales y de motilidad. Gammagrafía
- 11. CRITERIOS PARA REALIZAR SERIE ESOFAGOGASTRODUODENAL CRITERIOS PARA REALIZAR PHMETRÍA CRITERIOS PARA REALIZAR ENDOSCOPIA Y TOMA DE BIOPSIA • No se recomienda la realización de la serie gastrointestinal superior para demostrar la presencia o ausencia de reflujo gastroesofágico • Se recomienda la realización de la serie gastrointestinal superior ante la sospecha de una alteración anatómica del tubo digestivo alto Se recomienda la monitorización del pH esofágico en pacientes • Para correlacionar los síntomas con los episodios de reflujo ácido • Con síntomas atípicos Cuando se realiza endoscopia, se recomienda realizar la biopsia esofágica para descartar, entre otras enfermedades: - Esofagitis eosinofílica - Enfermedad de Crohn - Esófago de Barret - Infección por CMV
- 13. DX DIFERENCIAL -Alergia a proteína de leche de vaca (IgE o no IgE) Prueba de exclusión de hidrolizado 2 a 4 semanas y reentrada – Malformaciones congénitas estenosis duodenal, páncreas anular – Obstrucciones “adquiridas” Estenosis hipertrófica de píloro, Invaginación, Hernia incarcerada – Infecciones Orina, Intestinales – Errores innatos metabolismo Galactosemia, Acidemias orgánicas , Fructosemia – Hipertensión intracraneal (tumores SNC, hidrocefalia)
- 14. Tratamiento Se divide en dos modalidades: médica (ambulatoria y supervisión intrahospitalaria Quirúrgica Px con sospecha de ERGE que puede poner en riesgo la vida se inicia el tratamiento empírico antes de realizar pruebas para evaluación diagnóstica. Por medio del tratamiento médico ambulatorio se debe evaluar su respuesta en un periodo máximo de dos semanas.
- 15. TX NO FARMACOLOGICO CAMBIOS DE POSICIÓN Se recomienda la posición en decúbito supino en menores de 12 meses • En menores de 12 meses de edad, mantener con almohadas una posición en decúbito lateral NO se recomienda ESPESAMIENTO DE LA FÓRMULA Adicionando cereal de arroz al 5% MEDIDAS DIETÉTICAS formulas antirregurgitación comerciales de maíz o arroz. Evitar el uso de alcohol, chocolate, cafeína, grasas y alimentos muy condimentados.
- 16. Medicamentos Se dividen en tres tipos: protectores de la mucosa esofagogástrica antisecretorios de ácido procinéticos
- 17. Protectores de mucosa esofagogástrica • Magnesio o aluminio: • • Dosis: 1 ml/kg/dosis 3 - 8 veces al día (después del alimento) • Efectos adversos: diarrea y constipación. • Sucralfato • Dosis: 80 mg/kg/dosis, 2 o 4 veces al día • Constipación Antisecretorios • Inhibidor H2 de histamina: • Ranitidina • Dosis: 5-10 mg/kg/dosis 2 o 3 veces al día. Efectos adversos: cefalea, mareo, fatiga, irritabilidad, eritema, diarrea, constipación, trombocitopenia. • Inhibidor de la bomba de protones: • OMEPRAZOL • Dosis: 0.7 – 3.3 mg/kg/dosis, 2 veces al día • Efectos adversos: cefalea, diarrea, dolor abdominal, nausea, exantema, constipación, deficie ncia de vitamina B12. Procinéticos • Metoclopramida • Dosis: 0.1-0.2 mg/kg/dosis, 3 o 4 veces al día. • Cisaprida • Dosis: 0.4-0.8 mg/kg/dosis, 3 o 4 veces al día.
- 18. EN NIÑOS CON REGURGITACIÓN RECURRENTE NO COMPLICADA, SE RECOMIENDA: REGURGITACIÓN RECURRENTE Y POCA GANANCIA DE PESO • Educación a los padres • Modificar frecuencia y composición de los alimentos • En lactantes con vómito se recomienda el uso de fórmulas de proteínas hidrolizadas durante 2 a 4 semanas, como prueba ante la sospecha APLV • En general, no se recomienda otra intervención; por lo tanto, no se recomienda el uso de IBP ni ARH2 • Se recomienda el uso de fórmulas de proteínas hidrolizadas o a base de aminoácidos en lactantes durante 2 a 4 semanas, como prueba para descartar alergia a proteína de leche de vaca • Se recomienda realizar : • EGO • Electrólitos séricos • Creatinina • Considerar la realización de SEGD
- 19. Indicaciones quirúrgicas ABSOLUTAS RELATIVAS • Apnea o síndrome de muerte súbita infantil abortada. • Falla del tratamiento médico (sin incremento de peso, persistencia de vómito, síntomas serios y/o comprobación de pH de 24 h con tratamiento). • Esofagitis grave y estenosis esofágica o metaplasia (esófago de Barrett). • Hernia hiatal mayor de 30 por ciento. • Persistencia de síntomas respiratorios vinculados con reflujo (intratable). • Paciente de atresia de esófago, displasia broncopulmonar. • Daño neurológico (gastrostomía para alimentación). • Sangrado de tubo digestivo alto (esofagitis hemorrágica). • Falla del crecimiento. • Eventos de ahogamiento y atragantamiento posprandial.
- 20. Indicaciones quirúrgicas Los procedimientos quirúrgicos más frecuentes se dividen en: abiertos y cerrados. los abiertos se clasifican en: Fundoplicación de 360 grados tipo Nissen o Collins- Nissen. Fundoplicatura de 270 grados tipo Warren,(menor riesgo de complicaciones). Fundoplicación de 180 grados.
- 21. ALERGIA A LA PROTEÍNA DE LA LECHE DE VACA (APLV) PEDIATRIA ABIGAIL GABRIEL MARTINEZ
- 22. Conceptos básicos •Hipersensibilidad: cualquier tipo de síntoma y/o signo reproducible e iniciado tras la exposición a un estímulo definido, como un alimento, y a una dosis tolerada por sujetos normales. •Alergia: reacción de hipersensibilidad con mecanismo inmunológico demostrado o muy probable y que, a su vez, puede ser: mediada o no mediada por IgE.
- 23. Reacción de hipersensibilidad iniciada por el mecanismo inmunitario específico ante la presencia de un antígeno alimentario. Una reacción alérgica se puede presentar únicamente ante una proteína. La capacidad de los componentes proteicos de “estimular” al sistema inmunitario es tanto mayor cuanto mayor es su tamaño y su peso molecular. La alergia alimentaria puede ser mediada por anticuerpos IgE, mecanismos mixtos o de tipo no IgE. ALERGIA ALIMENTARIA
- 24. Es una reacción exagerada del sistema inmunitario ante una o más proteínas que contiene la leche de vaca. La alergia no mediada por IgE tiende a resolverse más precozmente en la infancia, mientras que la alergia IgE mediada puede persistir hasta la adolescencia y más. ¿APLV? APLV MEDIADA POR IgE Anticuerpos alergénicos IgE Mastocitos y basófilos NO MEDIADA POR IgE Mediación por linfocitos Lesión epitelial gastrointestinal
- 25. La alergia a leche de vaca es la alergia alimentaria más frecuente en los lactantes y niños pequeños, afecta a un 2,5% de la población.
- 26. FACTORES PREDISPONENTES Exposición: •Barrera intestinal •Permeabilidad •Microflora bacteriana Factores ambientales: •Antígenos •Inmunomoduladores Genética: •Historia familiar •Exposición intrauterina •Inmunidad innata/adaptativa
- 27. PATOGENIA Las respuestas alérgicas agudas a la leche de vaca son mediadas por IgE frente a diversos alérgenos de la leche de vaca; todas las proteínas de la leche de vaca son alérgenos potenciales y la polisensibilización a varias de ellas ocurre en la mayoría de los pacientes. La leche de vaca contiene más de 40 proteínas. •caseínas •(alfaS1, alfaS2, beta y kappa caseínas) seroproteínas •(alfa lactoalbú- mina beta lactoglobulina [BLG], lactoferrina bovina, seroalbúmina bovina [BSA]) Inmunoglobulinas bovinas
- 28. PATOGENIA la BLG es una proteína que no existe en la especie humana y se encuentra en la leche materna en cantidades de microgramos debido a los lácteos ingeridos por la madre, estas mínimas cantidades son las causantes de que sea la proteína a la cual se encuentran mayor número de sensibilizaciones en el primer momento.
- 30. Tras la exposición al alérgeno el bebé se sensibiliza y produce anticuerpos específicos para algunas fracciones proteicas de la leche, que son las inmunoglobulinas E (IgE) específicas: IgE anticaseina IgE antibetalactoglobulina
- 31. Fisiopatología Paso del alergeno por la mucosa intestinal Presentación de los antígenos por las células presentadoras del antígeno Activación de los linfocitos T Cooperación linfocitos T y B induciendo la síntesis de las IgE específicas Activación de los eosinófilos Fijación de las IgE específicas a los mastocitos de los órganos diana (piel, bronquios...) Posterior segundo contacto con el alérgeno que induce la liberación de los mediadores mastocitarios que originan los signos clínicos.
- 32. MANIFESTACIONES CLÍNICAS Aparece habitualmente durante el primer año de la vida al iniciar la lactancia artificial en la mayoría de los niños En las reacciones mediadas por IgE, la clínica aparece entre minutos y dos horas tras la toma de leche de vaca. La intensidad de las reacciones varía desde leve a reacciones que pueden comprometer la vida del niño como la anafilaxia. Los síntomas clínicos pueden afectar a piel, orofaringe, tracto respiratorio superior e inferior, sistema y síntomas cardiovasculares. Los síntomas dermatológicos agudos (eritema, urticaria y angioedema) constituyen el cuadro clínico más frecuente.
- 33. Habitualmente se inicia con: ERITEMA Y/O URTICARIA PERIBUCALES RECHAZO INTENSO A LAS TOMAS DE BIBERÓN de leche de vaca. primera manifestación e incluso única Las manifestaciones gastrointestinales agudas, vómitos y diarrea, pueden presentarse solas. Los VÓMITOSconstituyen una manifestación frecuente de alergia IgE mediada. Los síntomas respiratorios consisten en rinoconjuntivitis, sibilancias recurrentes, estridor y tos, son excepcionales como síntomas aislados en la edad de lactante. MANIFESTACIONES CLÍNICAS
- 35. Reacción inmediata, mediada por IgE Síndrome de alergia oral: Se manifiesta inmediatamente al contacto con el alergeno. Incluye prurito, edema y hormigueo en labios, lengua, paladar u orofaringe y, ocasionalmente, broncospasmo. La manifestación en piel puede iniciarse con el solo contacto de la leche sobre el labio del niño, con eritema, angioedema y urticaria.
- 36. Uno o más de los siguientes síntomas: Formas graves •Gastrointestinales: • Falla de crecimiento debido a diarrea crónica o regurgitaciones o vómitos o rechazo alimentario. • Anemia Enteropatía perdedora de proteína (hipoalbuminemia). • Enteropatía o colitis ulcerosa grave según endoscopia/histología. Dermatológicos: Dermatitis atópica grave o exudativa c/hipoalbuminemia o falla de crecimiento o anemia por deficiencia de Fe. Respiratorios: Laringoedema u obstrucción bronquial con dificultad respiratoria. Reacciones sistémicas: Shock anafiláctico
- 37. ANAFILAXIA La clínica de anafilaxia es más frecuente en el periodo de lactante. Los cuadros clínicos de anafilaxia pueden clasificarse en cuadros graves de compromiso vital, edema de glotis o choque anafiláctico, y cuadros generalizados con compromiso de más de un órgano. El edema de glotis se inicia a los pocos minutos de la ingesta y suele acompañarse de urticaria o angioedema facial. El choque anafiláctico se inicia en la primera hora tras la ingesta, con una disminución progresiva de la tensión arterial; puede acompañarse o no de otros síntomas.
- 38. DIAGNÓSTICO Historia clínica pruebas cutáneas: técnica de prick test, deben efectuarse con una técnica correcta y con extractos estandarizados. Determinación sanguínea de IgE específica a las distintas proteínas. Test de provocación oral: contraindicada en anafilaxia o formas graves.
- 39. Algoritmo diagnóstico en el lactante amamantado
- 40. Algoritmo diagnóstico en el lactante alimentado con fórmula
- 41. Fórmulas de sustitución FÓRMULAS DE SOJA FÓRMULAS EXTENSAMENTE HIDROLIZADAS FÓRMULAS ELEMENTALES • basadas en proteína de soja entera presentan un alto potencial antigénico. • Estas fórmulas no deben utilizarse cuando existan enteropatía y malabsorción. • derivan de la leche de vaca. hipoalergenicidad. • Antes de la administración debe probarse su tolerancia • El precio es mayor que el de las fórmulas a base de proteínas de soja entera. • A base de aminoácidos sintéticos, contienen L- aminoácidos, polímeros de glucosa y aceites vegetales; • con estas fórmulas no existe riesgo alguno de reacción adversa • el precio, que es más elevado que el de las fórmulas proteínas hidrolizadas. • con un perfil basado en la leche humana, con grasas vegetales, sin lactosa y suplementado con oligoelementos y vitaminas. • En la actualidad tienen una indicación incuestionable los casos de APLV y de APLV no mediada por IgE, que no toleran las fórmulas de hidrolizados y de soja.