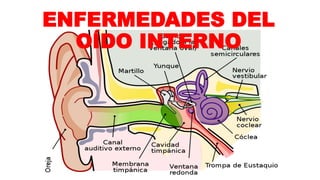
8.UNIDADI.Enfermedades del oído interno.pptx
- 2. SUMARIO PRESBIACUASIA TRAUMA ACÚSTICO OTOTOXICIDAD ENFERMEDAD DE MÉNIERE VÉRTIGO POSTURAL PAROXÍSTICO BENIGNO
- 3. Presbiacusia Concepto Es la hipoacusia simétrica de progresión lenta con predominio de las frecuencias altas sin otra explicación, debida al proceso de envejecimiento, esto se produce por alteraciones del nervio sensorial. Esta perdida es generalamente mayor para los sonidos de tono agudo, y oscila entre los 1000 y los 4000 Hz
- 4. Patogenia • A medida que pasa la edad, existe un endurecimiento de las arterias, venas y no hay un buen flujo sanguíneo en los elementos de la audición. Reducción de las células del ganglio espiral, fibras del VIII par y neuronas de los núcleos cocleares • Cambios en la respuesta evocada del tallo cerebral con el envejecimiento, lo cual sugiere alteración al nivel del complejo olivar superior, el colículo inferior. También el desgaste del metabolismo, que altera el sonido y estos se van catalogando en grupos: Adelgazamiento de la membrana bacilar, esta divide la cóclea en dos rampas, la vestibular y la timpánica, si esta delgada existirá un tipo de patología Adelgazamiento de la membrana de Rainner. Alteración de células ciliadas internas o externas.
- 5. CUADRO CLÍNICO • Disminución de la audición direccional (Dificultad para localizar el sonido ), lo cual limita todavía más la comprensión del lenguaje. • Escucha pero no entiende lo que le hablan (en ambientes ruidosos o varias personas hablan simultáneamente) • Acufenos ocasionales o constantes, de intensidad variable y coexistir con alteraciones en el equilibrio. • No puede modular su voz • La hipoacusia que ocurre con el envejecimiento no es inevitable.
- 6. DIAGNOSTICO DIFERENCIAL • Ototoxicidad (minoglucósidos, los diuréticos de asa y los antineoplásicos ) • Hipoacusia sensitiva súbita (La mayoría de los casos resulta de obstrucción trombótica o embólica de la arteria auditiva interna. ) • Hipoacusia asimétrica (La mayoría de las hipoacusias en la vejez es bilateral y simétrica.) • Metabólicas (p. ej., diabetes, hipotiroidismo, hiperlipidemia e insuficiencia renal) • Infecciones (p. ej., sarampión, parotiditis y sífilis).
- 7. Diagnóstico • valoración vestibular detallada inicia con historia clínica completa, exploración física general y evaluación neurootológica especializada. • Audiometría tonal. (puede mostrar diferentes patrones en función donde asienta la lesión (caída más acentuada en los tonos agudos) • Audiometría vocal (logoaudimetria). Este examen es esencial y complementa la audiometría tonal. normal Hipoacusia superficial (tonos de 20 a 40 dB). Hipoacusia moderada (tonos entre 40 y 60 dB). Hipoacusia grave (tonos de 60 a 80 dB). Hipoacusia profunda (tonos mayores de 80 dB)
- 8. TRATAMIENTO MEDICO • Es poco lo que se puede conseguir con vasodilatadores periféricos y vitaminas a, b, e, que son placebos. • Lo que debería es poner una prótesis auditiva, amplificando. Adaptados a las patas de anteojo Audífonos retroauriculares Audífono intraauricular
- 9. Tratamiento quirúrgico. Implante coclear • Es un adelanto, es un aparato de electrónica dentro del hueso temporal, y los cables debajo de la piel. • Se implanta un micrófono dentro de la parte anterior del helix. • Se coloca electrodos dentro de la cóclea, a través de la ventana redonda y estimular el nervio auditivo. Limitaciones y requisitos • Colocarse en personas que no tienen una infección auditiva. • Paciente compatible con los cable y el material, para evitar el rechazo
- 10. TRAUMA ACÚSTICO Son las lesiones de las células sensoriales del oído interno, causadas por un agente vulnerante. Clasificación Podemos dividirlos en 2 grandes grupos: 1. Provocados por agentes mecânicos o golpes. 2. Provocados por estímulos sonoros intensos: a) Agudos. b) Crónicos.
- 11. Traumatismos del oído interno provocados por agentes mecánicos o golpes. Patogenia Cuando se produce un golpe de suficiente intensidad con repercusión sobre el hueso temporal, las células sensoriales del oído interno son literalmente arrancadas de su base de sostén, lo que genera un síndrome conocido con el nombre de conmoción laberíntica dado por hipoacusia, vértigos periféricos y acúfenos. Puede o no existir fractura del peñasco en estos pacientes.
- 12. Cuadro clínico • Vértigos intensos, con tendencia a la caída hacia el lado afecto • La marcha se dificulta producto del estado de irritación vestibular y aparece un nistagmo horizontal u horizontal rotatorio, dirigido hacia el lado sano. • Los acúfenos son muy intensos y persisten, al igual que la hipoacusia, durante un período de tiempo muy largo. • Pasado este período agudo sobreviene la compensación vestibular en un período de alrededor de 6 semanas, luego desaparecen el nistagmo y los vértigos objetivos (Sensación de giros de objetos ), pero queda en la mayoría de los casos una hipoacusia sensorial, que en dependencia de la gravedad del trauma, puede ser permanente. Casi todos los pacientes padecen durante muchos años un vértigo transitorio cuando realizan cambios de posición (al levantarse o moverse rápidamente).
- 13. El antecedente del trauma y la confirmación de los síntomas descritos. La otoscopia tiene gran utilidad, pues si encontramos una otorragia procedente del oído medio, esto indica fractura de la base del cráneo en su tercio medio. La audiogramas con la finalidad de determinar el grado de hipoacusia y para hacer dictámenes medicolegales. • Exámenes paraclínicos • Se realizan rayos X de mastoides y peñasco en las posiciones de Schüller y Stenvers, para ver si existen líneas de fractura en el hueso temporal. 1 4 3 2 METODO DE SCHULLER: 1.-MASTOIDES 2 .-ANGULO DE CITELLI 3 .-BASE DEL PEÑASCO 4 .- CONDUCTO AUDITIVO EXTERNO Diagnóstico
- 14. Evolución La recuperación espontánea es la forma de evolución más frecuente. Después de un período inicial de 1 o 2 semanas, el paciente comienza a deambular y los vértigos se atenúan de forma progresiva. COMPLICACIONES • Solo se observan en los casos en que existe fractura de la base del cráneo, principalmente por el peligro de una infección del sistema nervioso central, pero en los traumas aislados del oído interno no debe existir complicación alguna.
- 15. Tratamiento • Es importante mantener al paciente en reposo absoluto. • Como sedante, suministrar fenobarbital 100 mg, 1 tableta cada 8 horas. • En general se prefiere emplear los sedantes que disminuyen la actividad vestibular. • Como analgésico, Dipirona, 1 g por vía intramuscular cada 8 h. Tramadol (100mg ampolla) cada 6 ò 8 horas. No exceder 400mg al dia. Adultos. Tramdol 50 mg comprimido c/6 ò 8 h según la intensidad del dolor • Los antibióticos se reservan para los pacientes en los que se sospecha una fractura de la base del cráneo, los cuales deben ser remitidos al neurocirujano. • En los traumas cerrados no existe criterio de antibioticoterapia.
- 16. Traumatismos del oído interno provocados por estímulos sonoros intensos Definición exposición a ruido, que causa destrucción total o parcial de las células de oído interno. Depende del estímulo (intensidad, duración , frecuencia, tono, tiempo de exposición ) Reversible o irreversible • Son lesiones de las células del órgano de Corti, provocadas por una afluencia sonora excesiva. • Clasificación • Se dividen en traumatismos sonoros agudos y crónicos.
- 17. Patogenia El oído humano posee un sistema de músculos accionados por vías reflejas sensibles a los estímulos sonoros intensos; estos son los músculos del estribo y el músculo tensor del tímpano, inervados por ramas del facial y del trigémino, respectivamente. Este sistema protector es capaz de amortiguar los sonidos intensos hasta cierto límite, pero ante estímulos sonoros muy intensos o prolongados desaparece su efecto atenuador, por lo que pasa al caracol una cantidad anormal de sonido. Esto acarrea una destrucción de las células sensoriales externas del órgano de Corti, sobre todo de aquellas que se encargan de percibir los sonidos agudos, que resultan los más traumatizantes; por ejemplo, los disparos de armas de fuego y los ruidos de maquinarias, motores de aviación y otros.
- 18. Cuadro clínico TRAUMA AGUDO • Algiacusia (oír un sonido de manera molesta) • Acufenos (tinnitus)(perciben ruidos sin estímulos exteriores) • Otalgia • Hipoacusia súbita(se caracteriza por súbita, unilateral o bilateral, lesiones en oído medio y cóclea, lesión irreversible(si lesiona el órgano de corti)) • Otorragia (puede haber ruptura timpánica) • Vértigo TRAUMA CRÓNICO • Acufenos (síntoma inicial más constante) • Hipoacusia progresiva.-una hipoacusia con caída de los tonos agudos en el audiograma; y de mantenerse expuesto el paciente a la fuente ruidosa, empieza a aparecer la hipoacusia clínica, con imposibilidad, primero, para entender algunas palabras y después se convierte en una hipoacusia severa. • Vértigo
- 19. Diagnóstico • El antecedente de permanecer la mayor parte del día frente a una fuente generadora de ruidos intensos y el referir el enfermo que no esta oyendo normalmente, nos pone sobreaviso. • La otoscopia no ofrece datos positivos. • Acumetria • Audimetria Exámenes paraclínicos Acumetria. Exploración cualitativa de la audición mediante diapasones que emiten un sonido puro (monotonal). Se valora vía aérea (hipoacusia de transmisión ) y la vía ósea (hipoacusia de percepción) PRUEBA DE RINNE Rinne (+): en condiciones normales la conducción aérea es superior a la ósea Rinne ( - ): hipoacusia transmisiva PRUEBA DE WEBER Hipoacusia de transmisión: el sonido se lateraliza hacia el oído afectado Hipoacusia de percepción : el sonido se lateraliza al oído sano
- 20. Audiometría tonal. En los procesos agudos apreciamos una caída audiométrica de tipo sensorial; se observa una recuperación progresiva de la hipoacusia, por lo que el examen puede variar dentro de un breve período de tiempo. En la lesión crónica inducida por el ruido existe una caída audiométrica en la frecuencia de 4 000 ciclos por segundo, que es bastante profunda; el nivel de la audición asciende en la frecuencia siguiente. Esta caída selectiva en la frecuencia de 4 000 ciclos por segundo se mantiene, pero con la exposición del ruido se ven afectadas otras frecuencias hasta llegar a una hipoacusia perceptiva intensa.
- 21. Pronóstico La lesión aguda por ruidos intensos puede, presentar una mejoría en el transcurso de las semanas posteriores a la exposición, pero las lesiones crónicas son completamente irreversibles y con el envejecimiento del enfermo es de esperar un empeoramiento grave de la audición. Profilaxis del trauma sonoro. Todo trabajador expuesto a niveles nocivos de ruidos (alrededor de 90 dB) debe utilizar cualquiera de los protectores normados para ese tipo de labor durante la jornada de trabajo; se realizará un chequeo audiométrico periódico y, de aparecer signos de una lesión incipiente, estos trabajadores cambiarán de centro o lugar de trabajo (para ambientes no ruidosos).
- 22. TRATAMIENTO Traumatismo sonoro agudo. Se indicará reposo en un ambiente de silencio. Analgésicos (si se presenta dolor): 1. Duralgina, 1g por vía intramuscular cada 8 h. 2. ASA,500mg. comprimido 1 o 2 tabletas cada 6 u 8 h. Sedantes: 1. Fenobarbital, 100 mg por vía intramuscular cada 12 h. 2. Diazepam,2mg /6 horas. 5mg. 1 tableta cada 12 ò 24.h. Como vitaminoterapia,1ámpula de vitamina B1 por vía intramuscular cada 12 h. Trauma sonoro crónico. Se orienta la separación definitiva del paciente de los ambientes ruidosos y la adaptación de prótesis auditiva adecuada si la pérdida dificulta la audición de la palabra a intensidades normales. Ambas enfermedades deben ser evaluadas y orientadas por el especialista en otorrinolaringología.
- 23. OTOTOXICIDAD • Es la capacidad que tienen ciertos fármacos y sustancias químicas para producir una disfunción o degeneración celular del oído interno. • Alteraciones transitorias o definitivas de la función coclear o vestibular. • Cocleotoxicidad: primero acúfeno agudo y continuo, luego hipoacusia perceptiva bilateral, y simétrica, con caída en tonos agudos. • Vestibulotoxicidad: es más frecuente la inestabilidad que el vértigo, dado que son lesiones bilaterales, y habitual el nistagmo posicional con cortejo vegetativo que el nistagmo espontáneo.
- 24. LOS FÁRMACOS QUE PRODUCEN OTOTOXICIDAD • AMINOGLUCÓSIDOS (sobre todo en pacientes con función renal alterada). De predominio coclear (lesión de células ciliadas externas): neomicina, amikacina, kanamicina y dihidroestreptomicina (el más ototóxico). De predominio vestibular (lesión de células tipo I de crestas ampulares y máculas): estreptomicina y gentamicina (utilizada en el tratamiento de la enfermedad de Méniére). • Sintomatología coclear: inicialmente hipoacusia neurosensorial para altas frecuencias, a veces, con acúfenos (células ciliadas externas de la espira basal • Síntomatología vestibular: inestabilidad, menos frecuente vértigo. Marcha atáxica y pérdida de equilibrio con el movimiento de la cabeza. Oscilopsia. Si inicialmente unilateral: nistagmo
- 25. DIURÉTICOS Ácido etacrínico, Furosemida. La ototoxicidad aquí sería consecuencia de trastornos iónicos (aumento de la concentración de sodio en la endolinfa posterior a la administración de estos diuréticos) de la endolinfa junto con lesión de las células ciliadas externas, y edema y atrofia del órgano de Corti y pueden producir daño cocleovestibular. Destruccion total con ausencia de las células ciliadas externas de la vuelta basal de la coclea, con irregularidades en la membrana tectorial. El cuadro clínico se caracteriza por daño auditivo transitorio o permanente, de tipo neurosensorial bilateral con caida en tonos agudos.
- 26. ANTINEOPLÁSICOS cisplatino y carboplatino Puede causar hipoacusia neurosensorial limitada a frecuencias agudas, permanente o reversible, y depende directamente de la dosis administrada. El daño en las frecuencias agudas puede iniciarse con dosis acumulativas de 200 mg; las frecuencias medias suelen afectarse cuando las dosis son mayores de 400 mg. MISONIDAZOL: es un nitroimidazol que sensibiliza las células tumorales hipóxicas a la acción de la radioterapia. Este fármaco tiene efectos tóxicos neurológicos, en particular parestesias, acúfeno e hipoacusia; esta última tiende a presentarse durante la tercera a octava dosis y es neurosensorial bilateral. Las lesiones pueden ser reversibles.
- 27. ANTIPALÚDICOS DERIVADOS DE LA QUININA: Quinina y cloroquina: el efecto tóxico se debería a cambios degenerativos en el órgano de Corti y en la estría vascular. son cocleotóxicos irreversibles. QUININA La lesión otológica producida por este fármaco se encuentra en el ganglio espiral y, en menor grado, en el epitelio neurosensorial. Su administración durante el primer trimestre del embarazo se ha acompañado de sordera congénita e hipoplasia de la cóclea. El cuadro clínico se caracteriza por acúfeno, que desaparece con la suspensión del medicamento y, en casos aislados, hipoacusia neurosensorial. La cloroquina, fármaco antipalúdico, también es capaz de producir daños auditivos permanentes.
- 28. SALICILATOS En este caso la ototoxicidad se produciría por alteraciones en la conducción de membrana de las células ciliadas externas. En los líquidos cocleares se necesitan casi siempre concentraciones criticas de salicilatos para producir efectos auditivos (acufeno e hipoacusia), aunque en algunos pacientes dosis mínimas pueden causar los mismos efectos. La hipoacusia es neurosensorial, limitada a frecuencias agudas, y puede ser transitoria o permanente. La concentracion de salicilatos en la perilinfa esta controlada por un transporte sanguineo directo, mas que a través del liquido cefalorraquideo.
- 29. Enfermedad de menierè CONCEPTO -Se denomina también: Hydrops Laberíntico o Hydrops endolinfático, que es una inflamación de las membranas del oído interno. -Es el aumento del liquido endolinfático, en el oído interno la que va ha producir esta patología. El aumento puede ser en el laberinto anterior, posterior, o en ambos Si es en el laberinto anterior, nos dará una patología coclear Si es en el posterior, nos producirá una patología de tipo vestibular Si esta en ambos laberintos, será una combinación de ambos y es a esto lo que se denomina enfermedad de Menierè Hay alteración del equilibrio, y en la audición.
- 30. Fisiopatología Cuando ha aumentado el liquido endolinfático en el conducto coclear, la membrana de Reissner empieza a ser desplazada y es mas fuerte; por eso queda en la enfermedad de Menierè completamente volcada, y a veces inclusive tapada. Mientras mas pegada esta al mucopericondrio del vestíbulo, es mayor el mareo, inclusive puede romperse esa membrana, entonces hace que este liquido que hay en el conducto coclear se mezcle con el liquido que hay en la rampa vestibular y se produce alteraciones en el órgano de corti. Si se produce alteración en el laberinto anterior o vestibular se producirá mareo. Si se produce en el laberinto posterior o coclear, se produce alteración del oído
- 31. Se produce la mezcla de este liquido y aumenta el potasio, en el conducto coclear para poder hacer la conversión, de lo que significa energía mecánica, que utiliza el oído medio para trasformarse en energía eléctrica, que se pueda transmitir a través de los nervios y llegar a estimular al cerebro. Entonces ese potasio empieza a aumentar y produce destrucción de las células ciliadas externa e internas, se produce disminución de la agudeza auditiva de tipo neurosensorial, por que las células no se regeneran.
- 32. ETIOLOGIA Esta todavía discutida: • La Avitaminosis, podría producir afección de las membranas del oído interno. • Los trastornos de tipo simpático y vasomotores. • Las infecciones locales, los traumatismos directos del oído, trauma acústico, las infecciones virales, y también puede haber una predisposición hereditaria .
- 33. DIAGNOSTICO Se basa en los tres síntomas: • Hipoacusia fluctuante • Vértigo • Acúfenos Además sensación de oído tapado, da la sensación que habría liquido dentro del oído y la sensación de que no escucha bien, cuando uno habla, la voz le retumba. Se repite al cabo de 2 o 3 meses, y los episodios se hacen mas largos. Esta patología se trata o controla, pero no se cura. Prueba de Hause, consiste en tener una jeringa de 3 o 5 cc de capacidad, pedir cubos de hielo poner en el agua, para que se enfrié y colocar en la jeringa, hacer gotear al oído, el nistagmus se presenta al lado opuesto.
- 34. AUDIOMETRIA • Al principio, hay disminución auditiva de tipo conductivo agudo. • Luego una disminución auditiva de tipo neurosensorial. • Hipoacusia de tipo fluctuante. PRUEBAS VESTIBULARES Prueba calórico de Hold, que consiste en irrigar durante 45 seg. Una determinada cantidad de liquido que viene en un recipiente.
- 35. DIAGNOSTICO DIFERENCIAL DISPLASIA DE MONTIE.- Es bilateral, Es congénita, en cambio Menierè es adquirido. SIFILIS CONGENITA.- Es bilateral, Existe una prueba serológica, VDRL y FTA que son positivos TRAUMATISMO DEL HUESO TEMPORAL.- Fractura que lesiona el laberinto, puede ser mas frecuente y es posterior. FISTULAS PERILINFATICAS .- Producidos por los colesteatomas. VERTIGO POSTURAL PAROXISTICO.- Es benigno, Viene acompañado con problemas vasculares de la arteria vertebral, hipertensión, trombos, microembolias. Mareos al acostarse de lado NEURONITIS VESTIBULAR. Afección de tipo viral ,El vértigo es súbito, Paciente que duerme y al despertar esta viendo que todo esta dando vueltas ,Sensación de oído tapado, Mareo, Parotiditis NEURINOMA DEL ACUSTICO..-Tumor que se produce en el conducto auditivo interno, en la rama coclear, Es benigno, pero sus compresiones lo convierten en maligno, Hipoacusia , Acúfenos, Mareos , La diferencia se hace mediante una placa Rx.
- 36. TRATAMIENTO TRATAMIENTO MEDICO • Reposo, en penumbra. • Dieta hiposódica y diuréticos (para sacar líquidos del organismo) • Sedación con tranquilizantes como Diazepan, clorazepan, etc. • Antiveriginosos, metoclopramida (EV), escopolamina en parches cutáneos que se colocan en la mastoides.
- 37. TRATAMIENTO QUIRURGICO QUIRURGICO DESTRUCTIVO: • Laberintectomía, se destruye parte coclear y vestibular, cuidando el facial, es el mas fácil, pero el paciente queda sordo, y con compensación del equilibrio. . QUIRURGICO CONSEVADOR. 1. Descompensación del laberinto, a nivel central de la platina, se hace una fístula uniendo con el utrículo dando salida al liquido. Es paliativo, ya que el utrículo luego cicatriza y otra ves aumenta. 2- Fístula del espacio subaracnoideo al laberinto, se hace una mastoidectomía, ubicando al canal y seno endolinfático, buscando el limite de la fosa media superior Al ubicar el saco endolinfático, se hace una fístula con el espacio subaracnoideo mediante una sonda, con una prótesis la platina se coloca en el saco y el tubo al espacio subaracnoideo, presenta disminución de la audición, al principio disminuye el equilibrio, pero se compensa.
- 38. VÉRTIGO El vértigo puede estar asociado con trastornos del oído interno; del nervio vestibular, tronco cerebral; o corteza cerebral. Las lesiones en el lóbulo temporal y lóbulo parietal puede estar asociada con convulsiones focales que puede presentar el vértigo como manifestación ictal.
- 39. Fisiopatología Teoría de la canalitiasis Se produce por canalitiasis (porciones de la otoconia del utrículo que flotan en la endolinfa de un conducto semicircular originan un movimiento de la endolinfa que estimula anormalmente la cresta ampular) y menos frecuentemente por cupulolitiasis (otolitos de la mácula del utrículo que se adhieren a la cresta ampular del conducto semicircular Propone que existen partículas que flotan libremente en el interior de los canales semicirculares, que se desprenden desde el utrículo. Se desplazan con los movimientos de la cabeza, provocando un estímulo desproporcionado en el oído afectado. Es la teoría que explicaría la mayoría de los VPPB del canal posterior y superior
- 40. Clasificación Vértigo Periferico: Lesion en laberinto posterior o primera neurona de la via vestibular. Vértigo central: Lesion de los núcleos vestibulares y sus conexiones. Vértigo Periférico: - Vértigo posicional paroxístico benigno - Enfermedad de Ménière - Vertigo central: - ACV isquémico o hemorrágico—> Ademas de causas vasculares, están las tumorales, tóxicas y degenerativas
- 41. Vértigo postural paroxístico benigno Presenta crisis de vértigo de escasos segundos a pocos minutos, que se desencadena por movimientos o posiciones específicas de la cabeza, acompañado de nistagmo. Se presenta con mayor intensidad en las mañanas cuando el paciente se levanta, debido al depósito de otolitos en los canales durante el sueño y también puede ocurrir al acostarse. El nistagmo puede ser rotacional, vertical u horizontal, dependiendo del canal semicircular involucrado. Se caracteriza por ser latente, transitorio, reversible y fatigable
- 42. Se localiza en el canal posterior (90%) seguido del canal horizontal (7%), en ocasiones pueden estar varios en mas canales afectados al mismo tiempo (2%) o de forma excepcional localizarse en el canal superior o anterior (1%). En ocasiones se acompaña de náuseas y vómitos pero no de clínica auditiva: hipoacusia o acúfenos
- 43. Etiología o Idiopática (mas frecuente) o Traumatismo craneoencefálico o Infecciones y cirugía de oído medio que produzcan laberintitos o Trombosis de la arteria vestibular anterior o Vejez o Enfermedad de Meniere y la neuronitis vestibular o Traumatismos cervicales o Espondilosis cervical o Compresión de la arteria vertebral por osteofitos o Enfermedad cerebelosa
- 44. DIAGNÓSTICO CLÍNICO (VP) Anamnesis e Historia Clínica • Se diagnostica mediante la inducción del vértigo y el nistagmo con la maniobra o test de Dix-Hallpike. • El nistagmo de VPPB típicamente tiene un período de latencia, se agota tras 30 segundos, tiene habituación o fatiga si se repite la maniobra, es reversible y se dirige hacia el oído más declive. • Manifestaciones vagales: presentes • Influencia de cambios posturales o de posición de la cabeza.
- 45. Las pruebas: - Dix-Hallpike. la maniobra de Hallpike es positiva; cuando el oido afectado se encuentra hacia abajo aparece vertigo posicional acompanado de nistagmo hacia arriba y al lado del oido estudiado, que es de tipo dextrogiro cuando es del lado izquierdo y levogiro en el derecho - Rotación cefálica. Se realiza siempre que la prueba de Dix-Hallpike es negativa o en ella se visualiza un nistagmo horizontal puro bilateral. (Un resultado negativo en las pruebas no excluye la existencia de un VPPB) • Caída y alteraciones de la marcha: armónica ( siempre al laberinto afectado) • Maniobra de Nylen- Barany: nistagmo posicional • Romberg: lateral y siempre en un sentido, influido por posición de la cabeza • Desviación de las extremidades superiores: plano horizontal, simétrica, bilateral, al laberinto afectado
- 46. Exámenes complementarios • Hematología: (Hemograma y Eritro, VDRL, glucosa, perfil lipídico, función hepática, tiroidea, renal, anticuerpos antinucleares) • Pruebas funcionales audiométricas Acumetría Audiometría tonal-supralim Impedanciometría Logoaudiometría. Pruebas funcionales equilibriométricas Pruebas funcionales equilibriométricas • Prueba de aceleración rotatoria • Test de Romberg • Prueba de la marcha de Unterberger
- 47. Diagnóstico diferencial El vértigo cervical: no se acompaña de nistagmo. Suele acompañarse de cervicalgia severa mientras mantiene una posición cervical forzada. Neuritis vestibular: Cursa con un cuadro vertiginoso muy intenso con importante desequilibrio, de horas de duración • Hidrops endolinfático.(síndrome de méniere) • Tumor de fosa posterior. • Insufi ciencia vertebrobasilar. • Migraña.
- 48. Tratamiento medico • Maniobras de reposición de partículas (Epley) • Maniobra de semont (liberación) • Maniobra de lempert (barbacoa) • Ejercicios de Brandt y Daroff • Quirúrgico (oclusión de CSP)
- 49. Gracias
- 50. DIFERENCIAS ENTRE VÉRTIGO CENTRAL Y PERIFÉRICO CARACTERISTICAS CENTRAL PERIFÉRICO Comienzo Lento Brusco, paroxístico Morfología Mal definido Característico Dirección del nistagmo Bidireccional o unidireccional, horizontal, vertical o rotatorio Unidireccional, horizontal, en ocasiones con componente torsional. Fijación visual No inhibe el nistagmo Inhibe el nistagmo(: fase rápida hacia oído sano. Horizontal, horizonto-rotatorio) y vértigo Severidad Ligera Marcada Duración Variable ,días o meses (crónico) Espontáneo en la crisis, se agota <1 minuto, cambia rápidamente por posición de la cabezaVariable, horas o días Evolución Generalmente progresivo inusualmente con paroxismos Episódico Trastornos auditivos Excepcionales Habituales Síntomas asociados Neurológicos deficitarios Otológicos(cocleares) Causas comunes o más frecuentes. Vasculares, Desmielinizantes Infección, Enf. De Menniere, Neuronitis Vestibular, Trauma, Tóxicas, Isquémicas
- 51. Prueba de Dix- Hallpike: Mediante esta prueba se exploran varios canales semicirculares al mismo tiempo, el más importante es el canal semicircular posterior del mismo lado del giro cefálico, pero también incluye el canal semicircular anterior o superior del oído contrario al giro cefálico y en la mayoría de los casos el canal horizontal del mismo lado.
- 52. Canal anterior o superior: Se observa un nistagmo torsional en el ojo del lado del oído afecto que bate hacia ese mismo lado (ageotrópico), donde destaca el marcado componente vertical inferior. En el ojo contralateral se visualiza un nistagmo vertical inferior. Al recuperar la posición sentada se objetiva un nistagmo en el ojo del oído afecto que tiene una dirección contraria a la inicial Canal posterior: Después de un periodo de latencia entre 5 y 30 segundos desde que alcanza la posición en decúbito, se visualiza un nistagmo torsional, resaltando un componente vertical superior muy llamativo. Y se acompaña de un nistagmo vertical superior en el ojo contralateral. Al recuperar la posición sentada se objetiva un nistagmo en el ojo del oído afecto que tiene una dirección contraria a la inicial Canal horizontal: La maniobra de Dix-Hallpike no es específica del canal horizontal, pero hasta en un 70% de los casos se observa un nistagmo horizontal puro bilateral en los dos lados explorados.
- 54. Maniobras de reposición de partículas (Epley)
- 55. Maniobra de semont (liberación) El paciente se encuentra sentado. 2. La cabeza se gira hacia el oido no afectado y hacia atras, levantando la punta nasal. 3. El cuerpo se deja caer hacia el lado afectado. 4. En seguida se lleva la cabeza hacia abajo, bajando asi la punta nasal. 5. Se levanta al paciente para dejarlo caer hacia el lado no afectado, manteniendo la misma rotación de la cabeza. 6. Se lleva a la posicion sedente. Se debe dejar un tiempo de 2 a 3 min entre cada uno de los cambios de posicion. Epley (1992), basado en la teoria de la canalitiasis, describe la siguiente maniobra: Se inicia con la rotacion de la cabeza 45° hacia el sitio afectado y se realiza la maniobra de Dix– Hallpike. A continuacion se gira la cabeza hacia el sitio opuesto antes de volverse a sentar. Posicion sedente. Se deja un periodo de 6 a 13 seg entre los cambios de posicion.
- 56. Maniobra de lempert (barbacoa)
- 59. Quirurgico. • Existe un reducido numero de pacientes a quienes el VPPB incapacita y dificulta el buen desempeno de sus labores domesticas y profesionales; en ellos, la seccion selectiva del nervio ampular posterior a traves del oido medio es una alternativa terapeutica con baja morbilidad.
- 60. Cuestionario tema 5 1.-Que es presbiacusia ? 2.- la presbiacusia se produce por el desgaste del metabolismo, que altera el sonido y estos se ven catalogados por: 3.- clasificación del trauma acústico 4.-Menciones dos fármacos ototoxicos 5.-concepto de la enfermedad de meniere
Notas del editor
- Sustancias químicas Compuestos arsenicales. Sales: mercurio, oro. Compuestos organofosforados. Azufre y tetracloruro de carbono. Monóxido de carbono. Benzol, nitrobenzol, anilina.