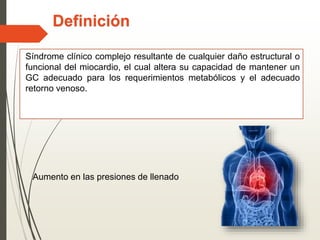
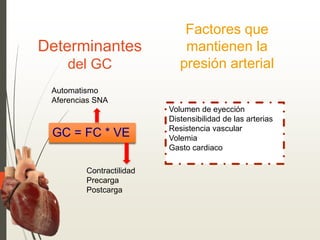
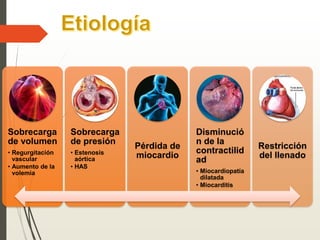
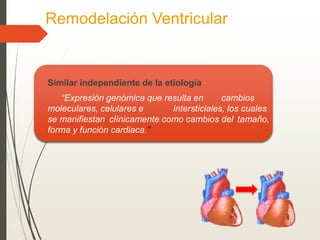
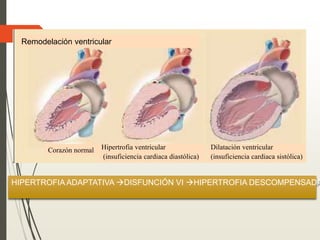
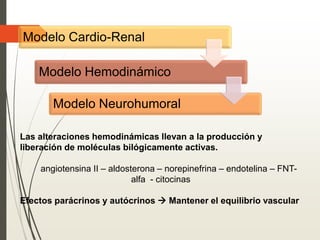
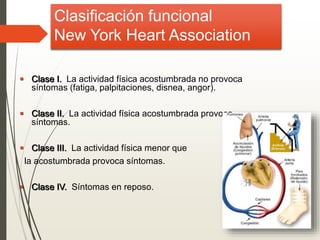
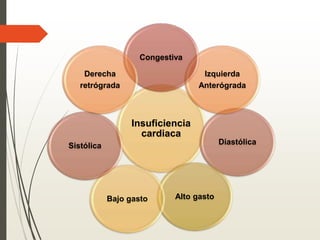
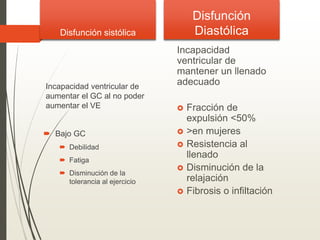
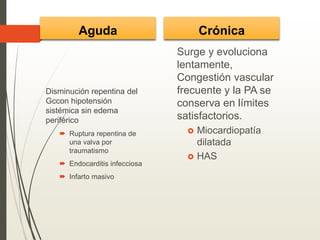
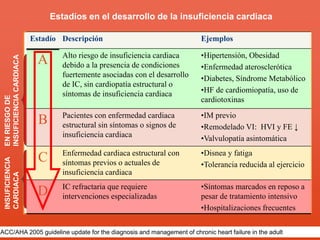
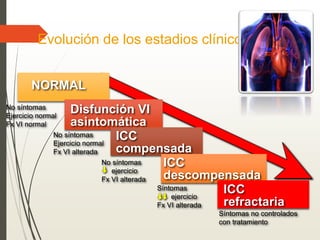
1. La insuficiencia cardiaca es un síndrome clínico resultado de cualquier daño estructural o funcional del miocardio que altera su capacidad de mantener un gasto cardiaco adecuado. 2. Sus principales causas son la enfermedad coronaria, la cardiomiopatía dilatada, las valvulopatías y la hipertensión arterial. 3. Se manifiesta clínicamente principalmente por disnea y fatiga que limitan la tolerancia al ejercicio, así como por retención de líquidos que puede causar edema pulmonar y periférico