7 hernia discal
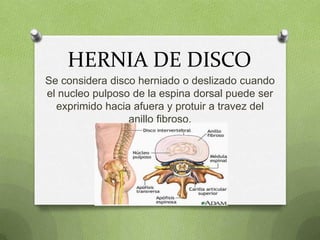
- 1. HERNIA DE DISCO Se considera disco herniado o deslizado cuando el nucleo pulposo de la espina dorsal puede ser exprimido hacia afuera y protuir a travez del anillo fibroso.
- 2. INTRODUCCION O En palabras sencillas es una malformación, rotura o desgaste del disco amortiguador que se encuentra entre las vértebras que forman la columna vertebral y dan soporte a la espalda. O .
- 3. ANATOMIA La espina dorsal, o columna vertebral, está formada por una serie de huesos individuales llamados vértebras que están apiladas formando la columna espinal. Entre las vértebras hay unas almohadillas planas, redondas y acolchadas llamadas discos intervertebrales, que actúan como amortiguadores de golpes. Cada disco tiene un centro suave y como gelatinoso – llamado núcleo pulposo – rodeado por una capa exterior dura y fibrosa llamada annulus.
- 5. DISCOS INTERVERTEBRALES O Las vértebras están separadas por un disco o anillo O O O O cartilaginoso compuesto por: Núcleo pulposo Situado en el centro y con un alto contenido en agua que se va perdiendo con el paso del tiempo afectando esto a su flexibilidad y resistencia, creará los síntomas al comprimir la médula, por su desplazamiento hacia la zona nerviosa. Anillo fibroso Es un anillo formado por laminas de colágenos que rodean al núcleo pulposo, lo protegen y le transmiten, flexibilidad y movilidad. Cuando el anillo fibroso se ve roto y su contenido sale al exterior es cuando hablamos de una hernia de disco.
- 6. La función de los discos es la de transmitir movilidad y flexibilidad a la columna y fundamentalmente la de amortiguar la transmisión de fuerzas entre las vertebras.
- 7. EPIDEMIOLOGIA O El proceso de envejecimiento y el deterioro general de la columna vertebral aumenta la posibilidad de desarrollar una hernia de disco. O Actividades repetitivas o lesión de la columna vertebral pueden causar una hernia de disco. FACTORES DE RIESGO O Ocurren más a menudo en gente de entre 35 y 55 años O O O O O de edad. Más comunes en los hombres que en las mujeres Vibracion corporal Obesidad Pobre acondicionamiento fisico El dolor lumbar es comun incluso en gente sin factores de riesgo
- 9. ETIOLOGIA O Efectos del envejecimiento O Transtornos degenerativos de la columna vertebral (artrosis o la espondilitis anquilosante) O Caidas por deslizamiento sobre las nalgas o espalda O Represion de un estornudo
- 10. ETIOLOGIA O Golpes o movimientos violentos que producen microtraumatismos o traumatismos. O Movimientos repetitivos de flexión y extensión del tronco soportando peso, en especial en el caso de ciertas profesiones o en deportistas. Sobrepeso corporal. O Atrofia de la musculatura que se encuentra junto a las vértebras de la zona lumbar.
- 11. DESARROLLO O La region cervical o lumbar representa la zona mas flexible de la columna vertebral y las mas frecuentemente asociadas con hernias de disco. O La hernia de disco se produce generalmente, en los niveles mas bajos de la columna lumbar O Alrededor de un 90-95% de las hernias de disco lumbares se producen en la región de L4 o en la unión de L5 con S1
- 12. CUADRO CLINICO GENERALIDADES: Los signos y sintomas de un disco herniado se localizan en la region del cuerpo inervada por las raices nerviosas afectadas y comprenden manifestaciones motoras y sensitivas. Dolor: es el primero y mas frecuente las raices de L4,L5,S1,S2 Y S3 dan origen a un sindrome de dolor lumbar que se propaga hasta debajo de la cara posterior de la pierna y la planta del pie Los deficit sensitivos mas frecuentes son secundarios a la compresion de la raiz de un nervio espinal y comprender parestesias y entumecimiento, sobre todo de la pierna y el pie Puede observarse la atenuacion o la ausencia de los reflejos.
- 13. CUADRO CLINICO O Puede sentirse como un hormigueo leve. O Sensación de ardor o pulsátil. O En algunos casos, el dolor es tan intenso que uno es incapaz de moverse. O También puede presentarse entumecimiento. O Dolor punzante en una parte de la pierna, la cadera o los glúteos. La misma pierna también puede sentirse débil.
- 14. CUADRO CLINICO O El dolor con frecuencia empieza lentamente y puede O O O O O O empeorar: Después de estar de pie o estar sentado. Por la noche. Al estornudar, toser o reírse. Al doblarse hacia atrás o caminar más de unos cuantos metros. El dolor, el entumecimiento o la debilidad con frecuencia desaparecerán o mejorarán mucho durante un período de semanas a meses. Espasmo muscular
- 15. DIAGNOSTICO O ESTUDIO NEUROLOGICO: evaluacion de la O O O O O fuerza muscular y los reflejos Dependiendo de dónde tenga los síntomas, el médico examinará: En busca de entumecimiento o pérdida de la sensibilidad. Reflejos musculares, que pueden estar más lentos o ausentes. Fuerza muscular, que puede ser más débil. Postura o la forma de la curvatura de la columna
- 16. DIAGNOSTICO O El médico también puede solicitarle que: O Se siente, se pare y camine. Mientras usted camina, puede pedirle que lo haga en los dedos del pie y luego sobre sus talones. O Se doble hacia adelante, hacia atrás y hacia los lados. O El dolor en la pierna que se presenta cuando usted se sienta en la mesa de exploración y levanta la pierna extendida generalmente sugiere la presencia de una hernia discal en la región lumbar.
- 17. EXAMENES DIAGNOSTICOS O Se puede hacer una EMG para determinar exactamente O O O O la raíz nerviosa comprometida. Se puede realizar una mielografía para determinar el tamaño y la localización de la hernia discal. También se puede practicar una prueba de velocidad de conducción nerviosa. Una resonancia magnética o una tomografía computarizada de la columna vertebral mostrarán la hernia discal está ejerciendo presión sobre el canal medular. Se puede tomar una radiografía de columna vertebral para descartar otras causas de dolor cervical o de espalda. Sin embargo, no es posible diagnosticar una hernia de disco únicamente por medio de una radiografía de la columna.
- 19. TRATAMIENTO O El primer tratamiento para una hernia discal es un período corto de reposo con analgésicos y antinflamatorios seguidos de fisioterapia. O Relajantes musculares como el diazepan, ciclobezapina, carisoprodol. O La mayoría de las personas que siguen estos tratamientos se recuperarán y volverán a sus actividades normales. O Un pequeño número de personas necesita más tratamiento que puede incluir inyecciones de esteroides o cirugía.
- 20. INYECCIONES Y CIRUGIA O Las inyecciones de esteroides en el área de la espalda donde se localiza la hernia discal pueden ayudar a controlar el dolor durante algunos meses. O Reducen la inflamación alrededor del disco y alivian muchos síntomas. Las inyecciones en la columna generalmente se aplican de manera ambulatoria. CIRUGIA O Discectomía: Es una cirugía para extirpar toda o parte del disco que ayuda a proteger la columna vertebral. O La cirugía puede ser una opción para los pocos pacientes cuyos síntomas no desaparecen a pesar de otros tratamientos y el tiempo.
- 21. COMPLICACIONES O Dolor de espalda o de pierna prolongado O Pérdida del movimiento o de la sensibilidad en los pies o en las piernas O Pérdida del funcionamiento de la vejiga y de los intestinos O Lesión permanente de la médula espinal (muy poco común)
- 22. PROFILAXIS No siempre es posible prevenir las hernias discales, pero hay ciertos pasos que se pueden tomar para reducir los riesgos: O Usar las técnicas apropiadas para levantar objetos y controlar el peso. O Algunos médicos recomiendan el uso de corsés de espalda para ayudar a brindar soporte a la columna vertebral. O Dichos corsés pueden ayudar a prevenir lesiones en personas cuyo trabajo les exige que levanten objetos pesados. O No te dobles por la cintura. Dobla las rodillas y usa los músculos fuertes de la piernas para ayudar a soportar el peso.
- 23. PROFILAXIS O Manténer un peso sano. El sobrepeso pone presión en la parte inferior de la espalda. O Estírarse a menudo cuando esté sentado durante largos periodos de tiempo. O No usar zapatos de tacón. O Hacer ejercicio regularmente para mantener fuertes los músculos de la espalda, las piernas, y el estómago. O Dejar de fumar. O Comer sano, comidas bien equilibradas
- 24. BIBLIOGRAFIA O http://www.nlm.nih.gov/medlineplus/spanish/e ncy/article/000442.htm O TuEspaldaSana.com O DOWNIE A Patricia. Kinesiología en ortopedia y reumatología. Buenos aires Argentina. Editorial medica panamericana. 2001 O FISIOPATOLOGIA salud-enfermedad: un enfoque conceptual: macelo T. de avear; pags 1205-1207. 7ª edicion ; ed. Medica Panamericana 2007. buenos Aires Argentina
