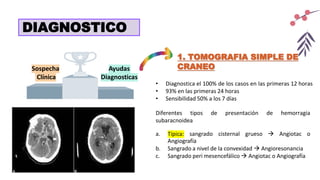
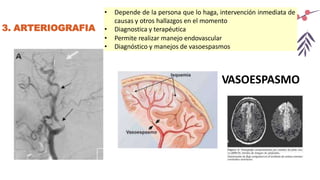
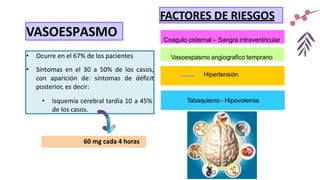
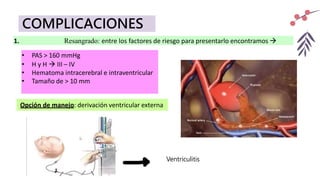
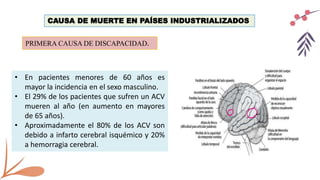
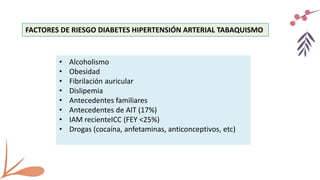
El documento describe un accidente cerebrovascular isquémico. Este ocurre cuando hay una interrupción del flujo sanguíneo a una parte del cerebro, causando daño cerebral. Representa alrededor del 80% de los accidentes cerebrovasculares. Los principales factores de riesgo son la diabetes, hipertensión, tabaquismo, alcoholismo y fibrilación auricular. Los síntomas dependen de la ubicación de la oclusión arterial y pueden incluir déficits motores o sensitivos, afasia y alteraciones visuales. La tomografía computarizada y la resonancia