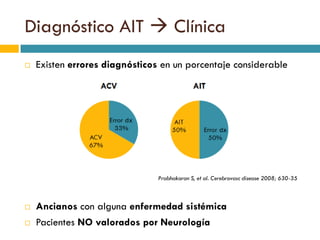
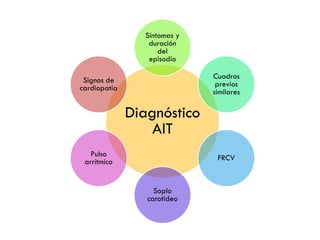
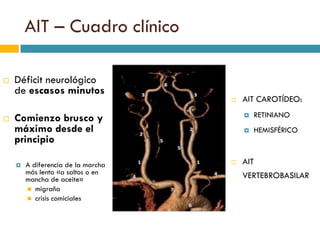
Este documento proporciona información sobre el diagnóstico y manejo de los accidentes isquémicos transitorios (AIT). Define el AIT, describe los síntomas dependiendo de la localización, y factores de riesgo y escalas pronósticas como ABCD2. Recomienda la evaluación en el hospital para realizar pruebas como Doppler y TC, iniciar antiagregación precozmente, y en algunos casos anticoagulación. Propone un protocolo de atención con ingreso en neurología o consulta preferente dependiendo de la gravedad del caso.