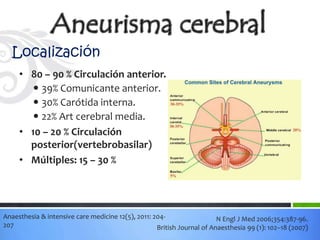
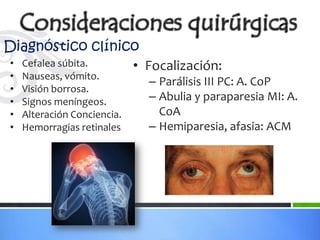
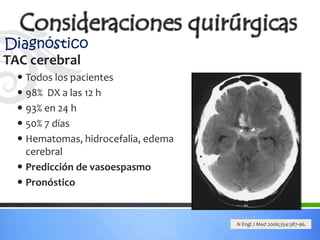
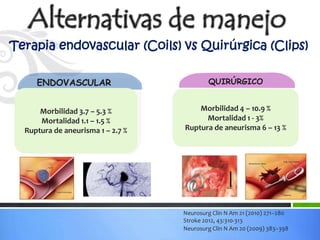
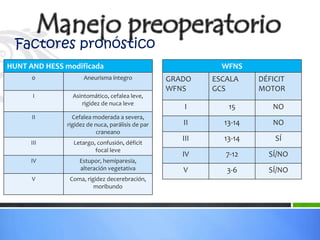
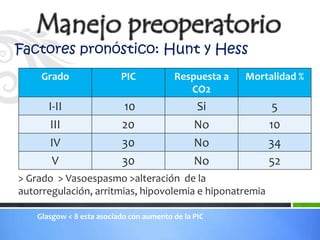
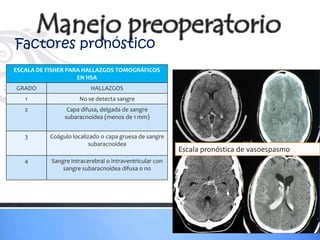
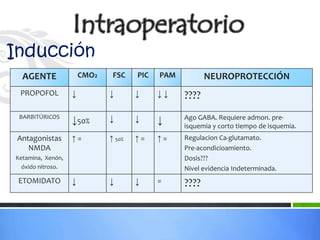
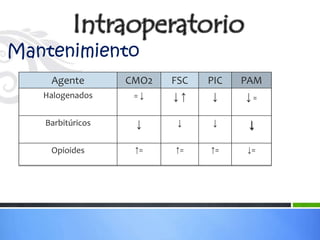
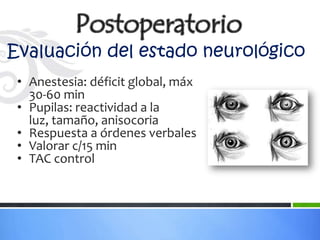
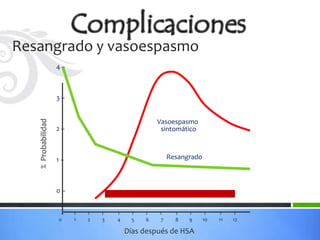
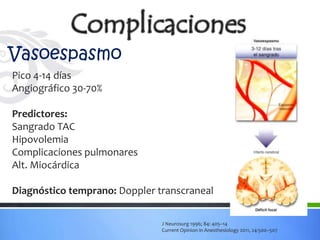
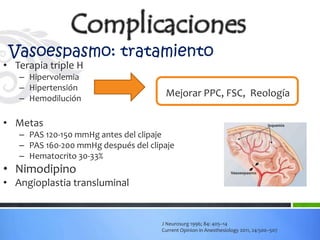
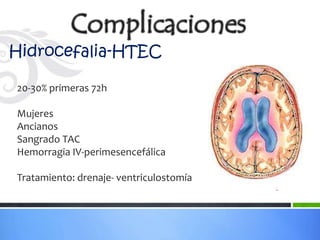
Este documento define los aneurismas cerebrales como dilataciones anormales localizadas en sitios débiles de las arterias cerebrales, generalmente en las bifurcaciones vasculares. Presenta información sobre la epidemiología, etiología, formación, diagnóstico, localización, riesgo de ruptura, tratamiento quirúrgico versus endovascular, factores pronósticos y manejo anestésico de los pacientes con aneurismas cerebrales.