Este documento describe las alteraciones hidroelectrolíticas, en particular del sodio y potasio. Explica la fisiopatología, clasificación, etiología, clínica, diagnóstico y tratamiento de la hipo e hipernatremia y de la hipo e hiperpotasemia. El equilibrio hidroelectrolítico es fundamental para la homeostasis y sus alteraciones constituyen una importante causa de morbilidad, especialmente en ancianos.





![2.1 Conceptos
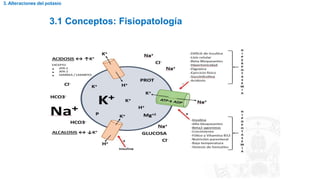
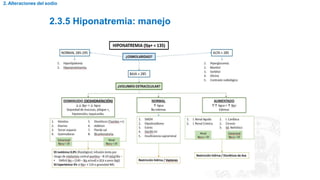
2. Alteraciones del sodio
• El contenido corporal de agua determina la concentración plásmática de
sodio.
• El sodio es el principal determinante de la osmolaridad(constituye el 90% del
líquido extracelular).
• La medida total de solutos se denomina osmolaridad
Osmolaridad plasmática= 2[Na(mEq/l)+K(mEq/l)]+Glucosa(mg/dl)/18+Urea(mg/dl)/6
Osmolaridad= 275-290 mOsm/l
Na= 135-145 mEq/l](https://image.slidesharecdn.com/alteraciones-hidroelectrolticas-230426030736-b99bf73d/85/Alteraciones-hidroelectroliticas-pptx-7-320.jpg)













![2.4.3 Hipernatremia: tratamiento
2. Alteraciones del sodio
• Calcular el déficit de agua y reponer en 48-72 horas (el 50% en las
primeras 24 horas)
• Según las causas desencadenantes se añadirán diuréticos u otro tipo
de terapias necesarias.
déficit de agua agua libre (litros)= 0,6 X peso (Kg) X [(Na deseado-Na actual)-1].](https://image.slidesharecdn.com/alteraciones-hidroelectrolticas-230426030736-b99bf73d/85/Alteraciones-hidroelectroliticas-pptx-22-320.jpg)